Файл: Ликвородиагностика. Ликворные синдромы ликвородиагностика. Ликворные синдромы.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.01.2024
Просмотров: 1306
Скачиваний: 7
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
дефицитарные состояния, интоксикации, нормотензивную гидроцефалию, опухоли головного мозга, нейроинфекции. Чаще всего проводят дифференциальную диагностику БА с сосудистой деменцией и другими нейродегенеративными заболеваниями.
ЛЕЧЕНИЕ БА
Направлено на остановку прогрессирования заболевания (нейропротективная терапия) и уменьшение выраженности уже имеющихся симптомов. Возможности нейропротективной терапии остаются на сего- дняшний день весьма ограниченными
Нейропротективная терапия болезни Альцгеймера
Для уменьшения выраженности основных симптомов БА успешно применяют препараты, оптимизирующие синаптическую передачу- ингибиторы ацетилхолинэстеразы и антиглутаматные препараты.
Основанием для применения ацетилхолинергических препаратов послужили исследования, в которых была показана корреляционная связь между выраженностью ацетилхолинергической недостаточности и тяжестью когнитивных нарушений и других симптомов БА. Опыт применения ингибиторов ацетилхолинэстеразы в клинической практике подтвердил эффективность такого терапевтического подхода. На фоне ацетилхолинергической терапии уменьшается выраженность когнитивных и поведенческих нарушений, улучшается адаптация в повседневной жизни, со- кращается нагрузка на ухаживающих лиц. Противопоказаниями к применению данных препаратов считают синдром слабости синусового узла, брадикардию, тяжёлую бронхиальную астму, заболевания печени, почечную недостаточность, неконтролируемую эпилепсию.
В настоящее время для лечения БА применяют четыре ингибитора ацетилхолинэстеразы
, схема их назначения приведена в таблице
Схема назначения ингибиторов ацетилхолинэстеразы при БА
Критерием эффективности ацетилхолинергической терапии считают улучшение или стабилизацию симптомов на протяжении 6 месяцев и 28 более. В случае ухудшения когнитивных функций, несмотря на проводимую терапию, следует заменить используемый препарат другим ингибитором ацетилхолинэстеразы.
В лечении БА используют неконкурентный обратимый антагонист N -метил-D-аспартатрецепторов к глутамату – мемантин, его применение уменьшает повреждающее действие глутамата на ацетилхолинергические нейроны и, таким образом, способствует их большей выживаемости и улучшению состояния ацетилхолинергической системы. Противопоказание к назначению мемантина – неконтролируемая эпилепсия. Побочные эффекты в виде возбуждения, нарушений ночного сна крайне редки. Данный препарат назначают в начальной дозе 5 мг 2 раза в день, далее суточную дозу увеличивают на 5 мг каждую неделю до терапевтической (20 мг/сут в 2 приёма).
Ингибиторы ацетилхолинэстеразы и мемантин воздействуют на различные фармакологические мишени и не образуют лекарственного взаимодействия, поэтому их можно назначать одновременно. Наиболее целесообразна комбинированная терапия при недостаточной эффективности или «истощении» эффекта монотерапии. В последние годы в ряде исследований показана эффективность церебролизина в дозе 10 – 50 мл в/в капельно в течение 3 – 4 недель.
С симптоматической целью при развитии депрессии или поведенческих расстройств применяются антидепрессанты и нейролептики.
Какие средства используют для лечения болезни Альцгеймера?

ингибиторы ацетилхолинэстеразы

ингибиторы обратного захвата серотонина

ноотропы

антидепрессанты
Какие средства используют для лечения поведенческих расстройств при болезни Альцгеймера?

атипичные нейролептики

типичные нейролептики

ноотропные

антидепрессанты
Введение
Черепные нервы
В формировании клинического симптомокомплекса при поражении любого черепного нерва принимают участие не только его периферические структуры, которые в анатомическом понимании представляют собой черепной нерв, но и другие образования в стволе мозга, в подкорковой области, больших полушариях мозга, включая определенные области коры головного мозга.
Для врачебной практики имеет значение определение той области, в которой располагается патологический процесс, - от самого нерва до его коркового представительства. В связи с этим можно говорить о системе, обеспечивающей функцию черепного нерва.
Среди 12 пар черепных нервов (рис. 5.1) 3 пары являются только чувствительными (I, II, VIII), 5 пар - двигательными (III, IV, VI, XI, XII) и 4 пары - смешанными (V, VII, IX, X). В составе III, V, VII, IX, X пар имеется множество вегетативных волокон. Чувствительные волокна имеются также в составе XII пары.
Система чувствительных нервов представляет собой гомолог сегментарной чувствительности других участков тела, обеспечивающей проприо- и экстрацептивную чувствительность. Система двигательных нервов является частью пирамидного корково-мышечного пути. В связи с этим система чувствительного нерва, подобно системе, обеспечивающей чувствительность любого участка тела, состоит из цепи трех нейронов, а система двигательного нерва, подобно корково-спинномозговому пути, - из двух нейронов.
Черепные нервы
Черепные нервы (лат. nervi craniales), черепномозговые нервы — двенадцать пар нервов, отходящих от ствола мозга. Их обозначают римскими цифрами по порядку их расположения, каждый из них имеет собственное название.
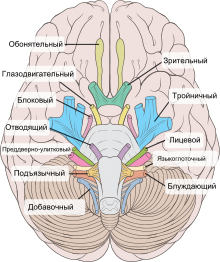
В русскоязычных источниках довольно часто используется термин «черепномозговые нервы». Согласно новейшей анатомической терминологии принятой в Сан-Пауло в 1997 году термин обозначен как лат. Nervi craniales — черепные нервы. В 6-м издании атласа анатомии человека Синельникова, монографиях, посвящённых анатомии человека, термин унифицирован под международную анатомическую классификацию. Таким образом, правильнее использовать термин «Черепные нервы».
I пара черепных нервов – обонятельный нерв
I пара черепных нервов – обонятельный нерв
Проводящий путь обонятельного нерва состоит из трех нейронов. Первый нейрон имеет два вида отростков: дендриты и аксоны. Окончания дендритов формируют обонятельные рецепторы, располагающиеся в слизистой оболочке полости носа.
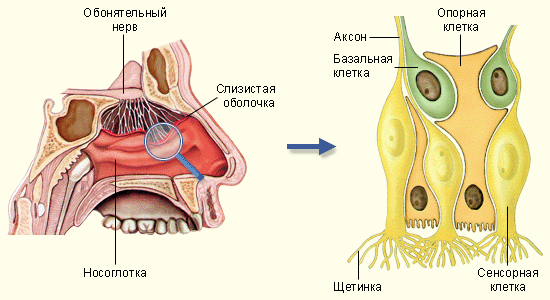
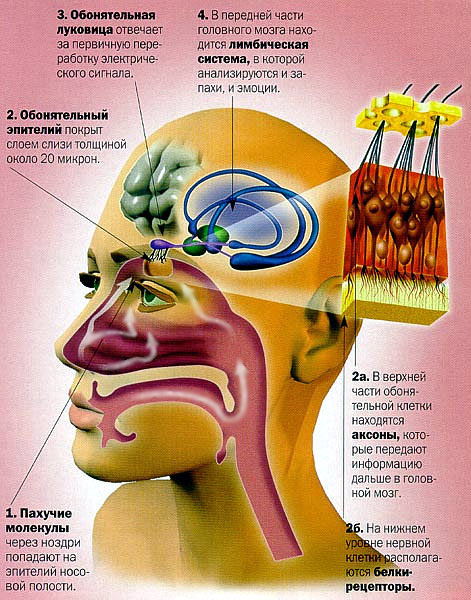
Аксоны первых нейронов проходят в полость черепа через пластинку решетчатой кости, заканчиваясь в обонятельной луковице на телах вторых нейронов. Аксоны вторых нейронов составляют обонятельный тракт, который направляется к первичным обонятельным центрам.
К первичным обонятельным центрам относятся обонятельный треугольник, передняя продырявленная субстанция и прозрачная перегородка. В этих центрах располагаются тела третьих нейронов, на которых оканчиваются аксоны вторых нейронов. Аксоны третьих нейронов оканчиваются в коре головного мозга противоположной стороны, в корковых обонятельных проекционных областях. Эти области располагаются в парагиппокампальной извилине, в ее крючке.
Симптомы поражения зависят от уровня поражения проводящего пути обонятельного нерва. К основным симптомам относятся аносмия, гипосмия, гиперосмия, дизосмия, обонятельные галлюцинации.
Наибольшее значение отводится аносмии и односторонней гипосмии. Это связано с тем, что в большинстве случаев двусторонняя гипосмия и аносмия обусловлены острым или хроническим ринитом.
Одностороннее выпадение или снижение обоняния является результатом поражения обонятельного нерва на уровне до обонятельного треугольника. В данном случае поражается первый или второй нейрон проводящего пути. Поражение третьего нейрона не приводит к нарушению обонятельной функции, так как данный нейрон расположен в коре головного мозга с обеих сторон. Обонятельные галлюцинации являются следствием раздражения обонятельного проекционного поля, что может быть при опухолевых образованиях в области гиппокампа.

Нарушение обоняния может быть следствием патологических процессов на основании черепа. Это объясняется близким расположением основания черепа и проводящих обонятельных путей.
У больного 65 лет после перенесенного острого нарушения мозгового кровообращения появилось двоение предметов, головная боль, слабость в левых конечностях. При осмотре выявлено: сходящееся косоглазие за счет правого глазного яблока. Рефлексы с конечностей повышены слева по гемитипу, отмечается диплопия по горизонтали при взгляде вправо.
ЛЕЧЕНИЕ БА
Направлено на остановку прогрессирования заболевания (нейропротективная терапия) и уменьшение выраженности уже имеющихся симптомов. Возможности нейропротективной терапии остаются на сего- дняшний день весьма ограниченными
Нейропротективная терапия болезни Альцгеймера
| Фармакологическая «мишень» |  Терапевтический подход |
| Метаболизм предшественника ами- лоидного белка | Ингибиторы β- и γ-секретаз Активаторы α-секретазы |
| Агрегация фрагментов α-β-42 в β- амилоид | Ингибиторы амилоидогенеза |
| Нейротоксичность β-амилоида | Активная и пассивная антиамило- идная вакцинация |
| Образование нейрофибриллярных сплетений | Ингибиторы фосфорилирования тау-протеина |
Для уменьшения выраженности основных симптомов БА успешно применяют препараты, оптимизирующие синаптическую передачу- ингибиторы ацетилхолинэстеразы и антиглутаматные препараты.
Основанием для применения ацетилхолинергических препаратов послужили исследования, в которых была показана корреляционная связь между выраженностью ацетилхолинергической недостаточности и тяжестью когнитивных нарушений и других симптомов БА. Опыт применения ингибиторов ацетилхолинэстеразы в клинической практике подтвердил эффективность такого терапевтического подхода. На фоне ацетилхолинергической терапии уменьшается выраженность когнитивных и поведенческих нарушений, улучшается адаптация в повседневной жизни, со- кращается нагрузка на ухаживающих лиц. Противопоказаниями к применению данных препаратов считают синдром слабости синусового узла, брадикардию, тяжёлую бронхиальную астму, заболевания печени, почечную недостаточность, неконтролируемую эпилепсию.
В настоящее время для лечения БА применяют четыре ингибитора ацетилхолинэстеразы
, схема их назначения приведена в таблице
Схема назначения ингибиторов ацетилхолинэстеразы при БА
| Препарат | Начальная доза | На сколько увеличивать | Периодичность увеличения | Максимальная доза |
| Донепезил | 5мг /сут в один приём | 5 мг/сут | 4 нед | 10мг/сут в 2 приёма |
| Ривастигмин | 3,0мг/сут в два приёма | 3,0 мг/сут | 4 нед | 12,0мг/сут в 2 приёма |
| Галантамин | 8мг /сут в два приёма | 8 мг/сут | 4 нед | 24мг/сут в 2 приёма |
| Ипидакрин | 20мг/ сут в два приёма | 20 мг/сут  | 2 нед | 80мг/сут в 2 приёма |
Критерием эффективности ацетилхолинергической терапии считают улучшение или стабилизацию симптомов на протяжении 6 месяцев и 28 более. В случае ухудшения когнитивных функций, несмотря на проводимую терапию, следует заменить используемый препарат другим ингибитором ацетилхолинэстеразы.
В лечении БА используют неконкурентный обратимый антагонист N -метил-D-аспартатрецепторов к глутамату – мемантин, его применение уменьшает повреждающее действие глутамата на ацетилхолинергические нейроны и, таким образом, способствует их большей выживаемости и улучшению состояния ацетилхолинергической системы. Противопоказание к назначению мемантина – неконтролируемая эпилепсия. Побочные эффекты в виде возбуждения, нарушений ночного сна крайне редки. Данный препарат назначают в начальной дозе 5 мг 2 раза в день, далее суточную дозу увеличивают на 5 мг каждую неделю до терапевтической (20 мг/сут в 2 приёма).
Ингибиторы ацетилхолинэстеразы и мемантин воздействуют на различные фармакологические мишени и не образуют лекарственного взаимодействия, поэтому их можно назначать одновременно. Наиболее целесообразна комбинированная терапия при недостаточной эффективности или «истощении» эффекта монотерапии. В последние годы в ряде исследований показана эффективность церебролизина в дозе 10 – 50 мл в/в капельно в течение 3 – 4 недель.
С симптоматической целью при развитии депрессии или поведенческих расстройств применяются антидепрессанты и нейролептики.
Какие средства используют для лечения болезни Альцгеймера?

ингибиторы ацетилхолинэстеразы

ингибиторы обратного захвата серотонина

ноотропы

антидепрессанты
Какие средства используют для лечения поведенческих расстройств при болезни Альцгеймера?

атипичные нейролептики

типичные нейролептики

ноотропные

антидепрессанты
Введение
Черепные нервы
В формировании клинического симптомокомплекса при поражении любого черепного нерва принимают участие не только его периферические структуры, которые в анатомическом понимании представляют собой черепной нерв, но и другие образования в стволе мозга, в подкорковой области, больших полушариях мозга, включая определенные области коры головного мозга.
Для врачебной практики имеет значение определение той области, в которой располагается патологический процесс, - от самого нерва до его коркового представительства. В связи с этим можно говорить о системе, обеспечивающей функцию черепного нерва.
Среди 12 пар черепных нервов (рис. 5.1) 3 пары являются только чувствительными (I, II, VIII), 5 пар - двигательными (III, IV, VI, XI, XII) и 4 пары - смешанными (V, VII, IX, X). В составе III, V, VII, IX, X пар имеется множество вегетативных волокон. Чувствительные волокна имеются также в составе XII пары.
Система чувствительных нервов представляет собой гомолог сегментарной чувствительности других участков тела, обеспечивающей проприо- и экстрацептивную чувствительность. Система двигательных нервов является частью пирамидного корково-мышечного пути. В связи с этим система чувствительного нерва, подобно системе, обеспечивающей чувствительность любого участка тела, состоит из цепи трех нейронов, а система двигательного нерва, подобно корково-спинномозговому пути, - из двух нейронов.
Черепные нервы
Черепные нервы (лат. nervi craniales), черепномозговые нервы — двенадцать пар нервов, отходящих от ствола мозга. Их обозначают римскими цифрами по порядку их расположения, каждый из них имеет собственное название.

В русскоязычных источниках довольно часто используется термин «черепномозговые нервы». Согласно новейшей анатомической терминологии принятой в Сан-Пауло в 1997 году термин обозначен как лат. Nervi craniales — черепные нервы. В 6-м издании атласа анатомии человека Синельникова, монографиях, посвящённых анатомии человека, термин унифицирован под международную анатомическую классификацию. Таким образом, правильнее использовать термин «Черепные нервы».
I пара черепных нервов – обонятельный нерв
I пара черепных нервов – обонятельный нерв
Проводящий путь обонятельного нерва состоит из трех нейронов. Первый нейрон имеет два вида отростков: дендриты и аксоны. Окончания дендритов формируют обонятельные рецепторы, располагающиеся в слизистой оболочке полости носа.

Аксоны первых нейронов проходят в полость черепа через пластинку решетчатой кости, заканчиваясь в обонятельной луковице на телах вторых нейронов. Аксоны вторых нейронов составляют обонятельный тракт, который направляется к первичным обонятельным центрам.
К первичным обонятельным центрам относятся обонятельный треугольник, передняя продырявленная субстанция и прозрачная перегородка. В этих центрах располагаются тела третьих нейронов, на которых оканчиваются аксоны вторых нейронов. Аксоны третьих нейронов оканчиваются в коре головного мозга противоположной стороны, в корковых обонятельных проекционных областях. Эти области располагаются в парагиппокампальной извилине, в ее крючке.

Симптомы поражения зависят от уровня поражения проводящего пути обонятельного нерва. К основным симптомам относятся аносмия, гипосмия, гиперосмия, дизосмия, обонятельные галлюцинации.
Наибольшее значение отводится аносмии и односторонней гипосмии. Это связано с тем, что в большинстве случаев двусторонняя гипосмия и аносмия обусловлены острым или хроническим ринитом.
Одностороннее выпадение или снижение обоняния является результатом поражения обонятельного нерва на уровне до обонятельного треугольника. В данном случае поражается первый или второй нейрон проводящего пути. Поражение третьего нейрона не приводит к нарушению обонятельной функции, так как данный нейрон расположен в коре головного мозга с обеих сторон. Обонятельные галлюцинации являются следствием раздражения обонятельного проекционного поля, что может быть при опухолевых образованиях в области гиппокампа.

Нарушение обоняния может быть следствием патологических процессов на основании черепа. Это объясняется близким расположением основания черепа и проводящих обонятельных путей.
У больного 65 лет после перенесенного острого нарушения мозгового кровообращения появилось двоение предметов, головная боль, слабость в левых конечностях. При осмотре выявлено: сходящееся косоглазие за счет правого глазного яблока. Рефлексы с конечностей повышены слева по гемитипу, отмечается диплопия по горизонтали при взгляде вправо.