ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.01.2024
Просмотров: 94
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Анализ дуоденального содержимого.
I фаза – желчь порции «А» из двенадцатиперстной кишки, (цвет золотисто-желтый) от момента введения зонда до вливания специального раствора выделяется в течение 20 минут. Порция «А» представляет смесь дуоденального содержимого, панкреатического и кишечного сока и особой диагностической ценности не имеет.
II фаза – фаза закрытия сфинктера Одди (желчи нет). От введения специального раствора, вызывающего сокращение желчного пузыря, до появления в зонде новой желчи проходит 3—6 минут.
III фаза – желчь из внепеченочных желчных протоков (общего желчного протока). Это латентный период (3—4 минуты) от начала открытия сфинктера Одди до появления пузырной желчи.
IV фаза – пузырная желчь порции «В», цвет темно-коричневый (оливковый) выделяется в течение 30 минут.
V фаза – печеночная желчь порции «С», (цвет золотисто-желтый, светло-желтый) количество которой за 30 минут превышает порцию «В».
Лабораторный анализ дуоденального содержимого включает оценку физических свойств, химическое и микроскопическое исследование.
Оценка порции А: золотисто-желтого цвета, мутная, представляет собой смесь дуоденального содержимого, панкреатического и кишечного сока и особой диагностической ценности не имеет.
Оценка порции В (пузырная желчь): темно зеленая, прозрачная 30-60 мл. Отсутствие порции В бывает при отключенном желчном пузыре, закупорке шейки пузыря камнем. Замазкой, гельминтами, при воспалительном отеке протока, при резко выраженной гипокинетической дискинезии. При наличии лейкоцитов и слученного эпителия – холецистит, могут быть атипичные клетки при раке пузыря или метастазах. При наличии билирубината кальция и кристаллов холестерина – можно заподозрить формирование камней, особенно если соотношение холатов и холестерина в желчи менее 10, что свидетельствует о биохимической (доклинической) стадии формирования холестериновых конкрементов. Можно обнаружить лямблий (при исследовании в теплом виде), яйца гельминтов
Оценка порции С (протоковая желчь): при наличии лейкоцитов – холангит.
Микроскопическое исследование желчи необходимо проводить в теплом виде сразу после ее получения, т.к. лизируются лейкоциты, клетки эпителия. Аналогичным образом – посев желчи на флору и чувствительность к антибиотикам.
Интерпретация данных дуоденального зондирования.
Изменение цвета дуоденального содержимого указывает на увеличение или снижение содержания билирубина в желчи.
Уменьшение прозрачности может быть обусловлено примесью желудочного сока, воспалительным процессом и выпадением хлопьев слизи, увеличением содержания белка.
Относительная плотность дуоденального содержимого в порции А составляет 1007—1015, в порции В — 1016—1032, в порции С — 1007—1010; повышение относительной плотности может отмечаться при застое желчи в желчном пузыре, желчнокаменной болезни, воспалении. Снижение плотности: гепатиты, циррозы.
Показатель рН печеночной и пузырной желчи, равный соответственно 7,5—8,2 и 6,5—7,3, при воспалительных процессах в желчном пузыре может снижаться до 4,0—4,5.
Понижение содержания билирубина (вплоть до отсутствия) наблюдается при закупорке желчного протока, вирусном гепатите, циррозах печени, повышение — при заболеваниях, сопровождающихся усиленным гемолизом эритроцитов, например при гемолитических анемиях.
Увеличение содержания холестерина (в норме в порции С содержание холестерина равно 1,3 ± 0,3 ммоль/л, в порции В — 6,0 ± 1,0 ммоль/л) обнаруживается при желчнокаменной болезни, иногда — холецистите, уменьшение — при нарушениях концентрационной способности желчного пузыря.
Определение содержания желчных кислот (в норме в порции С содержится 11,7 ± 0,8 ммоль/л, в порции В — 50,9 ± 21,9 ммоль/л) и расчет холато-холестеринового коэффициента имеют значение для выявления склонности к камнеобразованию. Снижение содержания желчных кислот в порции С свидетельствует о секреторной недостаточности клеток печени.
Если в желчи уменьшена концентрация желчных кислот и повышен холестерин, это может свидетельствовать о предрасположенности к желчнокаменной болезни.
Увеличение содержания белка в желчи может указывать на воспалительный процесс в желчных путях.
Что такое креаторея:
 выделение комков непереваренной пищи
выделение комков непереваренной пищи наличие тяжей, хлопьев, плотных образований
наличие тяжей, хлопьев, плотных образований наличие гноя в кале
наличие гноя в кале значительное содержание в кале жира
значительное содержание в кале жира
 наличие в испражнениях непереваренных остатков мясной пищи+
наличие в испражнениях непереваренных остатков мясной пищи+Синдромы при заболеваниях ЖКТ
СИНДРОМЫ МАЛЬАБСОРБЦИИ.
Синдромы мальабсорбции и мальдигестии – это синдромы недостаточности пищеварения и всасывания. Эти нарушения тесно связаны и наиболее выражены при патологии тонкой кишки.
Мальабсорбция может быть врожденная (недостаточность ферментов: дисахаридаз, пептидаз – глютеновая болезнь). Приобретенный синдром мальабсорбция наблюдается при заболеваниях органов пищеварения (прежде всего тонкой кишки, поджелудочной железы), это вторичная ферментопатия. Это приводит к дефициту белка, витаминов, микроэлементов, несбалансированность питания, аминокислотный дисбаланс, нарушение соотношения между жирными кислотами, водо- и жирорастворимыми витаминами, минеральными солями могут приводить к стойким метаболическим расстройствам.
Выделяют следующие формы недостаточности пищеварения: полостного, пристеночного (мембранного), внутриклеточного и смешанного. Клиника при этом одинакова, но патогенез нарушения пищеварения разный.
· Недостаточность полостного пищеварения – это неполное расщепление пищевых веществ в полости кишечника. Наблюдается при некомпенсированной секреторной недостаточности желудка, кишечника, поджелудочной железы, нарушении желчеотделения, а также двигательной активности ЖКТ (застой на фоне спазма, стеноза, сдавления кишки или ускоренный пассаж из-за гипермоторики). Полостное пищеварения может нарушаться под действием алиментарных факторов – переедание, несбалансированное питание, особенно в сочетании с психическим или физическим напряжением. Перегревание, переохлаждение тормозят секрецию желез и могут стать причиной нарушения полостного пищеварения.
· Недостаточность пристеночного пищеварения обусловлена хроническими заболеваниями тонкой кишки, при которых наблюдаются изменения структуры кишечных ворсинок и их числа.
· Недостаточность внутриклеточного пищеварения вызывается первичными или вторичными ферментопатиями.
Клиника выраженного синдрома мальабсорбции:
Местный энтеральный синдром –проявления кишечной диспепсии – метеоризм, урчание, переливание, поносы с полифекалией, признаками стеатореи, креатореи, амилореи. Больные жалуются на боли, локализующиеся в основном вокруг пупка и вызванные как спастическими, так и дистензионными причинами.
Общий энтеральный синдром включает в себя все виды обменных нарушений. Нарушения белкового, жирового, углеводного обменов вызывают истощение больных, общую слабость, снижение работоспособности, иногда психические расстройства, снижение иммунологической реактивности, множественную эндокринную недостаточность (гипокортицизм, аменорея, импотенция и др.). Наблюдается полигиповитаминоз, в том числе жирорастворимых витаминов АДЕК. У больных наблюдаются трофические изменения кожи (сухость, шелушение, местами гиперпигментация), выпадение волос, ломкость ногтей, гипопротеинемические отеки, атрофия мышц. Недостаточность витамина В1 сопровождается появлением парестезий в руках и ногах, болями в ногах, бессонницей. Дефицит никотиновой кислоты вызывает глоссит, пеллагроидные изменения кожи, хейлит, ангулярный стоматит. Гиповитаминоз С в сочетании с нарушением всасывания витамина К, необходимого для синтеза ряда белков-прокоагулянтов в печени, обусловливает кровоточивость десен, кровоизлияния на коже. Недостаточность витамина А – это не только трофические изменения кожи и слизистых оболочек, но и нарушение ночного зрения (“куриная слепота”) Нарушения всасывания железа, витамина В12, фолиевой кислоты приводят к развитию анемии. Дефицит калия, натрия вызывает тахикардию, гипотонию, жажду, сухость кожи, языка, боли и слабость в мышцах, снижение сухожильных рефлексов, аритмии (чаще экстрасистолия). Недостаточность всасывания кальция и дефицит витамина Д обусловливают повышенную нервно-мышечную возбудимость (судороги, положительный симптом мышечного валика), онемение губ, пальцев, остеопороз, остеомаляцию.
Диагностика синдромов мальабсорбции и мальдигестии. В клиническом анализе крови подтверждается наличие анемии, чаще железодефицитной (гипохромной). При биохимическом исследовании определяется гипоальбуминемия, гипопротеинемия, гипохолестеринемия, снижение содержания липидов, иммуноглобулинов, калия, натрия, кальция, железа. Может наблюдаться гипогликемия после нагрузки глюкозой в связи с нарушением всасывания глюкозы в кишечнике, определяется плоская сахарная кривая.
При копрологическом исследовании определяется полифекалия, в кале видны остатки непереваренной пищи (лиенторея), при микроскопическом исследовании находят капли нейтрального жира (стеаторея), непереваренные и частично переваренные мышечные волокна (креаторея), переваренную клетчатку, крахмал (амилорея). Описанные признаки характеризуют нарушения переваривания пищи. Наиболее убедительными знаками нарушения всасывания являются жирные кислоты и их соли (мыла), которые в большом количестве встречаются в кале именно при синдроме мальабсорбции.
В настоящее время разрабатывается метод исследования желудочно-кишечного тракта с помощью эндоскопической капсулы. Капсула регистрирует изображение тонкого кишечника, малодоступного для других методов исследования, и передает данные по радиочастотам на записывающее устройство (помещается на поясе у больного). Обработка полученных данных осуществляется с помощью компьютерной программы.
Оценка всасывания может быть проведена с помощью теста с Д-ксилозой, галактозой и с другими дисахаридами. С этой же целью используется йод-калиевая проба, радиоизотопные методы с меченным альбумином, казеином, олеиновой кислотой, витамином В12.

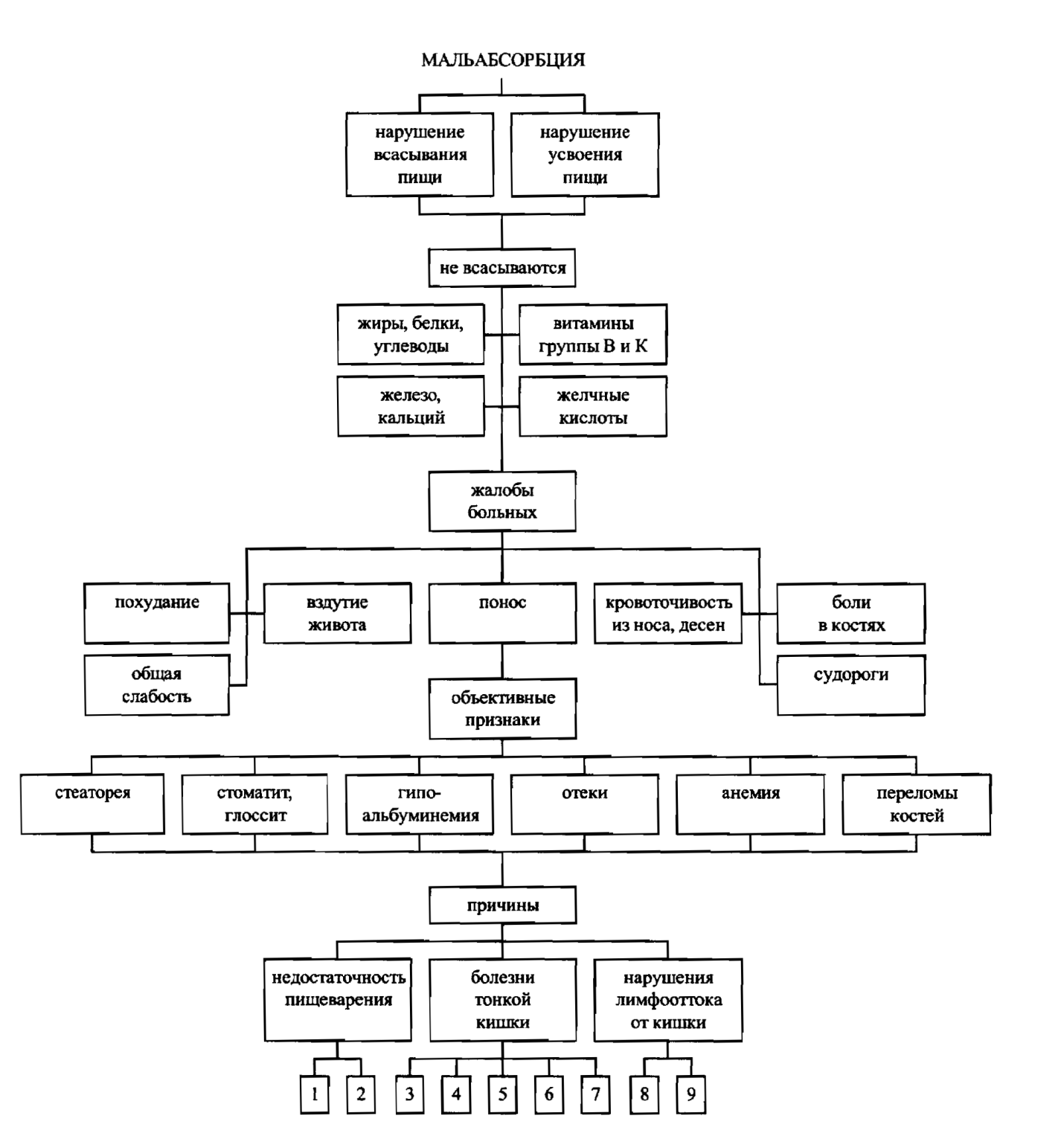
Причины синдрома мальабсорбции
| 1 - хронический панкреатит; 2 - непроходимость желчных путей, механическая желтуха; 3 - уменьшение поверхности всасывания после резекции кишки; 4 - глютеновая энтеропатия; 5 – инфильтрация слизистой оболочки | (амилоидоз, болезнь Крона и пр.); 6 - наличие патологической флоры в тонкой кишке, кишечные фистулы; 7 - экссудативная энтеропатия; 8 - лимфомы брюшной полости; 9 - туберкулез мезентериальных лимфатических узлов |
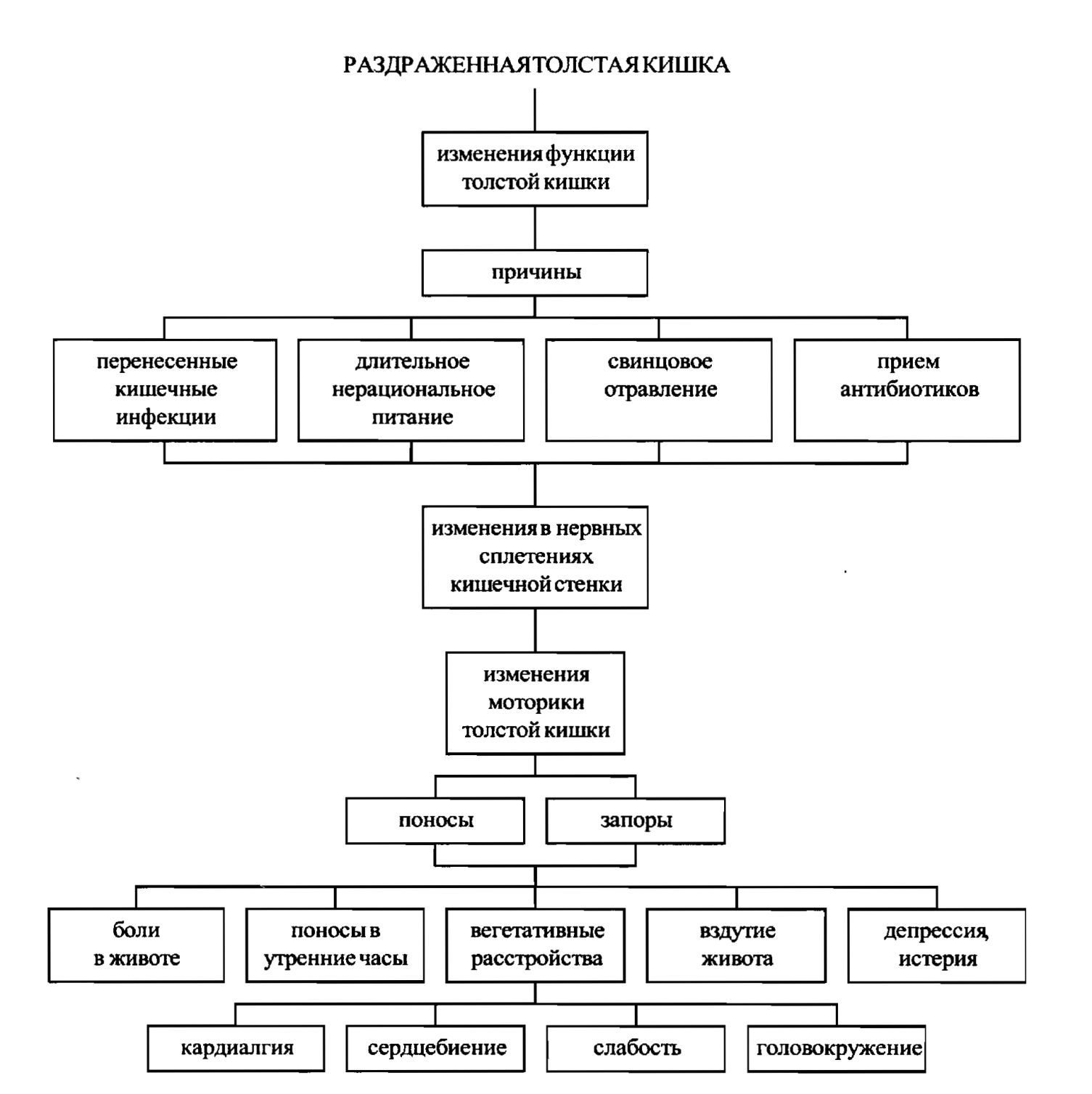
СИНДРОМ РАЗДРАЖЕННОЙ ТОЛСТОЙ КИШКИ. (СРК) — функциональное заболевание кишечника, характеризуемое хронической абдоминальной болью, дискомфортом, вздутием живота и нарушениями в поведении кишечника в отсутствие каких-либо органических причин.
Эти синдромы могут сопровождать заболевания органов пищеварения или быть проявлением функциональных расстройств. Клиника зависит от вида дискинезии. При гипермоторной дискинезии возможны поносы, при наличии спастического компонента – боли спастического характера по ходу кишечника (кишечные колики). При гипомоторной дискинезии наблюдаются запоры и боли дистензионного характера.

СИНДРОМ КРОВОТЕЧЕНИЙ ИЗ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА.
При кровотечениях из верхних отделов наблюдается рвота вида «кофейной гущи» – когда источник выше складки Трибуле (конец дуоденум). Одновременно или как единственный симптом может возникать мелена (жидкий, черный, дегтеобразный кал). Этот симптом следует отличать от вида каловых масс при употреблении висмута, черники, черемухи, ежевики, консистенция и форма кала при этом остается нормальной. Изредка можно наблюдать ярко-красную кровь в кале – массивное кровотечение и ускоренная моторика (в первые 8 часов после кровотечения). Возможна каштановая окраска кала. Кровотечение из пищевода характеризуется рвотой алой кровью без предшествующей тошноты.