ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 06.03.2019
Просмотров: 637
Скачиваний: 3

115
тромбоцитов. Число тромбоцитов в крови увеличивается до 1000-1500 в 1
мкл.
Острый плазмобластный лейкоз возникает из клеток –
предшественников
В-лимфоцитов,
способных
к
продукции
иммуноглобулинов, которые превращаются в опухолевые плазмобласты.
Они секретируют патологические иммуноглобулины (парапротеины). Этот
лейкоз относят к группе парапротеинемических гемобластозов.
Хронические лейкозы.
Протекают более доброкачественно, чем острые. В периферической
крови нет лейкемического провала.
Хронический миелолейкоз – первый лейкоз, при котором выявлена
специфическая генетическая аномалия. По месту своего открытия она
получила название Филадельфийская (Ph1)-хромосома. Основным
событием, происходящим при образовании Ph1-хромосомы, является
обмен генетическим материалом между хромосомами 9 и 22 (Рис.4). В
результате этой реципрокной транслокации рядом оказываются
расположенными 2 гена: ген bcr с 22 хромосомы и ген abl, производный от
хромосомы 9. В настоящее время установлено, что основная роль в
развитии патологических проявлений хронического миелолейкоза связана
с геном bcr-abl. В итоге этой генной перестройки образуется
химерический цитоплазматический белок р210, который является
ответственным за большинство,
если не за все фенотипические
аномалии.
Рис.4. Хронический миелоз.
Миелоидные клетки содержат
Филадельфийскую хромосому (Ph1),
которая появляется в результате
обмена генетическим материалом
между 9 и 22 хромосомами.
Гибридный
белок
р210
обладает повышенной тирозинкиназной активностью. Белок р210
локализован в цитоплазме, в то время как нормальный белок р145
расположен в ядре. За счет своего аномального положения и повышенной
тирозинкиназной активности он трансформирует стволовые клетки в
клетки хронического миелолейкоза. В норме созревание и пролиферация
кроветворных клеток находятся под контролем костномозгового
стромального микроокружения, которое регулирует их взаимодействие с
помощью ростовых факторов. С наличием белка р210 в лейкемических
предшественниках
связывают
нарушение
проведения
сигналов,
обеспечивающих нормальное функционирование клетки. Вмешательство в
основные
клеточные
процессы
приводит
к
злокачественной
трансформации клеток и нарушению таких процессов, как контроль над
116
пролиферацией, адгезией и апотозом. Ph1-хромосома обнаруживается у
95% больных с типичной клинической картиной хронического
миелолейкоза.
В течение лейкоза чѐтко различаю 2 стадии: моноклоновую –
доброкачественную, поликлоновую – злокачественную. Первая протекает
с нарастающим нейтрофильным сдвигом до промиелоцитов.
Увеличивается селезѐнка и печень. Фаза длится несколько лет (до 5-
6 лет). В этой стадии лейкоза нейтрофилы морфологически и по
фагоцитозу не отличаются от нормальных, но они содержат Ph1-
хромосому.
Во второй стадии, которая более скоротечна (терминальная стадия)
моноклоновость заменяется поликлоновостью. В крови, также как и в
красном костном мозге, появляются бластные формы (бластный криз).
Кровь – серо-красная, органы малокровны. Количество лейкоцитов
достигает нескольких млн. клеток в 1 мкл. Выражен гепатолиенальный
синдром: печень увеличивается до 6 кг, в ней видны очаги лейкозной
инфильтрации. Селезѐнка увеличивается до 8 кг: ткань селезѐнки
замещена лейкозным инфильтратом, много лейкозных тромбов и
инфарктов. Костный мозг – пиоидный (серо-красный, серо-жѐлтый). В
костном мозге значительно увеличивается количество бластов,
промиелоцитов, миелоцитов, метамиелоцитов. Лейкозная инфильтрация
прослеживается в лимфоузлах, миндалинах, лимфатических фолликулах,
почках, коже. В просвете сосудов образуются лейкозные тромбы, в связи с
этим возникают инфаркты в органах.
Истинная полицитемия (эритремия) чаще встречается у пожилых
людей. В костном мозге происходит возрастание всех ростков, но
преимущественно эритроцитарного. В кровяном русле – много
эритроцитов (плетора). Увеличение тромбоцитов и гранулоцитов ведѐт к
увеличению вязкости крови, тромбозам. Увеличение артериального
давления вызывает гипертрофию миокарда левого желудка. Выражена
спленомегалия. Процесс идет доброкачественно, пока не происходит
трансформация в хронический миелолейкоз. В костном мозге, селезѐнке,
печени вначале видны очаги экстрамедулярного кроветворения с большим
количеством мегакариоцитов, а в поздней стадии (при трансформации в
миелолейкоз) – очаги лейкозной инфильтрации.
1 бласты недифференцированные;
2 миелобласты;
3 промиелоциты;
4 миелоциты;
5 метамиелоциты;
6 палочкоядерные;
7 сегментоядерные.
Сдвиг влево
(появление
недифферен-
цированных
клеток).
117
Хронические лейкозы моноцитарного происхождения объединяют
хронический моноцитарный лейкоз и гистиоцитозы. Хронический
моноцитарный лейкоз возникает у людей пожилого возраста. Вначале
протекает длительно доброкачественно без нарушения костномозгового
кроветворения, редко бывает увеличена селезѐнка. Это первая стадия.
Заканчивается лейкоз бластным кризом с разрастанием клеток в красном
костном мозге и внутренних органах, появлением бластов в крови – вторая
поликлональная стадия.
Гистиоцитозы
объединяют
группу
пограничных
миелопролиферативных заболеваний:
1.Эозинофильная гранулема (эозинофилов больше 15% в периферической
крови);
2. Болезнь Леттерера - Зиве;
3. Болезнь Хенда-Шюллера-Крисчена.
Хронический лимфолейкоз.
Встречается у лиц пожилого возраста (может быть у членов одной
семьи). Развивается чаще из В-лимфоцитов. Содержание лейкоцитов в
крови до 100х10
9
/л, среди них до 95% может быть лимфоцитов. Лейкозные
инфильтраты поражают красный костный мозг, вытесняя все ростки
миелоидного кроветворения. Отсюда анемия, тромбоцитопения с
геморрагическим
синдромом,
иммунодефицитный
синдром,
т.к.
опухолевые клетки не вырабатывают специфические антитела. У больных
часто возникает осложнения инфекционной природы (пневмонии). Для
этой формы лейкоза присущи аутоимунные гемолитические и
тромбоцитопенические состояния, желтуха, диапедезные кровоизлияния,
общий гемосидероз.
Костный мозг красного цвета, но с участками жѐлтого (отличие от
миелолейкоза). Лимфоузлы увеличены, сливаются, образуя плотные
пакеты, увеличены лимфатические фолликулы, миндалины. Селезѐнка
увеличивается до 1 кг, инфильтрат захватывает, прежде всего, фолликулы,
которые сливаются, затем красную пульпу и соединительную тканевую
капсулу. Печень увеличена, с серо-белыми узелками. Инфильтрация по
ходу портальных вен. Гепатоциты с жировой и белковой дистрофией.
Почки увеличены, плотные. Инфильтрация плотная, структура почек не
видна.
Средостение, брыжейка, миокард, серозные и слизистые оболочки с
диффузной или очаговой инфильтрацией, с образованием узлов. Может
быть опасность сдавления соседних органов и сосудов при увеличении
лимфоузлов средостения, брыжейки, шеи и паховых. Например,
сдавливание сердца, пищевода, трахеи при увеличении лимфоузлов
средостения или сдавление воротной вены с развитием портальной
гипертензии и асцита при поражении лимфоузлов брыжейки и ворот
печени.
118
Лимфоматоз кожи (болезнь Сезари).
Хронический лимфолейкоз, который характеризуется инфильтрацией
Т-опухолевыми клетками прежде всего кожи (мучительный зуд), затем
вовлекается костный мозг, в крови возрастает содержание лейкоцитов,
появляются характерные клетки Сезари (мононуклеарные крупные
клетки), увеличиваются лимфоузлы и селезѐнка.
Парапротеинемические лейкозы.
Это заболевания, в основе которых лежит неопластическая
пролиферация плазматических клеток, способных синтезировать
иммуноглобулины или их фрагменты. Эта группа объединяет миеломную
болезнь, первичную макроглобулинемию (Вальденстрема), болезнь
тяжелых цепей (Франклина). Все заболевания исходят из В-клеток,
предшественников
плазмоцитов.
Опухолевые
клетки
при
этих
заболеваниях синтезируют иммуноглобулины – парапротеины.
Миеломная болезнь (миелома).
В
основе
заболевания
лежит
опухолевое
разрастание
плазматических (миеломных) клеток, как в красном костном мозге, так и
вне
его.
Плазматические
клетки
ответственны
за
выработку
иммуноглобулинов.
По
типу
иммуноглобулинов,
секретируемых
опухолевыми клетками различают миеломы G, А, D, Е, а также миелому
Бенс-Джонса, которая секретирует только легкие цепи иммуноглобулинов.
Их распространенность составляет для миеломы G – 60%, А – 25%, D –
3%, Е – ещѐ меньше.
В зависимости от характера миеломных клеток различают
плазмоцитарную,
плазмобластную,
полиморфноклеточную,
мелкоклеточную
миеломы
(две
последние
относят
к
низкодифференцированным). В начале болезни миеломные клетки
секретируют парапротеины (иммуноглобулины) только одного вида.
Парапротеины обнаруживают как в крови, так и в моче (электрофорез).
Обычно миелома протекает по алейкемическому варианту, но возможно
появление в крови миеломных клеток.
Патологическая анатомия.
1. Инфильтрация лейкозными клетками может быть в костном мозге и
костях (Рис.6). Различают 3 формы инфильтрации:
– Диффузная инфильтрация (миеломатоз и остеопороз);
– Диффузно-узловая (миеломатоз и опухолевые узлы);
– Множественная узловая (без миеломатоза).
2. В первую очередь инфильтрация поражает плоские кости: рѐбра,
кости черепа и позвоночник (Рис.7). Это ведѐт к деструкции костной
ткани, рассасыванию кости и образованию круглых штампованных
дефектов. Считают, что рассасывание идѐт за счѐт выделения в красном
костном мозге фактора, стимулирующего остеокласты. Кости становится
очень ломкими, появляются переломы, гиперкальциемия, известковые
метастазы.
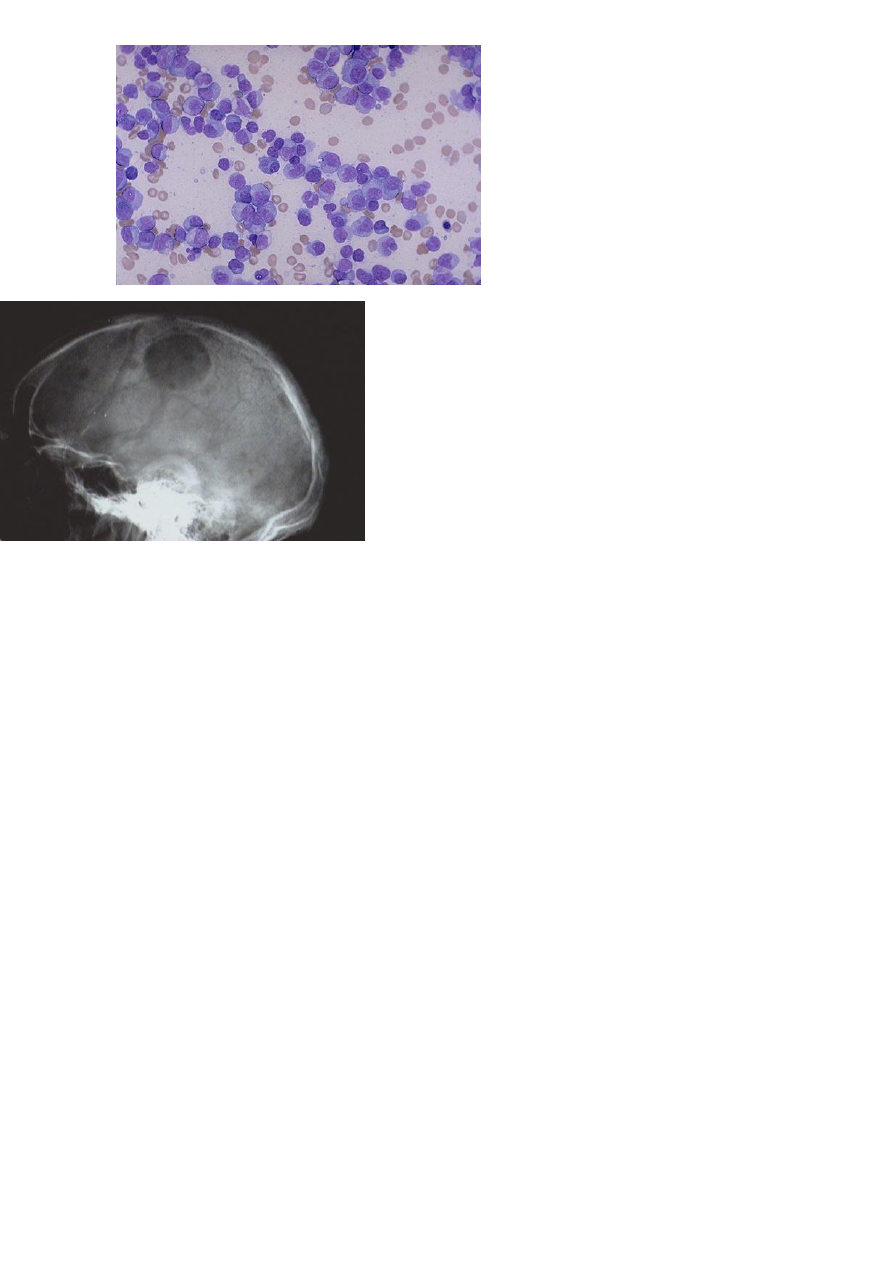
119
Рис.6. Миеломная болезнь.
Многочисленные плазматические
клетки с асимметрично
расположенными ядрами и
перинуклеарными просветлениями
(«двориками») в цитоплазме.
Рис.7. Инфильтрация опухолевыми клетками
поражает плоские кости черепа, что ведет к
деструкции костной ткани, рассасыванию кости и
образованию круглых штампованных дефектов.
3.
Инфильтрация
отмечается
в
селезѐнке, лимфоузлах, печени, почках и т.д.
4. В связи с секрецией парапротеина отмечают следующие
патологические изменения:
– амилоидоз (AL- амилоидоз из лѐгких цепей иммуноглобулина);
– отложение в тканях амилоидоподобных и кристаллических веществ;
– развитие парапротеинемического отѐка органов (миокарда, лѐгких,
почек).
Наибольшее значение имеет парапротеинемическая нефропатия,
которая ведѐт к склерозу почек (миеломные сморщенные почки), от чего
гибнет треть больных. Парапротеинемический нефроз может сочетаться с
амилоидозом почек.
При
миеломной
болезни
из-за
повышенного
содержания
глобулиновых молекул в плазме крови развивается синдром повышенной
вязкости и парапротеинемическая кома (геморрагии, церебропатии и
ретинопатии). При этом наблюдаются изменения в свертывающей системе
крови: повышенное содержание в крови кальция может привести к
коматозному состоянию, которое исчезает при нормализации уровня в
крови.
В связи с иммунодефицитом при моноклональном синтезе
иммуноглобулинов при миеломе неизбежны инфекционные заболевания:
пневмония, пиелонефрит и др.
Первичная макроглобулинемия – это редкое заболевание, при
котором опухолевые клетки продуцируют иммуноглобулин М. Лейкозные
инфильтраты поражают селезѐнку, печень, лимфоузлы. Деструкция костей
встречается редко. Часто отмечается геморрагический синдром,