ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.03.2019
Просмотров: 606
Скачиваний: 1
1
БОЛЕЗНИ ГЛОТКИ, ПИЩЕВОДА И ЖЕЛУДКА.
Профессор Ю.В.Крылов, 2002 год
Гастроэнтерология является весьма значительным разделом
медицины. Важно отметить, что часть заболеваний ЖКТ являются
самостоятельными нозологическими единицами (например, язвенная
болезнь желудка), а часть - осложнениями (например, язва желудка при
узелковом периартериите или туберкулезе). Не менее важно отметить, что
к
настоящему
времени
благодаря
развитию
техники
в
гастроэнтерологическую практику широко внедрен метод биопсийного
исследования. Отсюда, знание морфологии заболеваний желудочно-
кишечного тракта необходимо для диагностики и лечения.
Среди заболеваний зева и глотки наибольшее значение имеет ангина
или тонзиллит - инфекционное заболевание с выраженными
воспалительными изменениями в лимфаденоидной ткани глоточного
кольца Пирогова-Вальдейера. В этиологии ангин имеет значение
инфекция, проникающая трансэпителиально или гематогенно, часто
аутоинфекция (стафилококк, стрептококк, аденовирусы, ассоциации
микробов).
Разрешающим фактором нередко является переохлаждение. В
развитии хронического тонзиллита имеет значение аллергический фактор.
Различают следующие формы острой ангины: катаральную, фибринозную,
гнойную, лакунарную,фолликулярную, некротическую и гангренозную.
При лакунарной отмечаются скопление в глубине лакун серозного,
гнойного и слизистого эксудата, при фолликулярной гиперплазия
лимфоидных фолликулов с участками гнойного расплавления в центре.
Фибринозная ангина, которая носит характер дифтеритической, всегда
должна настораживать в плане исключения дифтерии, проявлением
которой она и является. Некротическая ангина требует исключения
скарлатины и острого лейкоза. Осложнениями ангины являются:
паратонзиллярный или заглоточный абсцесс, тромбофлебит, сепсис.
Болезни пищевода. Основными заболеваниями здесь являются:
дивертикул, эзофагит и рак.
Дивертикул - это слепое выпячивание стенки пищевода, которое
может состоять из всех слоев (истинный), или только из слизистого и
подслизистого слоев (мышечный дивертикул). По происхождению они
могут быть спаечными, вследствие воспалительных процессов в
средостении и релаксационными, в основе которых лежит локальное
расслабление стенки пищевода. Могут быть врожденными, вследствие
неполноценности мышечной стенки и приобретенными вследствие
склероза, воспаления, рубцовых сужений. Осложнением дивертикула
может быть его воспаление с переходом процесса на средостение
(медиастинит).
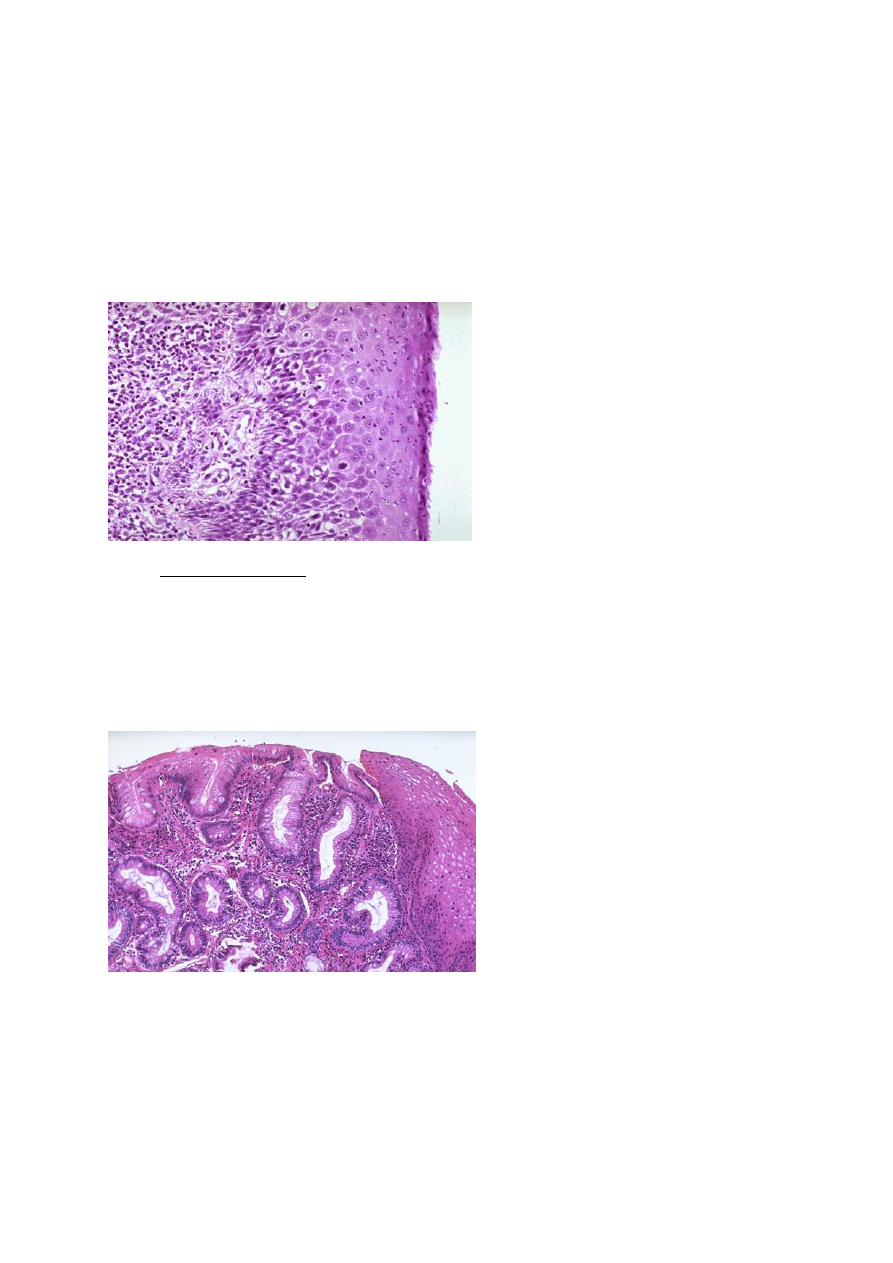
Эзофагит - может быть острым и хроническим. Острый (рис.1) чаще
всего развивается при воздействии химических и термических факторов,
2
реже - при других заболеваниях (дифтерия, скарлатина, тиф). Может быть
катаральным, фибринозным, флегмонозным, язвенным, гангренозным.
Частым осложнением после химических ожогов являются рубцовые
стенозы пищевода. Хронический эзофагит связан с хроническим
раздражением (крепкий алкоголь, горячая пища), с нарушением
кровообращения (венозный застой при портальной гипертензии и
хронической сердечной недостаточности), при рефлюкс-эзофагите,
обусловленном забросом желудочного содержимого, когда развиваются
эрозивные изменения в пищеводе. В пищеводе, кроме того, могут
развиваться
изменения
при
сифилисе,
туберкулезе,
узелковом
периартериите,
которые
имеют
соответствующую морфологию.
Рис.1 Острый эзофагит:
дистрофические изменения плоского
эпителия и воспалительная
инфильтрация субэпителиально.
Рак пищевода составляет 2-5% от всех злокачественных
новообразований и возникает чаще всего на границе средней и нижней
трети. В этиологии этого заболевания имеют значение крепкий алкоголь,
горячая
пища.
Предраковыми
изменениями
являются
эктопия
цилиндрического эпителия и желудочных желез (т.н. пищевод Баретта,
рис.2), лейкоплакия (избыточное ороговение слизистой) и дисплазия
плоского эпителия (появление базальных клеток в более высоколежащих
слоях
с
нарушением
стратификации и клеточным
атипизмом).
Рис.2 Пищевод Баретта: метаплазия
плоского эпителия абдоминального
сегмента пищевода в желудочный
(эзофагобиоптат из кардиального
отдела пищевода).
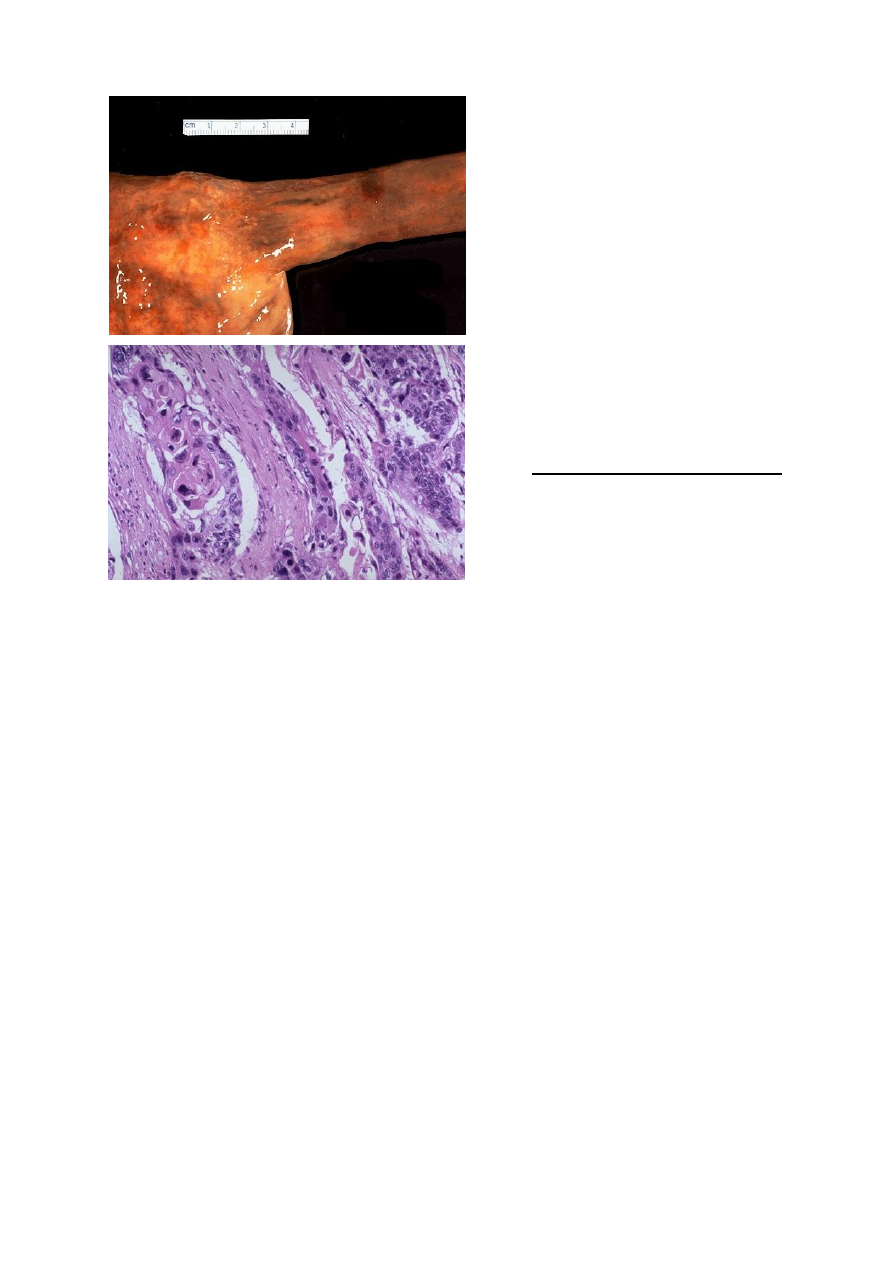
Макроскопически
выделяют:
кольцевидный, сосочковый и
изъязвленный рак (рис.3). Гистологически - карциному in situ,
плоскоклеточный, железисто-плоскоклеточный, железисто-кистозный и
недифференцированный рак. Наиболее частой формой является
плоскоклеточный (рис.4). Метастазирует рак пищевода лимфогенно.
Прорастает в трахею, желудок, плевру, средостение. Может развиться
пищеводно-трахеальный
свищ
с
последующей
аспирационной
пневмонией, абсцессом и гангреной легкого, эмпиема плевры, гнойный
3
медиастинит.
Рис.3. Рак пищевода: изъязвленная
экзофитная опухоль.
Рис.4 Рак пищевода: плоскоклеточный
рак пищевода.
Заболевания
желудка.
Гастритом называют воспаление
слизистой оболочки желудка.
Различают острый и хронический
гастрит.
Причинами
острого
гастрита являются раздражение
слизистой оболочки холодной или горячей пищей, крепким алкоголем,
некоторыми лекарственными препаратами, например, салицилаты, а также
микробы (стафилококк, сальмонеллы) и токсины. Кроме перечисленных
экзогенных воздействий, гастрит может развиваться и под влиянием
эндогенных причин (инфекционный гематогенный, элиминативный при
уремии от слова элиминация - удаление, аллергический, застойный).
Выделяют по локализации: диффузный, фундальный, антральный,
пилороантральный и пилородуоденальный гастрит. По характеру
воспаления: катаральный, фибринозный, флегмонозный, некротический
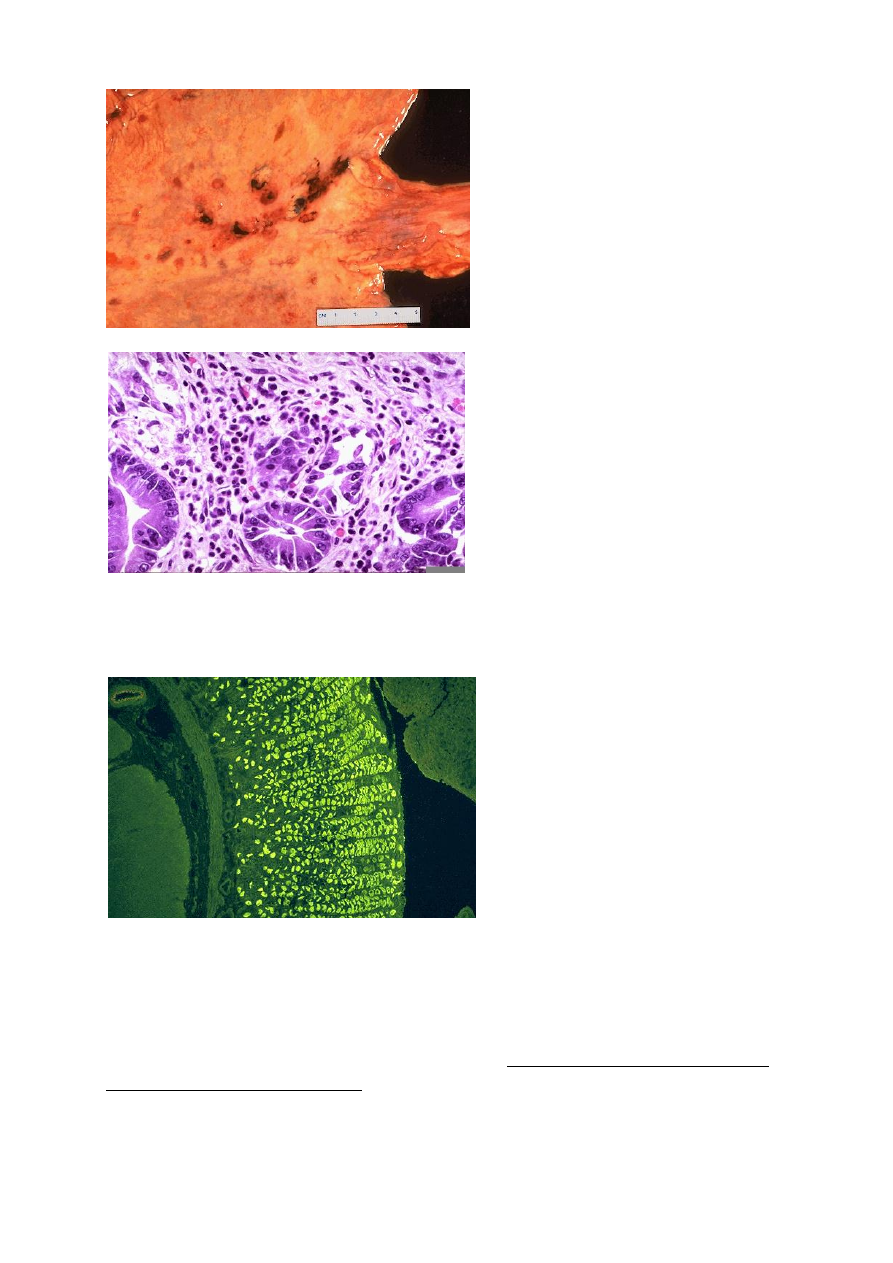
(коррозивный). Катаральный гастрит может осложняться эрозиями
(участками гибели слизистой) и тогда его называют эрозивным (рис.5).
Острый катаральный гастрит заканчивается восстановлением слизистой
или переходит в хронический. Флегмонозный и некротический гастриты
ведут к атрофии слизистой, а иногда к выраженному склерозу с
деформацией органа.
Связь хронического гастрита с острым находят не всегда. В его
возникновении играет роль наследственная предрасположенность, а также
экзогенные (режим питания, алкоголь) и эндогенные факторы, к которым
относятся: аутоинфекция (кампиллобактер), аллергические реакции,
дуоденогастральный рефлюкс. Важно отметить длительность воздействия
экзогенных и эндогенных факторов, которые в конечном итоге приводят к
нарушению регенераторных процессов в слизистой, причем несомненно,
что в ряде случаев на фоне имеющегося генетического предрасположения.
4
Рис.5 Эрозивный гастрит: эрозии
слизистой желудка с наличием
солянокислого гематина (черного
цвета).
Рис.6 Острый гастрит: инфильтрация
слизистой нейтрофильными
лейкоцитами
Выделяют
хронический
аутоиммунный гастрит (типа А) и
неаутоиммунный (типа В). При
гастрите типа А обнаруживаются
антитела к обкладочным клеткам
(рис.7), и поэтому поражается
фундальный отдел, где этих клеток много. Кислотность желудочного сока
снижена. При неиммунном гастрите поражается антральный отдел,
кислотность желудочного сока снижается умеренно. Кроме гастрита типа
В, выделяют еще рефлюкс-
гастрит (типа С), при котором
наблюдается
заброс
содержимого
12-перстной
кишки в желудок.
Рис.7 Хронический атрофический
гастрит у больного с пернициозной
анемией: в фундальном отделе
антитела к обкладочным клеткам,
выявленные методом
иммунофлюоресценции.
Морфологически при гастрите обнаруживают дистрофические и
некробиотические изменения в клетках поверхносто-ямочного эпителия и
железах, воспалительную инфильтрацию, нарушение регенерации со
структурной перестройкой и последующей атрофией. Гистологически
выделяют два типа хронического гастрита: хронический поверхностный и
хронический атрофический. При хроническом поверхностном гастрите
поверхностно-ямочный
эпителий
с
признаками
дистрофии
и
гиперсекреции, собственная пластинка инфильтрирована лимфоцитами,
плазматическими клетками и нейтрофильными лейкоцитами. При
5
хроническом атрофическом гастрите появляется атрофия желез и склероз.
К этим изменениям присоединяется перестройка по кишечному типу
(кишечная метаплазия). Откуда берутся клетки кишечного типа в
слизистой желудка? Они возникают при дифференцировке клеток
ростковой зоны, а именно клеток шеек желез, которые плюрипотентны.
Биологическая
целесообразность
здесь
очевидна,
т.к.
больше
продуцируется слизи, в т.ч. кишечной, богатой сульфатированными
муцинами, обладающей протекторными свойствами в отношении факторов
агрессии на слизистую. Интенсивное размножение клеток шеек желез с
изменением дифференцировки может привести и к более глубоким,
качественно новым нарушениям регенерации. В области шеек желез, а
затем и поверхностно-ямочном и железистом эпителии начинают
развиваться процессы дисплазии. Дисплазией обозначают контролируемые
и обратимые нарушения дифференцировки эпителия предракового
характера в результате пролиферации камбиальных элементов с развитием
их атипии, утратой полярности и нарушением гистоструктуры без инвазии
мембраны. Выделяют 3 степени тяжести дисплазии: слабую, умеренную и
тяжелую. При тяжелой степени, когда есть выраженные признаки
клеточного
атипизма
(гиперхромность,
увеличение
ядерноцитоплазматичского
отношения)
и
тканевого
атипизма
(многорядность
эпителия,
появление
сосочков),
провести
дифференциальный диагноз с карциномой in situ очень трудно.
Динамические наблюдения за больными с дисплазией эпителия показали,
что слабая и умеренная дисплазия может подвергаться регрессии или
переходить в тяжелую. Тяжелая дисплазия редко подвергается регрессии,
ее часто находят рядом с опухолью. Отсюда, я думаю, вам понятно
значение хронического гастрита, как предракового состояния. А
хронический гастрит с дисплазией относят уже к предраковым
изменениям.
Язвенная болезнь желудка - это хроническое, циклически текущее
заболевание, основным клиническим и морфологическим признаком
которого является рецидивирующая язва желудка или двенадцатиперстной
кишки. По особенностям патогенеза выделяют язвенную болезнь
пилородуоденальной зоны и тела желудка. Важно отметить, что помимо
язвенной болезни существуют так называемые симптоматические язвы.
Они наблюдаются при эндокринных заболеваниях: тиреотоксикозе,
синдроме Золлингер-Эллиссона (аденома из альфа-клеток островков
поджелудочной железы), при острых и хронических нарушениях
кровообращения (дисциркуляторно-гипоксические язвы), например, при
приступе
бронхиальной
астмы,
при
узелковом
периартериите.
Симптоматические язвы могут возникать при экзогенных и эндогенных
интоксикациях,
аллергии,
специфическом
воспалении
(сифилис,
туберкулез), лечении некоторыми препаратами (ацетилсалицилаты,
кортикостероиды), после операций на желудке и кишечнике
(послеоперационные пептические язвы). В этих случаях язва будет