ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 43380
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Хронический бескаменный холецистит. Клиническая картина бескаменного хронического холецистита сходна с таковой при хроническом калькулезном холецистите. Однако боли в правом подреберье бывают не столь интенсивными, но отличаются длительностью, почти постоянным характером, усилением после погрешности в диете. Наиболее информативными в диагностике бескаменного холецистита являются ультразвуковое исследование (включая определение сократительной способности пузыря после пробного завтрака) и холецистохолангиография. Сходную клиническую картину могут давать многие заболевания других органов пищеварительной системы — гастрит, язвенная болезнь, грыжи пищеводного отверстия диафрагмы, хронический колит и т. п. Поэтому при подозрении на хронический бескаменный холецистит необходимо произвести тщательное разностороннее обследование больного. При длительном упорном течении, при неэффективности консервативного лечения показана холецистэктомия.
13.6. Постхолецистэктомический синдром
У большинства больных желчнокаменной болезнью оперативное лечение приводит к выздоровлению и полному восстановлению трудоспособности. Иногда у пациентов сохраняются некоторые симптомы болезни, бывшие у них до операции, или появляются новые. Причины этого весьма разнообразны, тем не менее данное состояние больных, перенесших холецистэктомию, объединяют собирательным понятием "постхолецистэкто-мический синдром". Термин неудачен, так как далеко не всегда удаление желчного пузыря служит причиной развития болезненного состояния пациента. Основными причинами развития так называемого постхолецист-эктомического синдрома служат: 1) болезни органов пищеварительного тракта — хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, грыжи пищеводного отверстия диафрагмы, хронический колит, рефлюкс-эзофагит. Эта группа болезней является наиболее частой причиной постхолецистэктомического синдрома; 2) органические изменения в желчных путях; оставленные при холецистэктомии конкременты в желчных протоках (так называемые забытые камни), стриктура большого сосочка двенадцатиперстной кишки или терминального отдела общего желчного протока, длинная культя пузырного протока или даже оставленная при операции часть желчного пузыря, где вновь могут образовываться конкременты, ятрогенные повреждения общего печеночного и общего желчного протоков с последующим развитием рубцовой стриктуры (эта группа причин связана как с дефектами оперативной техники, так и с недостаточным интраоперационным исследованием проходимости желчных протоков); 3) заболевания органов гепатопанкреатодуоденальной зоны — хронический гепатит, панкреатит, дискинезия желчных протоков, перихо-ледохиальный лимфаденит.
Лишь болезни второй группы прямо или косвенно связаны с выполненной ранее холецистэктомией; другие причины возникновения синдрома обусловлены дефектами дооперационного обследования больных и своевременно не диагностированными заболеваниями системы органов пищеварения.
В выявлении причин, приведших к развитию постхолецистэктомического синдрома, помогают тщательно собранный анамнез заболевания, данные инструментальных методов исследования органов пищеварительной системы.
При органических поражениях желчных протоков больным показана повторная операция. Характер ее зависит от конкретной причины, вызвавшей постхолецистэктомический синдром. Как правило, повторные операции на желчных путях сложны и травматичны, требуют высокой квалификации хирурга. При длинной культе пузырного протока или оставлении части желчного пузыря их удаляют, в случае холедохолитиаза и стеноза большого сосочка двенадцатиперстной кишки выполняют те же операции, что и при осложненном холецистите. Протяженные посттравматические стриктуры вне-печеночных желчных путей требуют наложения билиодигестивных анастомозов с выключенной по Ру петлей тощей кишки или с двенадцатиперстной кишкой.
В профилактике постхолецистэктомического синдрома ведущая роль принадлежит тщательному обследованию больных до операции, выявлению сопутствующих заболеваний органов пищеварительной системы и их лечению в до- и послеоперационном периодах. Особое значение имеет тщательное соблюдение техники оперативного вмешательства с исследованием состояния внепеченочных желчных путей.
13.7. Опухоли желчного пузыря и желчных протоков
Доброкачественные опухоли желчного пузыря (папилломы, папилломатоз, фибромы, миомы, аденомы) не имеют специфической клинической картины, их выявляют при холецистэктомии по поводу калькулезного холецистита или на вскрытии. Эти опухоли нередко сочетаются с желчнокаменной болезнью (особенно папилломы). До операции правильный диагноз можно поставить с помощью холецистографии и ультразвукового исследования. В отличие от конкремента опухоль желчного пузыря проявляется в виде дефекта наполнения (при холецистографии) или ультразвуковой структуры, не меняющей своего положения при изменении положения тела больного.
Опухоль желчного пузыря является показанием к операции холецистэктомии, так как нельзя исключить ее злокачественное перерождение.
Рак желчного пузыря занимает 5—6-е место в структуре всех злокачественных опухолей органов пищеварительного тракта. Заболеваемость раком желчного пузыря среди населения развитых стран увеличивается так же, как и заболеваемость желчнокаменной болезнью, чаще болеют женщины старше 50 лет. Рак желчного пузыря в 80—100% случаев сочетается с желчнокаменной болезнью. По-видимому, частая травматизация и хроническое воспаление слизистой оболочки желчного пузыря являются пусковыми моментами в дисплазии эпителия пузыря с последующим развитием рака. Рак желчного пузыря начинается обычно в области его дна и быстро распространяется на прилежащие органы (печень, поперечная ободочная кишка). Опухоль растет в виде полипов в просвет желчного пузыря (экзофитный рост) или интрамурально (эндофитный рост). В этом случае макроскопически опухоль трудно отличить от хронического фибропластического воспаления. По гистологической структуре наиболее часто встречаются аденокар-цинома и скиррозный рак, реже — слизистый, солидный и низкодифференцированный рак.
Клиническая картина и диагностика. На ранних стадиях развития рак желчного пузыря протекает бессимптомно либо с признаками калькулезного холецистита, что связано с частым сочетанием рака желчного пузыря и желчнокаменной болезни. В более поздних стадиях также не удается выявить патогномоничных симптомов заболевания, и лишь в фазе генерализации ракового процесса наблюдают как общие его признаки (слабость, утомляемость, отсутствие аппетита, похудание, анемия и др.), так и местные симптомы (увеличенная бугристая печень, асцит и желтуха).
Холецистография малоинформативна, так как дефект наполнения и "отключенный" желчный пузырь могут быть выявлены как при раке желчного пузыря, так и при калькулезном холецистите. Ценная информация может быть получена при использовании ультразвукового исследования, компьютерной томографии. Лапароскопия также позволяет определить размеры опухоли, границы ее распространения, наличие отдаленных метастазов, произвести прицельную биопсию новообразования.
Лечение. Радикальные операции (холецистэктомия) удается выполнить только при раннем раке у незначительного числа больных. К ним относят также холецистэктомию с резекцией прилежащего участка печени (реже объем удаляемой зоны печени расширяют до сегментэктомии или гемигепатэктомии). Во время радикальной операции необходимо удалить лимфатические узлы по ходу печеночно-двенадцатиперстной связки. Отдаленные результаты радикальных операций плохие, большинство оперированных умирают в течение 6 мес. Пятилетняя выживаемость составляет лишь несколько процентов.
Паллиативные операции выполняют при неоперабельном раке желчного пузыря. Используют наружное дренирование желчных протоков или внутренние билиодигестивные анастомозы, однако технически эти операции выполнимы в редких случаях.
Доброкачественные опухоли желчных протоков встречаются нечасто. По гистологическому строению выделяют аденомы, папилломы, миомы, липомы, аденофибромы и др. Характерной клинической картины эти опухоли не имеют. Они проявляются симптомами желчной гипертензии и обтурации желчевыводящих путей. Дооперационная диагностика доброкачественных опухолей чрезвычайно сложна, а дифференциальная диагностика со злокачественными новообразованиями может быть проведена только во время холедохотомии или холедохоскопии с прицельной биопсией участка опухоли.
Лечение. Опухоль удаляют в пределах здоровых тканей. Если условия позволяют, то концы протока соединяют друг с другом швом или производят пластику протока. Показанием к операции служит реальная возможность малигнизации опухоли, обтурационная желтуха.
Рак желчных протоков встречается редко (0,2—0,5%, по данным патоло-гоанатомического исследования). Опухоль может локализоваться в любом отделе внутри- и внепеченочных желчных протоков. Макроскопически выделяют экзофитную форму, когда опухоль растет в просвет протока и довольно быстро вызывает его обтурацию, и эндофитную, при которой проток равномерно суживается на протяжении, стенки его становятся плотными, ригидными. Наиболее частыми гистологическими типами рака внепеченоч-ных желчных протоков являются аденокарцинома и скиррозный рак. У 30% больных отмечают сочетание рака желчных протоков с желчнокаменной болезнью. Из особенностей течения рака желчных путей следует отметить его относительно медленный рост и позднее метастазирование в регионарные лимфатические узлы и печень.
К линическая
картина и диагностика. Рак
желчных протоков проявляется общими
реакциями (слабость, апатия, отсутствие
аппетита, похудание, анемия и т. п.),
нередко развивается холангит, что
существенно утяжеляет течение
болезни. При локализации опухоли ниже
впадения пузырного протока в общий
печеночный проток можно пропальпировать
увеличенный, напряженный, безболезненный
желчный пузырь (симптом Курвуазье).
Печень также несколько увеличена,
доступна пальпации. При локализации
рака в правом или левом печеночном
протоке при сохраненной проходимости
общего печеночного протока желтуха
развивается не всегда, что затрудняет
постановку правильного диагноза.
линическая
картина и диагностика. Рак
желчных протоков проявляется общими
реакциями (слабость, апатия, отсутствие
аппетита, похудание, анемия и т. п.),
нередко развивается холангит, что
существенно утяжеляет течение
болезни. При локализации опухоли ниже
впадения пузырного протока в общий
печеночный проток можно пропальпировать
увеличенный, напряженный, безболезненный
желчный пузырь (симптом Курвуазье).
Печень также несколько увеличена,
доступна пальпации. При локализации
рака в правом или левом печеночном
протоке при сохраненной проходимости
общего печеночного протока желтуха
развивается не всегда, что затрудняет
постановку правильного диагноза.
В диагностике рака желчных протоков наиболее информативны ультразвуковое и компьютерно-томографическое исследование, чрескожно-чрес-печеночная холангиография (рис. 13.8), ретроградная панкреатохолангио-рентгенография, лапароскопическая пункция желчного пузыря с последующей холангиографией. Морфологическое подтверждение диагноза возможно только во время операции после холедохотомии и(или) холедохоскопии с прицельной биопсией опухоли. Особые трудности возникают при инфильтрирующем росте опухоли, когда приходится иссекать часть стенки протока с последующим микроскопическим изучением нескольких срезов.
Лечение. Опухоль иссекают в пределах здоровых тканей и производят сшивание или пластику протока или накладывают билиодигестивный анастомоз (с тощей или двенадцатиперстной кишкой). При локализации опухоли в терминальном отделе общего желчного протока единственной радикальной операцией является панкреатодуоденальная резекция (см. "Рак поджелудочной железы").
Паллиативные операции выполняют в запущенных стадиях заболевания. Они направлены на ликвидацию обтурационной желтухи. Применяют река-нализацию опухоли на транспеченочном дренаже, наружную холангиостомию, билиодигестивные анастомозы (рис. 13.9; 13.10).
Рак большого сосочка двенадцатиперстной кишки наблюдается в 40% случаев злокачественного поражения органов панкреатодуоденальной зоны.
Р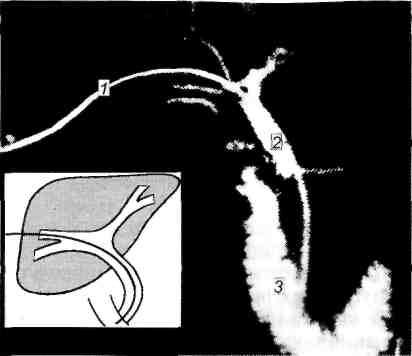 ис.
13.9. Наружно-внутреннее
дренирование холедоха. Рентгенограмма.
ис.
13.9. Наружно-внутреннее
дренирование холедоха. Рентгенограмма.
Опухоль может исходить из эпителия терминального отдела общего желчного протока, дис-тального отдела протока поджелудочной железы, из слизистой оболочки двенадцатиперстной кишки, покрывающей большой сосочек. Гистологически чаще всего выявляют аденокарциному и фиброзный рак.
Рак большого дуоденального сосочка двенадцатиперстной кишки растет относительно медленно и поздно метастазирует в регионарные лимфатические узлы и отдаленные органы.
Клиническая картина и диагностика. До развития обтурационной желтухи появляются тупые ноющие боли в эпигастральной области и правом подреберье. Позднее на первый план выступают симптомы обтурации желчных путей: желтуха, сопровождающаяся интенсивным кожным зудом, увеличение размеров печени, увеличенный безболезненный желчный пузырь, хо-лангит. В стадии развития желтухи болевые ощущения у большинства больных отсутствуют или выражены незначительно, быстро прогрессируют общие симптомы ракового процесса, интоксикация, кахексия, что связано с нарушением поступления в просвет кишечника желчи и панкреатического сока, необходимых для гидролиза жиров и белков. Нарушается всасывание жирорастворимых витаминов. В связи с нарушением белковосинтетической функции печени возникают холемические кровотечения.
С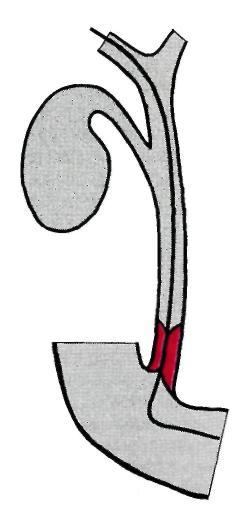 реди
инструментальных методов диагностики
наибольшее значение имеют релаксационная
дуоденография, гастродуоденоскопия,
чрескожно-чреспеченочная холангиография,
компьютерная томография.
реди
инструментальных методов диагностики
наибольшее значение имеют релаксационная
дуоденография, гастродуоденоскопия,
чрескожно-чреспеченочная холангиография,
компьютерная томография.
Рис. 13.10. Проведение проводника в двенадцатиперстную кишку для оттока желчи и дилатации суженного участка терминального отдела общего желчного протока. Объяснение в тексте (схематическое изображение).
Лечение. На ранних стадиях болезни, когда размеры опухоли невелики (до 2—2,5 см) и она не прорастает все слои стенки двенадцатиперстной кишки, не инфильтрирует головку поджелудочной железы и не метастазирует в регионарные лимфатические узлы и отдаленные органы, производят па-пиллэктомию. При этом опухоль иссекают в пределах здоровых тканей вместе с терминальным отделом общего желчного протока, протока поджелудочной железы и прилежащим участком задней стенки двенадцатиперстной кишки. Затем вшивают общий желчный проток и проток поджелудочной железы в заднюю стенку двенадцатиперстной кишки. При инвазии опухоли в окружающие ткани выполняют панкреатодуоденальную резекцию. В запущенных стадиях болезни при общем тяжелом состоянии больных производят паллиативные операции — билиодигестивные анастомозы (холецистоеюностомию, холедохоею-ностомию).
13.8. Желтуха
Желтухой называют окрашивание кожи, слизистых оболочек и склер в желтый цвет вследствие накопления в тканях билирубина, уровень которого в крови при этом повышается. Желтуха является клиническим синдромом, характерным для ряда заболеваний внутренних органов. В зависимости от причины повышения уровня билирубина в крови выделяют три основных типа желтух: гемолитическую, обтурационную, паренхиматозную (печеночную).
Гемолитическая (надпеченочная) желтуха возникает в результате интенсивного распада эритроцитов и чрезмерной продукции непрямого билирубина. Процесс возникает при гиперфункции клеток ретикулоэндотелиальной системы, прежде всего селезенки, при первичном и вторичном гиперспленическом синдроме (см. "Селезенка"). При этом образование непрямого билирубина столь велико, что печень не успевает превратить его в связанный (прямой) билирубин. Гемолитическая желтуха может быть вызвана также различными веществами, всасывающимися в кровь и способствующими развитию гемолиза: гемолитические яды, продукты распада обширных гематом.
Печеночная (паренхиматозная) желтуха развивается в результате повреждения гепатоцитов, способность которых связывать непрямой билирубин крови и переводить его в прямой (билирубинглюкуронид) уменьшается. Образовавшийся прямой билирубин лишь частично поступает в желчные капилляры, а большая его часть возвращается в кровяное русло. Наиболее частыми причинами печеночной желтухи являются вирусный гепатит, желтушный лептоспироз (болезнь Вейля), цирроз печени, холангит, отравление некоторыми видами ядов (четыреххлористый углерод, тетрахлорэтан, соединения мышьяка, фосфора и т. д.).