Добавлен: 14.02.2019
Просмотров: 109319
Скачиваний: 5703
Chapter 18. Climacteric Disorders
868
снижение уровня кальцитонина и, соответственно, снижение всасыва-
•
ния ионов кальция;
повышение экскреции ионов кальция с мочой;
•
снижение всасывания ионов кальция в кишечнике;
•
снижение гидроксилирования витамина D в почках;
•
недостаточное поступление ионов кальция в костную ткань.
•
NB!
NB!
С наступлением климактерия риск развития остеопороза
и переломов возрастает.
Первичный (инволюционный) остеопороз представляет системное пора-
жение скелета у лиц пожилого возраста (50 лет и более). Различают два
типа первичного остеопороза: постменопаузальный и старческий (сениль-
ный). При остеопорозе, обусловленном гипоэстрогенией, поражаются губ-
чатые кости (тела позвонков, дистальные отделы костей предплечья и др.).
Сенильный остеопороз развивается ближе к 70 годам и характеризуется
преимущественным поражением трубчатых костей с учащением переломов
шейки бедра.
Факторы риска постменопаузального остеопороза нередко наследствен-
но обусловлены, а также связаны с особенностями семейного или личного
анамнеза:
пожилой возраст;
•
изящные, небольшого роста женщины, с хрупким телосложением и светлой
•
кожей, особенно из числа жительниц стран Северной Европы и Азии;
указания на переломы в семейном анамнезе;
•
позднее менархе (после 15 лет);
•
ранняя менопауза (до 50 лет);
•
олиго- или аменорея в репродуктивном возрасте;
•
ановуляция и бесплодие;
•
более 3 беременностей и родов в анамнезе;
•
длительная лактация (более 6 мес).
•
Вторичный остеопороз — следствие длительного предшествующего дей-
ствия различных факторов:
эндокринных (гипертиреоз, гипопаратиреоз, гиперкортицизм, гипого-
•
надизм, диабет);
алиментарных (недостаточность питания и дефицит кальция в пище,
•
избыточный прием алкоголя, употребление более 5 чашек кофе в день);
медикаментозных (длительный, свыше 4 нед, прием глюкокортикоидов,
•
гепарина);
генетических (неполный остеогенез, низкая пиковая масса кости);
•
обменных (хроническая почечная недостаточность, снижение абсорб-
•
ции кальция в кишечнике, курение);
физических (длительная иммобилизация, гиподинамия).
•
С наступлением менопаузы и закономерно выраженным дефицитом
половых гормонов уже существующий процесс потери костной массы зна-
чительно ускоряется.

869
Глава 18. Расстройства климактерия
Остеопороз развивается постепенно и долгое время может быть неза-
меченным. Проявление характерных его симптомов достигает максимума
приблизительно через 10–15 лет.
Основные клинические симптомы — боли в костях поясничного или груд-
ного отдела позвоночника, продолжающиеся в течение нескольких месяцев,
способные трансформироваться в картину радикулита. Медленно, но неу-
клонно прогрессирует уменьшение роста с соответствующими изменениями
осанки (рис. 18.3), постепенно ограничивается двигательная активность
позвоночника, происходит потеря массы тела. Больные нередко в течение
длительного времени лечатся без достаточного эффекта по поводу «ради-
кулита», ошибочно диагностированной «миеломной болезни», «метастазов
злокачественной опухоли», множественных травм позвоночника.
Рис. 18.3. Характерное для остеопороза изменение осанки
Переломы являются поздними и наиболее яркими проявлениями остео-
пороза. Наиболее часто выявляют переломы лучевой кости, позвонков.
Компрессионные переломы позвоночника, которые в типичных случа-
ях наблюдаются в позвонках ThVIII–LIII, регистрируют приблизительно
у 25 % женщин старше 60 лет. Особенно трагичны переломы шейки бедра,
при которых от пневмонии или тромбоэмболии легочной артерии умира-
ют 20–25 % пациенток в течение первых 6 мес, а тяжелая инвалидизация
наступает у 40–45 %.
Патологическим называется перелом, возникающий при падении с высо-
ты собственного роста, что нередко происходит в домашних условиях.
Появление болей в мышцах, суставах и костях также характерно для этого
периода и носит название скелетно-мышечных климактерических нарушений.
Диагностика остеопороза основывается:
на жалобах (боли в поясничном или грудном отделе позвоночника);
•
Chapter 18. Climacteric Disorders
870
данных анамнеза (переломы лучевой кости, позвонков, возникающие
•
при минимальной травме, иногда при падении с высоты собственного
роста);
данных объективного обследования (уменьшение роста, изменение
•
осанки, ограничение двигательной активности позвоночника).
Инструментальная диагностика остеопороза:
одно- и двухфотонная денситометрия (абсорбциометрия);
•
одно- и двухэнергетическая рентгеновская абсорбциометрия (денсито-
•
метрия);
количественная КТ;
•
УЗИ минеральной плотности костной ткани (голень, пяточная кость);
•
рентгенография (имеет диагностическую ценность при снижении мине-
•
ральной плотности костной ткани на 30 % и более).
Одноэнергетические рентгеновские и ультразвуковые приборы исполь-
зуются для скрининговых исследований или для постановки предваритель-
ного диагноза.
В настоящее время «золотым стандартом» для измерения минеральной
плотности костей осевого скелета (поясничные позвонки, проксимальный
отдел бедренной кости) и периферических участков является двухэнергети-
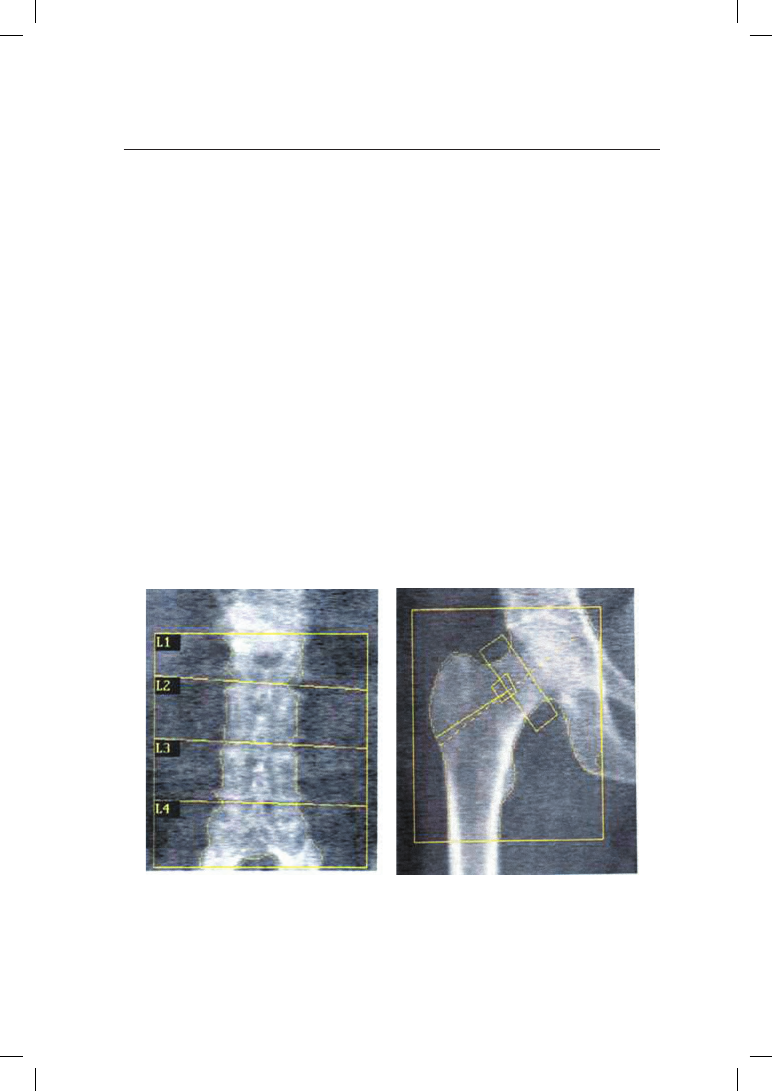
ческая рентгеновская абсорбциометрия (рис. 18.4).
У женщин в возрасте старше 50 лет происходит снижение минеральной
плотности костной ткани поясничного отдела позвоночника на 1 % в год,
у мужчин — на 0,5 % в год.
а
б
Рис. 18.4. Двухэнергетическая рентгеновская абсорбциометрия: а — поясничный
отдел позвоночника; б — проксимальные отделы бедренной кости (треугольник
Варда)
871
Глава 18. Расстройства климактерия
18.3. ЛЕЧЕНИЕ КЛИМАКТЕРИЧЕСКИХ НАРУШЕНИЙ
TREATMENT OF CLIMACTERIC DISORDERS
Традиционно лечение менопаузального синдрома включает три состав-
ляющих:
немедикаментозная терапия (стабилизация режима сна–бодрствования;
•
ежедневные физические упражнения; отказ от вредных привычек; кор-
рекция рациона; психотерапия; физиолечение; рефлексотерапия);
медикаментозная негормональная посиндромная терапия (фитоэстро-
•
гены; грандаксин, гомеопатические средства, симптоматическое лече-
ние);
ЗГТ (патогенетически обоснованная).
•
Немедикаментозное и симптоматическое посиндромное лечение рекомен-
дуется всем без исключения, медикаментозное лечение негормональными
препаратами — при наличии противопоказаний или нежелании женщины
принимать гормональные препараты.
Системная гормонотерапия менопаузы включает эстрогензаместитель-
ную терапию, лечение комбинацией эстрогенов с прогестагенами, селек-
тивные модуляторы эстрогеновых рецепторов, тканеселективные актива-
торы эстрогеновых рецепторов. Механизмы защитного действия эстрогенов
на сердечно-сосудистую систему обусловлены прямым сосудорасширяю-
щим действием и предупреждением эндотелиальной дисфункции, улуч-
шением липидного профиля крови, положительным влиянием на обмен
глюкозы и инсулина.
18.3.1. Заместительная гормональная терапия
эстрогенами
Hormone Replacement Therapy (HRT)
with Estrogens
Показания к применению заместительной гормональной терапии
(ЗГТ):
ранняя (40–45 лет) и преждевременная (моложе 40 лет) менопауза;
•
искусственная менопауза (хирургическая, вызванная лучевой терапи-
•
ей);
наличие климактерических расстройств (приливов жара, потливости,
•
бессонницы, сердцебиения, слабости, раздражительности, нервозности,
подавленного настроения);
атрофические изменения мочеполового тракта (сухость, диспареуния,
•
нарушения мочеиспускания);
профилактика остеопороза и переломов в период менопаузы у женщин
•
группы риска независимо от наличия климактерических симптомов.
ЗГТ может осуществляться препаратами для системного (перорального,
трансдермального, инъекционного, имплантационного) и местного (свечи,
крем) применения. Преимущество натуральных эстрогенов заключается
Chapter 18. Climacteric Disorders
872
в том, что они, в отличие от синтетических, метаболизируются в организме,
подобно эндогенным эстрогенам, и не оказывают отрицательного влияния
на обмен веществ. Тем не менее при заболеваниях пищеварительного тракта
и печени, нарушениях коагуляции с высоким риском венозного тромбоза,
гипертриглицеридемии и артериальной гипертензии, гиперинсулинемии
и других заболеваниях используется парентеральное введение эстрогенов.
Стандартные суточные дозы эстрогенов в препаратах для приема
внутрь составляют: для 17
β-эстрадиола и эстрадиола валерата — 2 мг,
для конъюгированных эстрогенов — 0,625 мг, для трансдермальной формы
17
β-эстрадиола — 0,05 мг, для вагинального введения — 2 мг.
NB!
NB!
Для ЗГТ применяют натуральные эстрогены в дозах, соот-
ветствующих уровню эндогенного эстрадиола в ранней фол-
ликулярной фазе менструального цикла.
ЗГТ проводят в виде монотерапевтического (только эстрогенами) или ком-
бинированного режима (эстроген и прогестаген). Комбинированный режим
может быть циклическим (прогестаген добавляют на 10–14 дней в конце
каждого цикла) или непрерывным (прогестаген добавляется ежедневно).
Гестагены добавляют с целью предотвращения гиперплазии эндометрия
и их можно использовать в составе комбинированной с эстрогеном таблетки
или принимать дополнительно внутрь, вводить вагинально, инъекционно
или местно. При выборе режима необходимо учитывать период климакте-
рия (перименопауза или постменопауза), наличие матки (шейки) и результат
гистологического исследования при гистерэктомии.
Монотерапевтический режим используется у женщин без матки. При эндо-
метриозе в анамнезе даже у женщин, перенесших гистерэктомию, применяют
только комбинированный режим ЗГТ. Циклический режим — в перименопау-
зе у женщин с интактной маткой (двух- или трехфазные препараты); непре-
рывный — в постменопаузе (не ранее чем через 2 года после менопаузы),
поскольку менструальная реакция в этот период нефизиологична.
Перед лечением менопаузальных расстройств следует иметь ясную цель
каждого терапевтического воздействия и предусматривать возможные вари-
анты дальнейшей стратегии. Могут быть выделены три направления (стра-
тегии) лечебного воздействия:
коррекция вазомоторных нарушений (краткосрочная стратегия —
•
от нескольких месяцев до 1,5–2 лет);
коррекция урогенитальных нарушений (среднесрочная стратегия —
•
около 3 лет);
профилактика остеопороза (долгосрочная стратегия — не менее 3 лет).
•
Длительность ЗГТ не должна превышать 4–5 лет, более длительно лече-
ние может быть назначено только в случае информированного выбора
пациентки. В этом случае после 60-летнего возраста доза эстрогенов должна
быть снижена.
При искусственной / хирургической менопаузе, синдроме преждевремен-
ного истощения яичников, агенезии гонад ЗГТ носит истинный заме-