Добавлен: 14.02.2019
Просмотров: 109308
Скачиваний: 5703
Chapter 18. Climacteric Disorders
888
ки по матери, перелом голени у старшей сестры. Какой объем обследования
необходимо провести пациентке?
3. К урологу обратилась женщина 68 лет с жалобами на учащенное моче-
испускание, преимущественно ночью, стрессовое недержание мочи. Каков
предполагаемый диагноз? С какими заболеваниями необходимо проводить
дифференциальную диагностику?
4. К терапевту обратилась женщина 39 лет с жалобами на приливы
жара, выраженную ночную потливость, бессонницу, перепады настроения,
отсутствие возможности сосредоточиться на работе, боли в спине и пояс-
нице, отсутствие либидо. 2 года назад перенесла тотальную гистерэктомию
по поводу быстро растущей миомы матки в сочетании с аденомиозом. Каков
предварительный диагноз? Какова тактика ведения?
5. К эндокринологу обратилась женщина 52 лет с жалобами на резкую
прибавку массы тела — 9 кг за 4 мес. Последняя менструация была год
назад. Беспокоят приливы жара, гипергидроз, затрудненное засыпание,
ухудшение памяти, повышенный аппетит в вечернее и ночное время. Каков
предполагаемый диагноз? С какими заболеваниями необходимо проводить
дифференциальную диагностику?
ЗАМЕТКИ
NOTES
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
________________________________________________________________
Глава 19
Chapter 19
ЗАБОЛЕВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
DISEASES OF THE BREAST
Единая системная связь функционирования молочных желез и женских
половых органов несомненна (рис. 19.1). Это подтверждается единством
эволюционного развития молочных желез у млекопитающих параллельно
формированию полноценного внутриутробного вынашивания потомства.
Кроме того, результатами многочисленных исследований доказана высо-
кая частота патологических изменений в молочных железах при различных
гинекологических заболеваниях.
Рис. 19.1. Системное единство молочных желез и половых органов
Например, если в популяции нераковые заболевания молочных желез встре-
чаются у 30–70 % женщин, то при гинекологических заболеваниях их частота
возрастает до 76–97,8 %. Гинекологическая заболеваемость женщин, страдаю-
щих болезнями молочных желез, составляет 115 %, т.е. 1,1 заболевания на каж-
дую. Пациентки с доброкачественными заболеваниями молочных желез почти
в 85 % случаев страдают теми или иными болезнями половых органов.
Chapter 19. Diseases of the Breast
890
NB!
NB!
Успешное решение проблемы патологических состояний
молочных желез невозможно без рассмотрения их как части
репродуктивной системы в целом.
В России и ряде других стран заболеваниями молочных желез занимают-
ся в основном маммологи, хирурги, онкологи, рентгенологи. В связи с этим
подавляющее число гинекологов не уделяют должного внимания обследова-
нию и лечению молочных желез в режиме скрининга (так, как это проводится
с шейкой матки). Более того, первичную диагностику, обследование и наблю-
дение пациенток с заболеваниями молочных желез в обязательном порядке
должны осуществлять в первую очередь гинекологи, поскольку без их участия
врачами других специальностей зачастую недооценивается весь спектр функ-
циональных и органических нарушений репродуктивной системы в целом.
В России документ, регламентирующий участие гинекологов в диспансер-
ном наблюдении женского населения, направленном на раннее выявление
и своевременное лечение заболеваний молочных желез, был принят в 2012 г.
(приказ Минздрава России № 572н от 12.11.2012 «Об утверждении Порядка
оказания медицинской помощи по профилю «акушерство и гинекология...»).
Рост числа пациенток, обращающихся в различные лечебные учреждения
в связи со злокачественными заболеваниями молочных желез, отчасти может
быть связан и с этими особенностями организации здравоохранения.
Выделение маммологии как отдельной специальности, создание сети
маммологических диспансеров, к сожалению, не привело к ожидаемому
снижению числа заболеваний молочных желез и не улучшило результаты
лечения незлокачественных заболеваний молочных желез. Суть проблемы
заключается, на наш взгляд, в том, что подход к заболеваниям молочных
желез без восстановления гомеостаза всей репродуктивной системы явля-
ется неполноценным.
19.1. МАСТИТ
MASTITIS
19.1.1. Неспецифические маститы
Non-specific Mastitis
Код по МКБ-10 (International Classification of Diseases, ICD)
N61. Воспалительные болезни молочной железы (англ. — inflammatory
disorders of breast).
O91. Инфекции молочной железы, связанные с деторождением (англ. —
infections of breast associated with childbirth).
O91.1. Абсцесс молочной железы, связанный с деторождением (англ. —
abscess of breast associated with childbirth).
O91.2. Негнойный мастит, связанный с деторождением (англ. — nonpurulent
mastitis associated with childbirth).
Мастит — воспалительное заболевание молочной железы. Обычно разви-
вается в одной молочной железе; двусторонний мастит наблюдается редко.
891
Глава 19. Заболевания молочных желез
Эпидемиология (epidemiology)
У 80–90 % женщин острый мастит возникает при лактации (лактацион-
ный мастит), т.е. развивается в послеродовом периоде у кормящих женщин.
Однако бывает и нелактационный мастит .
Этиология (etiology)
Возбудители острого мастита: стафилококк, стафилококк в сочетании
с кишечной палочкой, стрептококком; редко — протей, синегнойная палоч-
ка, грибы. Первостепенное значение придают внутрибольничной инфек-
ции. Возможно поражение молочных желез специфической инфекцией —
возбудителями сифилиса, туберкулеза, актиномикоза и др. Входные ворота
инфекции — трещины сосков.
Пути распространения инфекции: каналикулярный (через протоки),
реже — гематогенный или лимфогенный пути из других инфекционных
очагов. Большое значение при развитии мастита имеет снижение защитных
сил организма.
Классификация (classification)
По этиологическому фактору мастит может быть: специфическим
и неспецифическим. Разделяют также лактационный (в послеродовом пери-
оде) и мастит, не связанный с лактацией. По течению мастит бывает острым
и хроническим.
Фазы развития острого мастита: серозная, инфильтративная и абсцеди-
рующая.
Клиническая картина и диагностика
(clinical presentation and diagnosis)
В фазе серозного воспаления ткань молочной железы пропитана серозной
жидкостью, вокруг сосудов отмечается скопление лейкоцитов.
При прогрессировании воспаления серозное пропитывание сменяет
диффузная гнойная инфильтрация паренхимы молочной железы с мелкими
очагами гнойного расплавления, которые, сливаясь, образуют абсцессы .
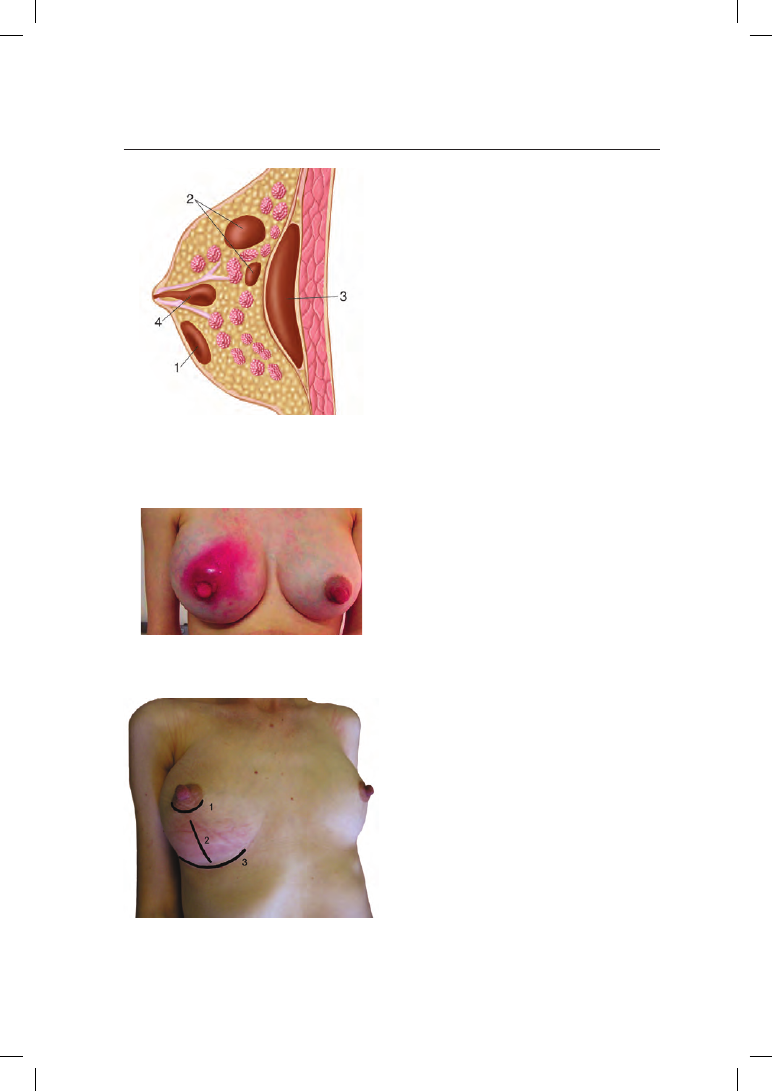
По локализации абсцессы бывают подкожными, субареолярными (под-
сосковыми), интрамаммарными (в толще молочной железы), ретромам-
марными (позади молочной железы) (рис. 19.2). Образованию абсцессов
способствует специфическая анатомия молочной железы с разделением
на дольки (см. раздел 3.1)
Мастит начинается с боли и нагрубания молочной железы, повышения
температуры тела.
По мере прогрессирования заболевания боль усиливается, увеличивает-
ся отек молочной железы, появляются гиперемия кожи (рис. 19.3), болез-
ненные, увеличенные подмышечные лимфатические узлы; температура
тела высокая, озноб (rubor, calor, tumor, dolor, functio laesa). В анализе крови
лейкоцитоз, увеличенная скорость оседания эритроцитов.
Chapter 19. Diseases of the Breast
892
Переход серозного мастита
в инфильтративный и далее в гной-
ный происходит быстро, за 3–5 сут.
При гангренозном мастите больная
находится в крайне тяжелом состоя-
нии. Температура тела повышена
до 40–41 °С, пульс учащен до 120–
130 в минуту, молочная железа увели-
чена, кожа ее гиперемирована, при-
сутствуют участки цианоза, некроза
и отслойки эпидермиса; выражен
лейкоцитоз со сдвигом лейкоцитар-
ной формулы влево. В моче выяв-
ляется белок. При тяжелом течении
мастита возможно развитие сепсиса,
эмпиемы плевры.
Хронический неспецифический
мастит может быть исходом острого
мастита при неправильном его лече-
нии. В редких случаях он становится
первичным самостоятельным заболе-
ванием, вызванным маловирулентной
инфекцией. Для хронического тече-
ния мастита характерны увеличение
в размерах и незначительная болез-
ненность молочной железы соот-
ветственно зоне воспаления (иногда
имеются втяжение кожи, ее гипере-
мия) на фоне нормальной или суб-
фебрильной температуры тела. Если
хронический мастит является исходом
острого процесса, в области бывшего
гнойника имеются свищи со скудным
гнойным отделяемым. При пальпа-
ции в ткани молочной железы опре-
деляется несколько болезненный
инфильтрат. Иногда о хроническом
воспалительном процессе в молоч-
ной железе может свидетельствовать
выраженный лимфаденит.
Диагностике помогают данные
анамнеза (перенесенный острый
мастит), наличие рубцов после быв-
шего абсцесса, травм, операций,
склонность к рецидивам воспали-
тельных процессов.
Рис. 19.3. Лактационный гнойный
мастит
Рис. 19.2. Локализация абсцессов молоч-
ной железы (схема): 1 — подкожный;
2 — интрамаммарный; 3 — ретромам-
марный; 4 — субареолярный
Рис. 19.4. Разрезы, применяемые при
гнойном мастите: 1 — параареолярный;
2 — радиальный по Ангереру; 3 — разрез
по Бандергейеру