Добавлен: 14.02.2019
Просмотров: 109304
Скачиваний: 5703
Chapter 19. Diseases of the Breast
898
торные циклы, а также происходит повышенная стимуляция лактотрофов
гипофиза тиролиберином. Вследствие этого возникает функциональная
гиперпролактинемия, что в конечном итоге может приводить к развитию
пролиферативных процессов в тканях молочных желез.
Существующая инсулинорезистентность при сахарном диабете 2-го типа
и ожирении сопровождается хронической компенсаторной гиперинсули-
немией. Многочисленные исследования «случай — контроль» показали,
что длительно существующая гиперинсулинемия повышает риск развития
рака молочной железы.
NB!
NB!
В возникновении доброкачественных дисплазий молочных
желез решающая роль отводится не абсолютной величине
уровня гормонов в плазме крови, а состоянию рецепторов
половых стероидов в ткани железы. Ткань молочной железы
способна автономно накапливать различные метаболиты поло-
вых гормонов, несмотря на то что концентрация их в крови
может быть невысокой.
В генезе доброкачественных заболеваний молочных желез имеет значе-
ние не содержание в организме отдельных гормонов, а изменения их соот-
ношений и качество рецепторного аппарата, хотя взгляды на конкретные
взаимоотношения гормонов сильно различаются.
Факторы риска ДДМЖ (англ. — risk factors of benign breast diseases):
наследственность (доброкачественные и злокачественные новообразо-
•
вания молочной железы у родственниц по материнской линии);
нейроэндокринные расстройства (нарушения нейрогуморальной составля-
•
ющей репродуктивного цикла ведут к активации пролиферативных процес-
сов в гормонозависимых органах, в том числе в тканях молочной железы);
возраст старше 35 лет;
•
искусственное прерывание беременности;
•
ожирение (известно, что при сочетании ожирения с сахарным диабетом
•
и артериальной гипертензией риск по раку молочной железы повышает-
ся втрое);
длительный психический стресс, приводящий к изменению секретор-
•
ной функции эндокринных желез;
поздняя первая беременность (после 30 лет);
•
отказ от грудного вскармливания или короткий (не более 3 мес) период
•
грудного вскармливания;
раннее менархе (до 12 лет);
•
поздняя менопауза (старше 55 лет);
•
эндокринное ановуляторное бесплодие;
•
нарушения менструального цикла (прогестерондефицитные);
•
гинекологические заболевания (миома матки, эндометриоз, гиперпла-
•
стические процессы эндометрия);
воспалительные заболевания молочных желез (мастит).
•

899
Глава 19. Заболевания молочных желез
19.2.3. Клиническая картина и диагностика
Clinical Presentation and Diagnosis
Основная жалоба больных мастопатией — боль в молочной железе ( масто-
диния) различного характера и интенсивности, как правило усиливающаяся
в предменструальном периоде, иногда начиная со второй половины мен-
струального цикла. Боль может быть очень интенсивной, носить локальный
характер или иррадиировать в подмышечную область, руку или лопатку.
Из-за болевого синдрома больные могут терять сон, у них могут развиться
канцерофобия и депрессивные нарушения. После окончания менструации,
как правило, происходит ослабление или прекращение болей.
Реже больные обращаются по поводу выделений из соска.
При сборе анамнеза важно обратить внимание на возраст пациент-
ки. Для женщин репродуктивного возраста (до наступления менопау-
зы) неблагоприятными факторами служат раннее менархе, аборты, про-
гестерондефицитные состояния, невынашивание беременности, ДМК,
длительное бесплодие. У женщин в постменопаузе — ожирение, инсу-
линорезистентность, компенсаторная гиперинсулинемия, сахарный диа-
бет 2-го типа, а также особенности образа жизни (жирная пища, низкая
физическая активность).
Клиническое обследование включает осмотр и пальпацию. При осмотре
изучают степень формирования желез, их форму, размеры, состояние кожных
покровов, соска, наличие кожных рубцов, втяжений, выбуханий, пигментаций
и др. Проводят поверхностную и глубокую пальпацию желез и регионарных
лимфатических узлов, позволяющую определить консистенцию молочных
желез, симметричность, наличие уплотнений, их характер, распространен-
ность, наличие отека и соотношение с окружающими тканями.
Особое внимание уделяют обнаруженным узловым образованиям, опре-
деляют их размер, плотность, однородность, число, подвижность.
Основной метод объективной оценки состояния молочных желез — рентге-
номаммография (англ. — mammography, breast radiography) (рис. 19.5). Эта мето-
Рис. 19.5. Рентгеномаммография
Chapter 19. Diseases of the Breast
900
дика рентгенологического исследования позволяет своевременно распознать
патологические изменения в молочных железах в 95–97 % случаев. Именно
высокая диагностическая ценность, в отличие от других методов диагностики,
позволяет рассматривать маммографию как ведущий метод скрининга.
В настоящее время по рекомендациям ВОЗ всем женщинам начиная
с 35 лет нужно проводить маммографическое исследование 1 раз в 2 года
при отсутствии показаний для более частого обследования, а после 50 лет —
1 раз в год. Исключением являются кормящие, беременные и подростки,
которым маммографию назначают только по строгим показаниям.
Как правило, маммографию проводят в двух проекциях (прямой и боко-
вой) на 8–10-й день менструального цикла.
Показания к маммографии:
принадлежность к группе риска, массовые профилактические осмотры
•
(после 35 лет);
любые изменения в молочных железах, обнаруженные при физикальном
•
исследовании;
метастазы в подмышечные лимфатические узлы или метастазы любой
•
локализации из невыявленного первичного очага;
обследование перед пластической операцией на молочной железе; перед
•
назначением ЗГТ;
наблюдение больных раком молочной железы.
•
Преимущества маммографии:
полипозиционное изображение молочной железы;
•
а
б
в
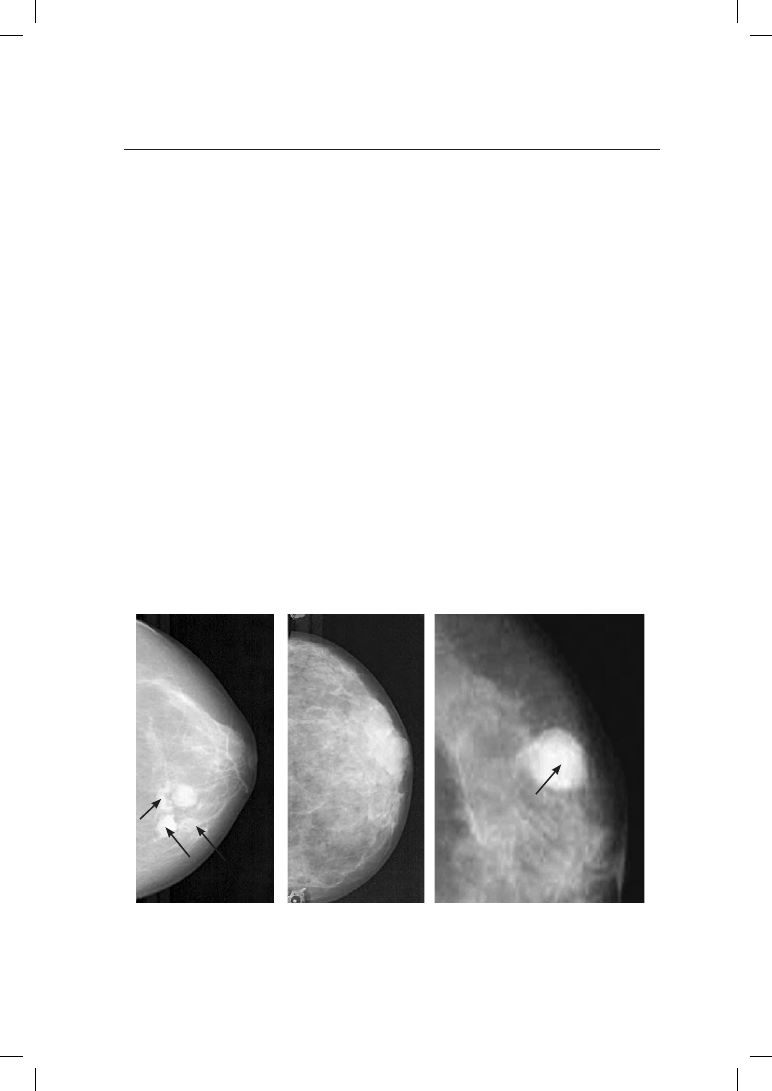
Рис. 19.6. Рентгенологические картины ДДМЖ: а — мелкокистозные изменения
(показаны стрелками); б — диффузные аденозные изменения; в — киста молочной
железы с внутрикистозной папилломой (показана стрелкой)
901
Глава 19. Заболевания молочных желез
самая высокая информативность (чувствительность до 95 %, специфич-
•
ность до 97 %);
возможность визуализации непальпируемых образований (в виде узла, локаль-
•
ной тяжистой перестройки структуры, скопления микрокальцинатов);
возможность выполнения широкого спектра инвазивных и неинвазив-
•
ных методик, используемых как для диагностики, так и для лечения ряда
заболеваний (аспирационная биопсия, склерозирование кист, дуктогра-
фия, внутритканевая маркировка опухоли и др.);
возможность объективного сравнительного анализа изображения молоч-
•
ной железы в динамике.
На маммограммах отчетливо различается диффузная, узловая и фиброзно-
кистозная мастопатия (рис. 19.6).
Недостатки маммографии:
дозовая нагрузка (0,15–0,2 мЗв на снимок);
•
снижение информативности метода при плотном фоне молочной желе-
•
зы, в том числе при рентгенонегативном раке молочной железы до 6 %.
Ультразвуковая диагностика (рис. 19.7) в стандартном исполнении допол-
няет и уточняет картину патологического процесса, полученную другими
методами. УЗИ позволяет с высокой точностью распознавать узловатые обра-
зования (особенно кисты), оценивать диффузные изменения. Однако диагно-
стическая эффективность при диагностике опухолей диаметром менее 1 см
составляет 58 %, непальпируемых образований — 80 %. Кроме того, рутинная
эхография имеет ряд серьезных недостатков. В первую очередь это невозмож-
ность различать микрокальцинаты (один из первых признаков малигнизации)
и диагностировать небольшие опухоли, низкая информативность при оценке
диффузных изменений, трудности распознавания опухолей на фоне жировой
ткани.
Показания к УЗИ молочных желез:
обследование женщин до 35 лет при профилактических осмотрах;
•
обследование беременных и кормящих грудью;
•
диагностика и дифференциальная диагностика солидного и полостного
•
образования;
дифференциальная диагности-
•
ка при увеличении аксиллярных
лимфатических узлов;
заболевания молочных желез;
•
контроль за течением воспали-
•
тельного процесса;
контролируемая пункция;
•
одновременное склерозирова-
•
ние кист.
Все это позволяет использовать
УЗИ в стандартном исполнении
лишь как дополнительный метод
в сочетании с рентгенологическим.
Совместное их использование позво-
Рис. 19.7. Ультразвуковое исследование
молочных желез
Chapter 19. Diseases of the Breast
902
ляет увеличить точность диагностики различных заболеваний молочных желез
до 97
%. Ультразвуковую и рентгенологическую маммографию целесообразно
считать не альтернативными, а взаимодополняющими методиками, которые
должны широко использоваться в диагностике заболеваний молочных желез.
УЗИ молочных желез, по мнению некоторых авторов, не показало себя
эффективным средством скрининга, хотя и полезно для дифференциальной
диагностики кист и солидных образований (рис. 19.8).
Преимущества УЗИ молочных желез:
безопасность — нет дозовой нагрузки (обследование беременных и кор-
•
мящих женщин);
высокая разрешающая способность, что важно при плотном фоне
•
молочной железы у молодых женщин (возможность визуализации рент-
генонегативных опухолей, образований, расположенных вблизи грудной
стенки); дифференциальная диагностика солидного и полостного обра-
зования (практически 100 % диагностика кист любого размера);
оценка состояния силиконовых имплантатов молочных желез, особенно
•
при их разрывах и утечке содержимого;
обследование молочных желез в острый период травмы или воспаления;
•
визуализация регионарных лимфатических узлов; прицельные пункци-
•
онные биопсии под объективным визуальным контролем пальпируемых
и непальпируемых образований в молочной железе, многократное дина-
мическое исследование в процессе лечения.
Недостатки УЗИ молочной железы:
отсутствие визуализации органа в целом (только томографический срез);
•
малая информативность при жировой инволюции (слабая ультразвуко-
•
вая контрастность между опухолевой и жировой тканями);
субъективность интерпретации полученного изображения;
•
нецелесообразность использования для скрининга рака молочной желе-
•
зы (не удается визуализировать неинвазивные внутрипротоковые опухо-
ли в виде микрокальцинатов без опухолевой массы).
В то же время перспективы УЗИ для диагностики болезней молочных
желез превосходят таковые для рентгеновских методов.
В последние годы широко используется
допплеросонография, которая
позволяет получить цветное отображение кровотока. Применение новых
технологий — цветокодированной и энергетической допплерографии —
дает более правильное представление о васкуляризации зон узловых форм
ДДМЖ (рис. 19.9).
Показания к допплеросонографии:
пальпируемые образования при подозрении на рак при сомнительных
•
данных рентгенографии, УЗИ;
непальпируемые узловые образования неясной природы;
•
признаки злокачественного образования при УЗИ у женщин до 30–35 лет,
•
отсутствующие на рентгенограмме;
неинформативность повторных пункций;
•
оценка прогноза фиброаденом и узловых пролифератов.
•