Добавлен: 14.02.2019
Просмотров: 109298
Скачиваний: 5703
913
Глава 19. Заболевания молочных желез
злоупотребление алкоголем;
•
табакокурение;
•
ожирение (ИМТ выше 30 кг / м
•
2
);
пролиферативные заболевания молочных желез (ДДМЖ, особенно
•
узловые формы).
В группу факторов высокого риска (риск в 4 раза выше и более, чем в попу-
ляции) входят:
возраст старше 50 лет;
•
отягощенный семейный анамнез по развитию рака молочной железы
•
у родственниц 1-й линии;
рак молочной железы в анамнезе;
•
воздействие ионизирующей радиации в анамнезе;
•
пролиферативные заболевания молочных желез с атипией эпителия;
•
мутации генов
•
BRCA1, BRCA2.
Этиология (etiology)
Причинами рака молочной железы считают сочетание наследственно-
генетической предрасположенности, гормонального дисбаланса, недостаточ-
ности репродуктивной и лактационной функций, органических заболеваний
половых и эндокринных органов, изменений нервной, иммунной систем.
Основной гормональный фактор — повышение эстрогенной активности
вследствие избыточного синтеза, введения извне или повышенной рецеп-
ции к ним эпителиальных тканей репродуктивной системы. Относительная
или абсолютная гиперэстрогения стимулирует пролиферацию эпителия
молочных желез с его атипией. Хронические воспалительные изменения
в женских половых органах, острые лактационные маститы, кратковре-
менный лактационный период, расстройства менструально-овариальной
функции также имеют большое значение в возникновении рака молочной
железы. Вирусная природа рака молочной железы у человека не доказана.
Отмечают роль в развитии рака молочной железы особенностей образа
жизни и факторов окружающей среды. Наследственно-генетический фак-
тор изучен недостаточно. Но обнаружено, что картированные гены BRCA1
(от англ. — BReast CAncer) на хромосоме 17q21 (1990) и BRCA2 на хромосоме
13q12 (1996) в случае их мутаций значительно повышают риск рака молоч-
ной железы и яичников. Белки-продукты этих генов обладают множеством
функций, главными из которых являются репарация повреждений ДНК,
регуляция экспрессии генов, активация супрессора опухолевого роста Р53
и его гена-мишени Р21.
NB!
NB!
Рак молочной железы — полиэтиологичное заболевание,
главными этиологическими факторами которого следует
считать нарушения функции репродуктивной системы, срыв
репродуктивного цикла (отсутствие беременностей, аборты,
нарушения лактации), рак молочной железы у родственниц
первой-второй степени родства.
Chapter 19. Diseases of the Breast
914
Патогенез (pathogenesis)
Этапы развития новообразований до конца не изучены. Рак молочной
железы чаще развивается из млечных протоков. Дольковый рак возникает
из эпителия альвеол, встречается лишь в 1–2 % случаев. Процесс канцеро-
генеза включает этапы инициации, промоции и прогрессии. Канцерогенез
инициирует мутация протоонкогенов, превращающихся в онкогены и сти-
мулирующих рост клеток, повышающих продукцию мутагенных факторов
роста либо воздействующих на поверхностные рецепторы клеток (например,
HER2
/
neu). После повреждения клетки эстрогены стимулируют их про-
лиферацию до того, как эти повреждения будут восстановлены. Наличие
эстрогенов — обязательный фактор развития рака молочной железы, обе-
спечивающий этап промоции. Отдаленные метастазы возникают задолго
до клинического проявления опухолевого процесса — в течение первых
20 циклов деления, с началом ангиогенеза в опухоли.
Клиническая картина (clinical presentation)
Трудности при постановке диагноза рака молочной железы возника-
ют только на начальных стадиях заболевания. Опухоль молочной железы
диаметром 5–10 мм, особенно если она расположена в глубоких отделах
молочной железы большого размера, даже самый опытный врач не может
выявить при пальпации.
NB!
NB!
Метод самопальпации неэффективен для ранней диагности-
ки рака, поскольку минимальные размеры опухоли молоч-
ной железы, пальпируемые пациенткой, уже имеют диаметр
2–5 см.
Различают узловую и диффузную формы рака молочной железы. Узловая
форма наблюдается наиболее часто. При узловой форме рака опухоль рас-
положена в верхненаружном квадранте у 47 % больных; остальные отделы
молочной железы (верхневнутренний, нижневнутренний, нижненаружный,
центральный) поражаются с одинаковой частотой (около 12 %). Левая и пра-
вая молочные железы поражаются с равной вероятностью. Двустороннее
поражение чаще имеет метастатическое происхождение.
Начальные стадии процесса могут протекать асимптомно. Именно поэ-
тому крайне важна скрининговая диагностика (флюорография, рентгено-
маммография, УЗИ и допплерометрия молочной железы).
NB!
NB!
Выявление патологических состояний молочной железы необ-
ходимо активно проводить при скрининговой диагностике
у всех женщин старше 35 лет.
Для поздних стадий рака молочной железы характерно экземоподоб-
ное поражение кожи (зуд, гиперемия, мокнутие соска, корочки, чешуйки,
поверхностные кровоточащие язвочки), деформация соска, разрушение
соска, большая опухоль в молочной железе, легко пальпируемая даже
915
Глава 19. Заболевания молочных желез
пациенткой. Иногда опухоль выявляют неожиданно для больной при про-
филактическом осмотре или обращении по поводу другого заболевания.
Диагноз подтверждает обнаружение крупных пузырьковых клеток Педжета
при исследовании корочек, чешуек, содержимого пузырьков.
Метастазы в регионарных лимфатических узлах появляются относительно
поздно. Метастазирование рака молочной железы происходит главным обра-
зом лимфогенным и гематогенным путями. Регионарными лимфатическими
узлами являются подкрыльцовые, подключичные, надключичные, парастер-
нальные. Наиболее часто встречаются отдаленные метастазы в кости, легкие,
плевру.
Диагностика (diagnosis)
При сборе анамнеза необходимо обратить внимание на сроки появления
первых симптомов заболевания, последовательность развития опухолевого
процесса (динамика роста опухоли, изменений кожных покровов, соска и аре-
олы, появление увеличенных лимфатических узлов в подмышечной области,
наличие выделений из соска). Необходимо выяснить: выполнялись ли опе-
рации на молочных железах, возникали ли травмы, проводилось ли лечение
заболеваний легких, костной системы, печени за последние 6–8 мес (типичная
локализация отдаленных метастазов при раке молочной железы).
Ранняя диагностика возможна при диспансерном обследовании жен-
щин, составляющих группу повышенного риска (женщины старше 35 лет;
женщины с дисгормональными заболеваниями молочной железы; опериро-
ванные в прошлом на молочной железе; страдающие заболеваниями матки,
придатков, дисменореей; женщины, у которых во время массового про-
филактического обследования были обнаружены тени на флюорограмме;
женщины с неблагоприятной наследственностью).
Набор скрининговых тестов, позволяющих с определенной степенью
достоверности судить о вероятности развития патологических процессов
в молочных железах, в последние десятилетия обогатился обнаружением
опухолевых маркёров. Данные литературы свидетельствуют о повышен-
ном уровне опухолевых маркёров у женщин с выраженными диффузными
формами мастопатий. Определение маркёров в прогнозировании болезней
молочных желез более рационально проводить у пациенток с генетиче-
скими или анамнестическими факторами предрасположенности к злока-
чественному процессу или с пролиферативными формами мастопатий.
По данным ряда авторов, такие онкомаркёры, как раково-эмбриональный
антиген (РЭА), высокомолекулярные антигены СА-125 и СА-19–9, СА-153,
муциноподобный раково-ассоциированный антиген (МРА), позволяют осу-
ществлять мониторинг эффективности лечения.
Профилактическое диспансерное обследование проводят с помощью круп-
нокадровой флюорографии; при необходимости выполняют маммографию,
дуктографию. При пальпируемой опухоли на маммограммах тень узла чаще
одиночная, имеет неправильную форму и неровные контуры, тяжистость,
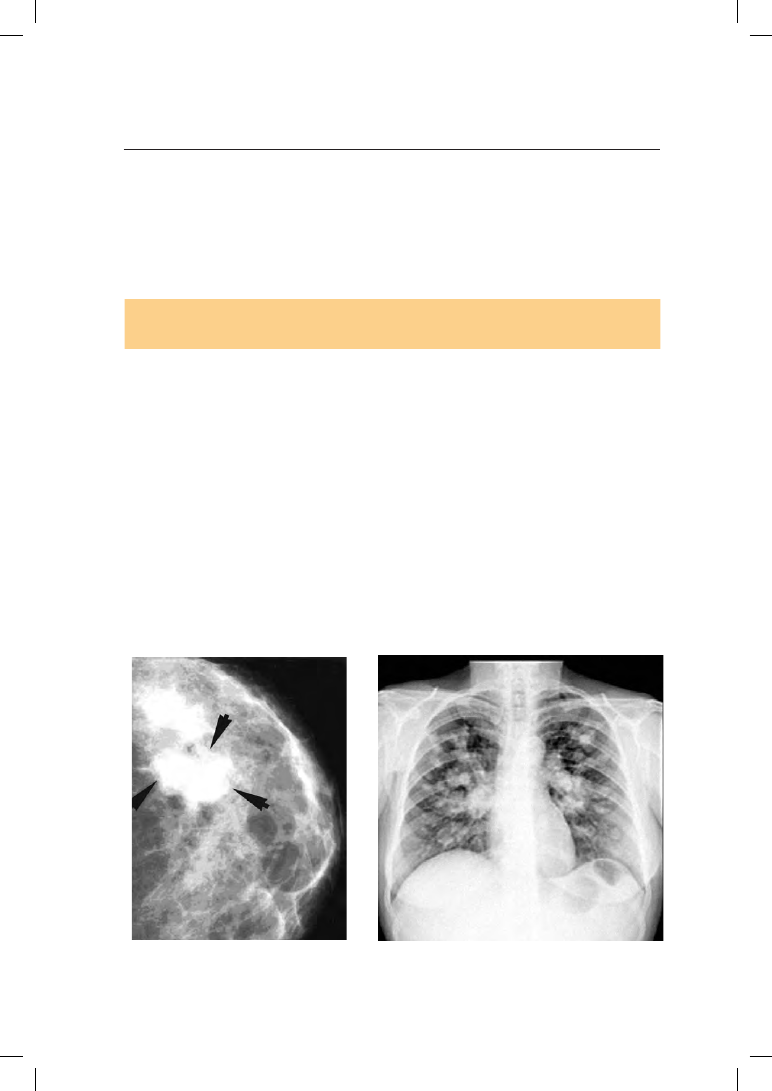
направленную к соску, определяется втяжение кожи над узлом (рис. 19.15).
Иногда можно выявить мелкие отложения извести (микрокальцинаты).
Chapter 19. Diseases of the Breast
916
При диффузных формах рака молочной железы тень узла часто не определя-
ется, но выявляются скопления микрокальцинатов на ограниченном участке,
диффузное утолщение кожи, перестройка структуры молочной железы.
При непальпируемом раке молочной железы, когда диаметр опухоли
не превышает 0,5 см, на маммограммах видна тень узла звездчатой формы
с тяжистостью по периферии или только скопления микрокальцинатов
на ограниченном участке.
NB!
NB!
Рентгеномаммография — основной скрининговый метод
для раннего выявления рака молочной железы.
Чувствительность маммографического исследования достигает 95 %. На мам-
мограммах можно более точно оценить размеры опухолевого узла и в некоторых
случаях подмышечных лимфатических узлов, выявить непальпируемые злока-
чественные опухоли молочной железы, метастазы (рис. 19.16).
При внутрипротоковых новообразованиях молочной железы незамени-
мым методом их диагностики считают дуктографию. С ее помощью можно
оценить не только размеры опухоли в протоке, но и на каком расстоянии
от соска она расположена. Для выполнения дуктографии контрастное веще-
ство с добавлением метиленового синего вводят в расширенный млечный
проток с помощью тонкой иглы, после чего проводят маммографию в двух
проекциях с последующим выявлением сектора, в котором находится пато-
логическое образование.
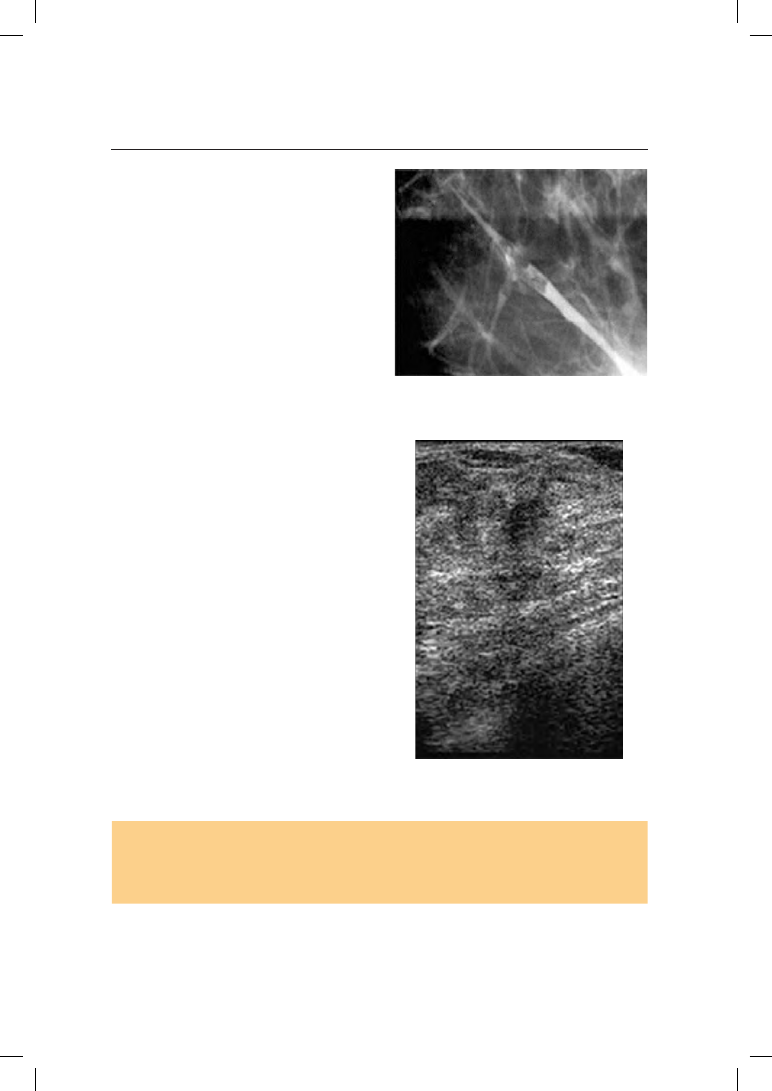
На дуктограммах виден дефект наполнения в млечном протоке, его суже-
ние или обтурация (рис. 19.17).
Пневмокистография позволяет визуализировать внутреннюю структуру
полостного образования (см. рис. 19.3).
Рис. 19.15. Рак молочной железы
(показан стрелками). Маммограмма
Рис. 19.16. Множественные метастазы рака
молочной железы в легких. Рентгенограмма
917
Глава 19. Заболевания молочных желез
МРТ и рентгеновскую КТ приме-
няют в диагностике рака молочной
железы гораздо реже из-за высокой
стоимости исследований и более
низкой специфичности и точности.
Не менее информативным,
но не конкурирующим с маммогра-
фией методом диагностики заболева-
ний молочных желез считают УЗИ,
особенно при наличии функции
стереотаксического выбора локали-
зации патологического очага и тон-
коигольной биопсии его. Данный
метод позволяет четко определить
размеры первичной опухоли, кон-
туры, структуру, зоны интенсив-
ного кровоснабжения опухоли и,
что наиболее важно, состояние
регионарных лимфатических узлов.
Особенно важно, что этот метод
эффективен для выявления самых
ранних стадий (менее 0,1 мм) рако-
вого процесса (рис. 19.18).
Чувствительность УЗИ для выяв-
ления рака молочной железы состав-
ляет 94,1 % при специфичности 95 %,
т.е. эти показатели сопоставимы
с рентгенологической маммогра-
фией. Здесь, собственно, неожи-
данностей нет. Л. Скотт (L. Scott)
еще в 1993 г. считал чувствитель-
ность ультразвуковой маммографии
равной 98,4 %, а разрешающая спо-
собность ультразвуковых аппаратов
за последние два десятилетия значи-
тельно повысилась.
NB!
NB!
Для эффективной ранней диагностики рака молочной желе-
зы недопустимо противопоставлять методы рентгенологиче-
ского и ультразвукового сканирования — их следует считать
взаимодополняющими.
Отсутствие лучевой нагрузки при УЗИ позволяет проводить большое число
повторных исследований, а также проводить инвазивные вмешательства
под контролем УЗИ (рис. 19.19).
Рис. 19.18. Ультразвуковая картина
непальпируемого рака молочной железы
Рис. 19.17. Внутрипротоковый рак
молочной железы. Дуктограмма