Добавлен: 14.02.2019
Просмотров: 109436
Скачиваний: 5703
213
Глава 5. Пропедевтика гинекологических заболеваний
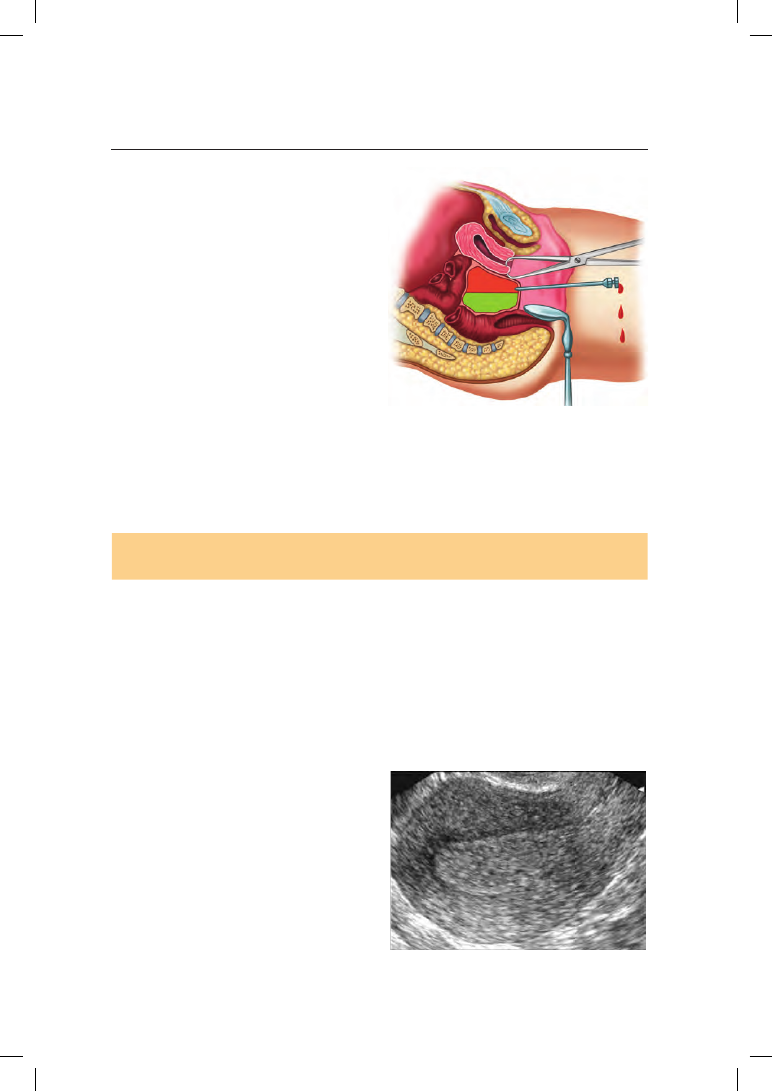
Пункцию брюшной полости
через задний свод можно выполнить
двумя способами: с помощью зер-
кал и по пальцам. Чаще применяют
первый способ, для чего использу-
ют ложкообразные зеркала, пулевые
щипцы, корнцанги, шприц емко-
стью 10 мл, пункционную иглу дли-
ной 10–12 см с широким просветом.
После обработки наружных половых
органов и влагалища 40% спиртом
и 2% раствором йодистого калия
шейку матки обнажают с помощью
зеркал, фиксируют за заднюю губу
пулевыми щипцами и оттягивают
кпереди и кверху. В центре задне-
го свода по средней линии (между
крестцово-маточными связками) вводят толстую иглу, надетую на шприц,
на глубину 1–2 см или глубже при наличии инфильтратов. Жидкость отсасы-
вают поршнем, одновременно медленно извлекая иглу.
NB!
NB!
В настоящее время лапароскопия практически вытеснила
метод пункции брюшной полости.
Пробное чревосечение. Чревосечение с диагностической целью в настоя-
щее время проводят редко, когда невозможно определить характер заболе-
вания другими методами исследования, а лапароскопия недоступна.
5.5.6. Ультразвуковое исследование
Ultrasonographic Scanning (USS)
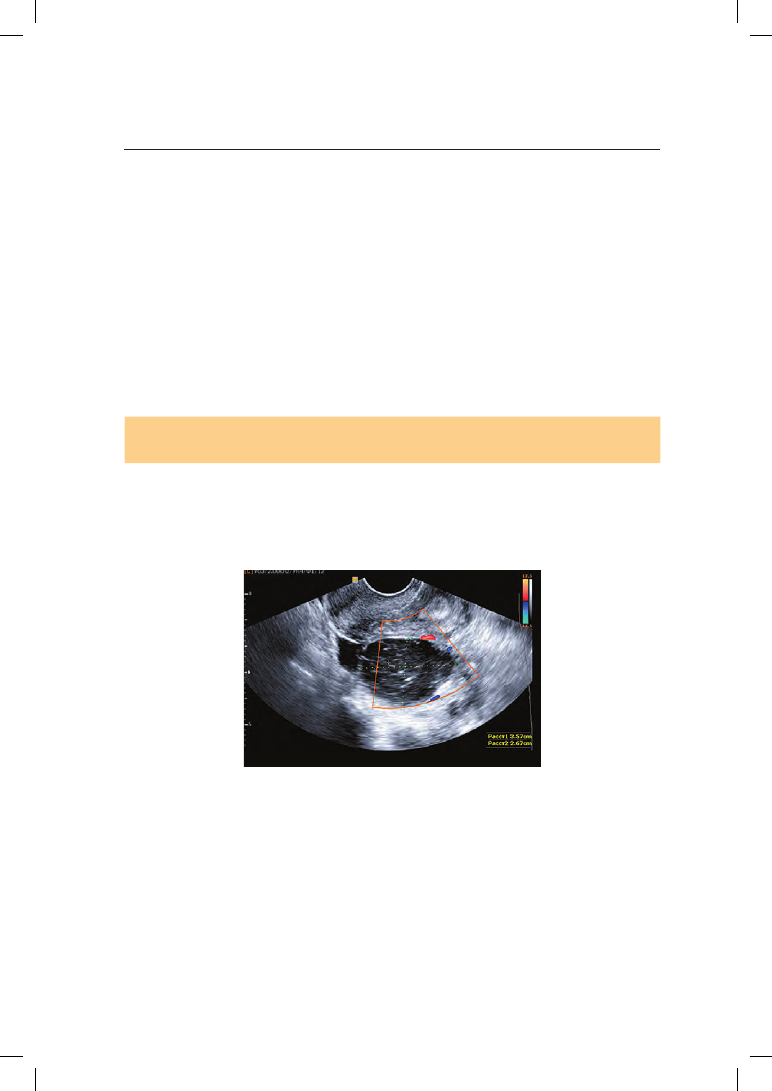
Ультразвуковое исследование (УЗИ) является высокоинформативным
неинвазионным методом, практически не имеет противопоказаний и слу-
жит для диагностики заболеваний
и опухолей матки, придатков, ано-
малий развития матки, для контро-
ля за ростом фолликула, толщиной
эндометрия (рис. 5.27).
Такие уникальные свойства
УЗИ, как безопасность и возмож-
ность многократного применения,
сделали его незаменимым не толь-
ко при ведении гинекологических
больных, но и при профилактиче-
ских массовых обследованиях жен-
щин.
Рис. 5.26. Пункция брюшной полости через
задний свод влагалища (кульдоцентез)
Рис. 5.27. Ультразвуковая картина нор-
мальной матки
Chapter 5. Gynaecological History and Physical Examination
214
Для УЗИ внутренних половых органов используется трансабдоминальный
(с наполненным мочевым пузырем в качестве акустического окна) и транс-
вагинальный доступ (при пустом мочевом пузыре). В детской гинекологии
наряду с трансабдоминальным методом в отдельных случаях используют
и ректальный доступ УЗИ.
У женщин трансвагинальное исследование предпочтительнее, так как оно
позволяет получить более детальную информацию о состоянии эндометрия
(толщина — М-эхо, патология), выявить маточную беременность малого
срока (с 2–2,5 нед), оценить матку (особенности строения, размеры, лока-
лизация и величина узлов миомы и др.), определить состояние яичников
(размеры, состояние фолликулярного аппарата, патологические изменения
и пр.), маточных труб (трубная беременность, гидросальпинкс и др.), выя-
вить даже незначительное количество свободной жидкости в дугласовом
пространстве и многое другое.
NB!
NB!
Трансвагинальный доступ значительно расширил диапазон
УЗИ, приблизив его по точности к морфологическому методу.
Сочетание трансвагинального УЗИ с цветным допплеровским картировани-
ем не только позволяет оценить физиологические изменения в матке и яични-
ках in vivo в течение менструального цикла, но и помогает дифференциальной
диагностике многих гинекологических заболеваний, например миомы матки
и аденомиоза, доброкачественных и злокачественных образований (рис. 5.28).
Рис. 5.28. Ультразвуковая картина яичника (с цветным картированием)
Современные аппараты для УЗИ позволяют создать системы трехмерного
(3D) и четырехмерного (4D) моделирования изображения, дают дополнитель-
ную информацию. Информативность 3D- и 4D-УЗИ во многом приближается
к информативности магнитной резонансной томографии (МРТ) (рис. 5.29).
Данные методики расширяют диагностические возможности при уста-
новлении пороков развития матки, в выявлении внутриматочной патологии
и пoлучении подробной анатомической картины у пациенток с недержа-
нием мочи в постменопаузе. Кроме этого трехмерная цветная ангиография
при сканировании обеспечивает более четкую визуализацию как крупных,
так и мелких сосудистых структур органа.
215
Глава 5. Пропедевтика гинекологических заболеваний
Рис. 5.29. Ультразвуковая 3D-картина матки
Эхогистерография (англ. — hysterosonography, sonohysterography) основана
на введении жидкого контрастного вещества в полость матки, создающего
акустическое окно в матке и позволяющего точнее определять структурные
изменения при гиперпластических процессах эндометрия, пороках разви-
тия матки, миоме матки, аденомиозе и др. Метод выполняется на 5–7-й
или 23–25-й день менструального цикла при соблюдении условий и отсут-
ствии противопоказаний для проведения внутриматочных вмешательств.
В качестве контрастной среды используют стерильный изотонический рас-
твор натрия хлорида, рингер-лактат, глицин или гиперэхогенный контраст,
которые вводят в полость матки с помощью утеромата, обеспечивающего
непрерывную подачу жидкости.
Эхогистерография, в отличие от стандартного УЗИ, позволяет более
четко определить локализацию, размер и степень интрамурального рас-
пространения субмукозного узла, а также дать более достоверную оценку
состояния эндометрия. Удается выявить внутриматочные перегородки,
полипы эндометрия и др. Контрастное вещество поступает в маточные
трубы, а затем и в брюшную полость. Появление жидкости в позадиматоч-
ном пространстве является непрямым, но надежным признаком проходи-
мости маточных труб, по крайней мере одной из них.
5.5.7. Эндоскопические методы исследования
Endoscopic Methods of Investigation
К эндоскопическим методам исследования относятся:
•
вагиноскопия (англ. — vaginoscopy) — метод осмотра стенок влагалища
и шейки матки с помощью гибкой оптической системы; широко исполь-
зуется в детской гинекологии;
кольпоскопия
•
(англ. — colposcopy) — первый эндоскопический метод,
нашедший широкое применение в гинекологической практике; позво-
ляет проводить детальный осмотр влагалищной части шейки матки, сте-
нок влагалища и вульвы с увеличением в 10–30 раз и определять место
для прицельной биопсии;
•
цервикогистероскопия (англ. — hysteroscopy) — осмотр стенок цервикаль-
ного канала и полости матки с помощью оптических систем; позволяет

Chapter 5. Gynaecological History and Physical Examination
216
как диагностировать, так и лечить внутриматочные патологические
состояния и проводить контроль за терапией;
лапароскопия
•
(англ. — laparoscopy) — осмотр органов малого таза и брюш-
ной полости на фоне пневмоперитонеума;
•
хромолапароскопия — введение метиленового синего в полость матки
для оценки проходимости маточных труб при лапароскопии.
Кольпоскопия. Целью кольпоскопического исследования является изуче-
ние особенностей наружных половых органов, влагалища и шейки матки
с помощью оптической системы под увеличением для повышения информа-
тивности клинических и цитологических данных (рис. 5.30).
Метод основан на выявлении различий рельефа и сосудов неизмененного
эпителия и пораженного патологическим процессом.
Задачи кольпоскопии:
первичный и вторичный онкологический скрининг;
•
определение характера и локализации патологического процесса
•
на шейке матки, влагалище, вульве;
обоснование необходимости дополнительных морфологических (цито-
•
логический, гистологический) методов исследования;
определение места и метода взятия материала для дополнительного
•
исследования (биопсия, конизация шейки матки);
определение метода лечения выявленных заболеваний;
•
оценка эффективности проводимого лечения;
•
диспансерное наблюдение за женщинами из группы риска по болезням
•
шейки матки, влагалища и наружных половых органов, а также за паци-
ентками с фоновыми и предопухолевыми состояниями для своевремен-
ного лечения и профилактики визуальных форм гинекологического
рака.
Рис. 5.30. Кольпоскоп с окулярами. Новое поколение кольпоскопов позволяет выво-
дить изображение на экран и даже делать фотоснимки, сохраняя их в виде электронных
файлов на встроенном носителе информации

217
Глава 5. Пропедевтика гинекологических заболеваний
NB!
NB!
Кольпоскопию проводят до бимануального исследования
или других манипуляций.
Различают кольпоскопию простую, расширенную, цветную (хромоколь-
поскопия), люминесцентную и микрокольпоскопию.
Простую (обзорную) кольпоскопию выполняют в начале исследования
и она является сугубо ориентировочным методом. После удаления отде-
ляемого с поверхности шейки матки без обработки ее какими-либо веще-
ствами определяют форму и величину шейки матки, ее поверхность, старые
разрывы и их состояние, особенности наружного зева, границу плоского
и цилиндрического эпителия, цвет и рельеф слизистой оболочки, особен-
ности сосудистого рисунка, оценивают характер выделений, а также берут
материал для цитологического, бактериоскопического, бактериологическо-
го исследования (рис. 5.31).
Расширенную кольпоскопию проводят после простой кольпоскопии, и она
предполагает использование особых маркёров для обработки шейки матки
(3% раствор уксусной кислоты, раствор Люголя, метиленовый синий, гема-
токсилин), что позволяет проводить
ряд эпителиальных и сосудистых
тестов. Для лучшей визуализации
кольпоскопической картины при-
меняют цветные фильтры кольпо-
скопа: голубой и желтый — для изу-
чения эпителиального покрова,
зеленый — для выявления сосуди-
стой сети.
Сначала на влагалищную часть
шейки матки с помощью тампона
наносят 3% раствор уксусной кис-
лоты. Через 30–60 с происходит
коагуляция внеклеточной и вну-
триклеточной слизи, возникают
кратковременный отек эпителия,
набухание клеток шиповатого слоя,
сокращаются подэпителиальные
сосуды (охлаждение тканей вслед-
ствие быстрого испарения уксусной
кислоты), уменьшается кровоснаб-
жение тканей.
Реакция сосудов на раствор уксус-
ной кислоты имеет большое диа-
гностическое значение. Известно,
что стенка сосудов при злокаче-
ственных процессах и ретенционных
образованиях лишена мышечного
слоя и состоит только из эндотелия,
Рис. 5.31. Кольпоскопическая картина
нормальной шейки матки
Рис. 5.32. Кольпоскопическая карти-
на патологических сосудов после пробы
с 3% уксусной кислотой