Добавлен: 14.02.2019
Просмотров: 109475
Скачиваний: 5703
223
Глава 5. Пропедевтика гинекологических заболеваний
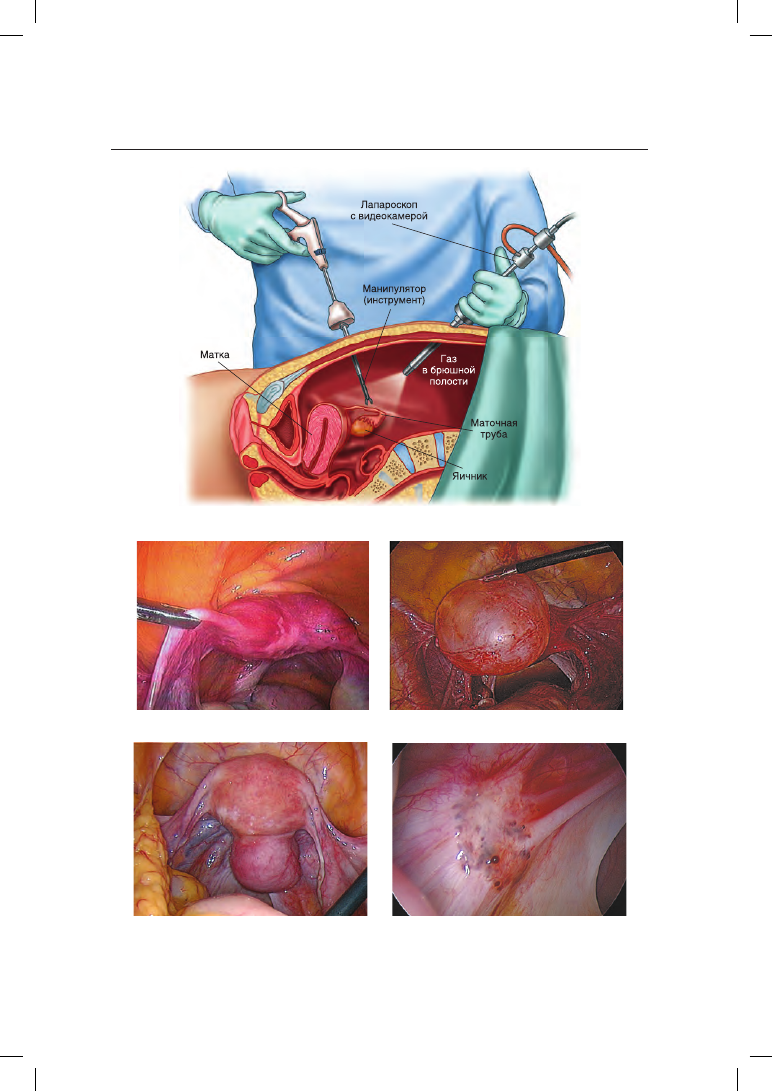
Рис. 5.37. Лапароскопия
а б
в
г
Рис. 5.38. Лапароскопическая картина половых органов женщины: а — норма; б —
ретенционная киста яичника; в — субсерозная миома матки; г — эндометриоз брю-
шины
Chapter 5. Gynaecological History and Physical Examination
224
•
ректороманоскопия,
колоноскопия — применяется при обследовании
больных раком шейки, тела матки, опухолями яичников.
Ректороманоскопия и колоноскопия в настоящее время полностью вытес-
нили ирригоскопию, как и гастроскопия — рентгенографию желудка.
5.5.8. Рентгенологические методы исследования
Radiography in Gynaecology
Гистеросальпингография, или метросальпингография (англ. — hystero-
salpingography or metrosalpingogaphy), — исследование внутренних половых
органов женщины с помощью рентгеновского контрастирования.
Наиболее часто гистеросальпингографию проводят с целью определения
проходимости маточных труб, подслизистого или центропетального роста
миоматозного узла, а также для диагностики аномалий и пороков развития,
внутреннего эндометриоза (аденомиоза) и др.
Для гистеросальпингографии необходимы ложкообразные зеркала, подъ-
емник, пулевые щипцы, корнцанг, маточный зонд, маточная канюля, шприц
объемом 10 мл, водорастворимое контрастное вещество (тразограф, уротраст,
кардиотраст, омнипак и др.). Исследование проводят в рентгеновском каби-
нете в горизонтальном положении больной. В асептических условиях шейку
матки обнажают с помощью зеркал, фиксируют за переднюю губу пулевыми
щипцами и после осторожного зондирования в цервикальный канал вводят
маточную канюлю с подсоединенным к ней шприцем, наполненным водорас-
творимым контрастным веществом. Под контролем рентгенотелевизионной
установки в полость матки вводят 5–8 мл контрастного вещества и делают
два рентгеновских снимка с промежутком в 5 мин.
NB!
NB!
Гистеросальпингография противопоказана при острых и подо-
стрых воспалительных заболеваниях, дисплазии и раке шейки
матки, III и IV степени чистоты влагалищного содержимого,
подозрении на беременность, аллергии на йод.
Рентгенография органов грудной клетки (англ. — chest X-ray) — обязатель-
ный метод обследования при трофобластической болезни и при подготовке
пациенток к плановому оперативному лечению.
Рентгенография костей черепа и турецкого седла (англ. — craniography and
sella turcica) широко применяется для диагностики нейроэндокринных забо-
леваний. Изучение формы, размеров и контуров турецкого седла — костного
ложа гипофиза — необходимы для диагностики опухоли гипофиза. На опу-
холь гипофиза указывают остеопороз или истончение стенок турецкого
седла,
симптом двойных контуров. Патологические пальцевые вдавления
на костях свода черепа, выраженный сосудистый рисунок свидетельствуют
о внутричерепной гипертензии. Выявление гиперостоза является свиде-
тельством метаболических нарушений при нейроэндокринных синдромах.
При подозрении на опухоль гипофиза по данным рентгенологического
исследования проводят компьютерную томографию (КТ) черепа.
225
Глава 5. Пропедевтика гинекологических заболеваний
Вазография, или ангиография (англ. — angiography), позволяет видеть
строение сосудистой сети и выявлять патологические состояния. В каче-
стве контрастного вещества используют водные растворы органических
соединений йода. В зависимости от того, какую систему сосудов заполняют
контрастным веществом, исследование называется артериографией, вено-
или флебографией и лимфоангиографией. Метод применяют в онкогине-
кологии для установления распространенности злокачественных новооб-
разований половых органов. Современные технологии позволяют проводить
цифровую субтракционную ангиографию (англ. — digital subtraction angiography,
DSA), с помощью которой получают снимки высокого разрешения, а зна-
чит, можно уменьшить количество контрастного вещества и вводить его
внутривенно, не прибегая к катетеризации артерии. Современные цифро-
вые ангиографы имеют возможность проводить 3D-реконструкцию изобра-
жений и даже применять цветовое кодирование (color-DSA) для визуализа-
ции и дифференцировки артериального, венозного кровотока и перфузии
на одном изображении.
Компьютерная томография (КТ; англ. — computed (computerized) tomography,
CT) используется в гинекологической практике для диагностики небольших
(до 1 см) новообразований гипофиза и патологических изменений внутрен-
них половых органов.
Магнитная резонансная томография (МРТ; англ. — magnetic resonance
imaging, MRI) — в гинекологической практике получила распространение
для дифференциальной и топической диагностики новообразований, сви-
щей, пороков развития и других заболеваний.
Особое место МРТ определяется ее высокой информативностью, обе-
спечивающей отличную визуализацию органов малого таза. Высокий отно-
сительный контраст мягких тканей, практически полная неинвазивность
этого метода особенно важны при инструментальной диагностике гине-
кологических заболеваний женщин детородного возраста. МРТ основана
на явлении ядерного магнитного резонанса, который возникает при воз-
действии постоянных магнитных полей и электромагнитных импульсов
радиочастотного диапазона. Для получения изображений МРТ используют
эффект поглощения энергии электромагнитного поля атомами водорода
человеческого тела, помещенного в сильное магнитное поле. Компьютерная
обработка сигналов позволяет получить вид объекта в любой из простран-
ственных плоскостей.
Метод безвреден, так как сигналы магнитного резонанса не стимулиру-
ют каких-либо процессов на молекулярном уровне. По сравнению с дру-
гими лучевыми методами преимущества МРТ заключаются в отсутствии
ионизирующего излучения, возможности получать сразу множество срезов
исследуемого органа. Однако исследование весьма энергоемкое и дорогое.
Основные показания для МРТ:
сложности в точной диагностике патологического процесса после прове-
•
дения всего комплекса традиционных клинико-диагностических иссле-
дований, включая УЗИ, внутривенную урографию; ирригоскопию,
колоноскопию, ректороманоскопию;
Chapter 5. Gynaecological History and Physical Examination
226
существенные противоречия клинической картины заболевания и полу-
•
ченных с помощью традиционного комплекса методов исследования
данных;
распространенные формы эндометриоза, особенно у ранее оперирован-
•
ных пациенток при выраженном спаечном процессе;
неопластические заболевания органов малого таза (определение харак-
•
тера и распространенности процесса, вовлечения магистральных сосу-
дов, смежных органов и определения метастазирования опухолей);
подозрение на вовлечение в процесс мочевыводящих путей и кишеч-
•
ника.
Редко используемые методы
Радионуклидное исследование — один из методов диагностики состоя-
ния эндометрия с использованием радиоактивного изотопа фосфора
32
Р.
Метод основан на способности злокачественных опухолей накапливать
радиоактивный фосфор более интенсивно, чем окружающие непоражен-
ные клетки.
Пертубация — исследование проходимости маточных труб путем введе-
ния в полость матки, маточные трубы и в брюшную полость углекислого
газа. Применяется в основном для обследования женщин, страдающих
бесплодием.
Пертубацию обычно производят в первую фазу менструального цикла,
так как в этот период слизистая оболочка матки и труб тонкая и не препят-
ствует прохождению газа. Кроме того, в этот период риск попадания газа
в сосудистую сеть является наименьшим.
Пертубация противопоказана при общей или местной инфекции, III–
IV степени чистоты влагалища, повышенной скорости оседания эритро-
цитов и лейкоцитозе, кровянистых выделениях из цервикального канала,
а также ранее, чем через 2 мес после грязелечения и через 4 мес после обо-
стрения воспалительного процесса половых органов.
Пертубацию выполняют амбулаторно. В асептических условиях шейку
матки фиксируют пулевыми щипцами и в полость матки вводят специаль-
ный наконечник или канюлю Шульца таким образом, чтобы был плотно
закрыт цервикальный канал. Перед процедурой не следует зондировать
матку во избежание травм с последующей возможностью попадания газа
в сосуды. Газ вводят постепенно, следя за тем, чтобы давление не превы-
шало 200 мм рт.ст. Во время процедуры проводят аускультацию брюшной
полости; при попадании воздуха в брюшную полость прослушивается харак-
терный шум.
Можно провести кимографическую пертубацию, которая представляет
пертубацию с одновременной графической регистрацией сократительной
активности маточных труб с помощью специального пишущего устрой-
ства — кимографа.
227
Глава 5. Пропедевтика гинекологических заболеваний
5.6. ИНСТРУМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ
МОЛОЧНЫХ ЖЕЛЕЗ
INSTRUMENTAL INVESTIGATION OF MAMMAL GLANDS
Диагностика заболеваний молочной железы представляет проблему
по поиску методики, которая отвечала бы основным требованиям: одно-
временно она должна быть максимально ранней, точной, малоинвазивной,
высокоинформативной, недорогой и доступной. К сожалению, такая тех-
нология отсутствует, но существует довольно много методов диагностики,
комплексное применение которых позволяет значительно повысить вери-
фикацию заболеваний молочной железы.
Одни из них довольно просты, их могут применять среди самых широ-
ких слоев населения (самопальпация и пальпация врачом), другие более
точны, но требуют дополнительного, часто дорогостоящего оборудования
(УЗИ, теплография), третьи обеспечивают выявление довольно малых оча-
гов, но их воздействие на организм необходимо строго регламентировать
(рентгеномаммография, сцинтиграфия), четвертые позволяют достоверно
верифицировать характер образования, но являются инвазивными (биопсия
с последующим морфологическим исследованием) и т. д.
Эффективность любых имеющихся в арсенале врачей методов принято
оценивать с точки зрения потенциала выявления минимального размера
патологического образования молочной железы. Этот феномен, отражаю-
щий возможности диагностики, носит
название «маммологическое окно»
(рис. 5.39).
0
1
2
3
4
5
6
7
8
9
10
11
12
Размер образования, мм
13
14
15
Самопальпация
Клиническая картина,
пальпация врачом
Пальпация
врачомспециалистом
УЗИ
Рентгенография
Рис. 5.39. Возможности диагностических методов («маммологическое окно»)
Сравнение «маммологического окна» каждого из методов показало, что мини-
мальный размер образований, выявляемый при самопальпации, составляет
1,2 см; при пальпации врачом — 1,0 см, с помощью УЗИ — 0,1–0,4 см, а рент-
геномаммография позволяет обнаружить очаг размером всего 0,1 см.