Добавлен: 14.02.2019
Просмотров: 109572
Скачиваний: 5703
383
Глава 8. Воспалительные заболевания женских половых органов
Гонококки могут располагаться и внеклеточно — на поверхности кле-
ток многослойного плоского эпителия. Гонококк не образует экзоток-
сина. При гибели гонококка выделяется эндотоксин, который вызывает
дегенеративно-деструктивные изменения в тканях, развитие спаечных про-
цессов и др.
Гонококки вне организма погибают при высыхании, температуре выше
+55 °С, при действии антибиотиков и ряда химических веществ. К сожале-
нию, широкое применение антибиотиков привело к изменениям морфоло-
гии и биологических свойств гонококка: появились устойчивые гигантские
L-формы, плохо поддающиеся лечению.
Патогенез (pathogenesis)
Взрослые заражаются гонореей при половом акте. Наиболее частым пер-
вичным очагом является эндоцервикс, несколько реже — уретра. Заболевание
парауретральных ходов и бартолиновых желез вторичное. Бытовое зараже-
ние наблюдается редко, девочки инфицируются внеполовым путем, через
предметы ухода (полотенце, губки) или белье.
Гонококки поражают слизистые оболочки, покрытые нежным цилин-
дрическим эпителием, — мочеиспускательного канала, влагалища, прямой
кишки, цервикального канала, полости носа, рта, гортани. У мужчин
процесс может распространяться на предстательную железу, семенные
пузырьки, придатки яичек, яичко, семявыносящие протоки, у женщин —
на матку, яичники, маточные трубы. Распространяясь по кровяному
руслу, гонококки могут иногда вызывать гонококковый сепсис и метастазы
(от греч. μετάστασις — перемещение, смена положения) в различные органы.
При гонококковой бактериемии поражаются суставы, глаза, плевра, эндо-
кард, мышечная, костная и нервная системы.
Заражение гонококками сопровождается развитием как гуморальной, так
и клеточной иммунной реакции. Выявляемые в сыворотке крови противо-
гонококковые антитела относятся к разным классам (IgG, IgM, IgA и др.).
Преобладание тех или иных классов иммуноглобулинов в различные перио-
ды инфекционного процесса обусловлено сложным антигенным строением
наружной мембраны и пилей гонококка, влиянием гормонального фона
и состоянием белковых фракций крови.
Значительное число переболевших гонореей заражаются повторно,
в связи с чем существует предположение, что образовавшиеся антитела
не являются защитными, а лишь указывают на перенесенное заболевание.
Возможно развитие не только реинфекции, но и суперинфекции (добавоч-
ное инфицирование).
Классификация (classification)
Гонорею классифицируют по топографии поражения (мочевой системы,
ректальная, восходящая, метастатическая).
Для унификации эпидемиологических данных была создана Междуна-
родная статистическая классификация гонореи, согласно которой выделяют
гонорею:
Chapter 8. Inflammatory Diseases of Female Genital System
384
нижних отделов мочеполового тракта без осложнений;
•
нижних отделов мочеполового тракта с осложнениями;
•
верхних отделов мочеполового тракта и органов малого таза;
•
других органов.
•
По клиническому течению различают свежую и хроническую гонорею.
Свежая гонорея, в свою очередь, делится на острую (возникшую не более
2 нед назад), подострую (воспалительные процессы давностью 2–8 нед)
и торпидную (со стертым началом и течением).
NB!
NB!
Гонорею следует считать хронической, если ее давность
превышает 2 мес или срок начала заболевания установить
не удается.
Клиническая картина (clinical presentation)
Гонорея имеет короткий инкубационный период (3–5 сут). Примерно
у 40–60
% женщин, больных гонореей, манифестация заболевания начи-
нается в конце менструации. Симптомы заболевания зависят от распро-
страненности процесса (поражение нижнего отдела мочеполовых органов
или восходящая гонорея). При поражении нижнего отдела мочеполовых
органов возникают жалобы на гнойные выделения из половых путей,
незначительную боль и жжение при мочеиспускании, тупые боли внизу
живота. При восходящей гонорее возможны усиление болей внизу живота,
отсутствие аппетита, повышение температуры тела. Тяжесть клинических
проявлений зависит от реакции организма на внедрение возбудителя и дли-
тельности заболевания.
Наиболее часто (у 60–90
% больных) встречается торпидная форма,
такое же вялое течение гонореи наблюдается и у полового партнера. Зачастую
единственным симптомом стертого течения оказывается гипофункция яич-
ников. Другая особенность гонореи — частое сочетание ее с другими ИППП
(микст-инфекция): трихомонадными (70–100 %), вирусными (4–6 %).
Диагностика (diagnosis)
Постановка диагноза гонореи основана на данных анамнеза и наличии
клинических проявлений. Лабораторная диагностика позволяет распознать
гонорею с высокой вероятностью (рис. 8.19).
NB!
NB!
Диагноз гонореи ставят на основании обнаружения гонокок-
ков в выделениях из уретры, влагалища, цервикального кана-
ла, прямой кишки (бактериоскопический метод).
У девочек и женщин старше 60 лет выявление гонококков нужно про-
водить только культуральным методом с определением ферментативных
свойств гонококка. Дополнительно для идентификации гонококков при-
меняют реакции иммунофлуоресценции и коагглютинации с моно- и поли-
клональными антителами, ИФА, ПЦР (качественное определение), ДНК-
зондовую гибридизацию.
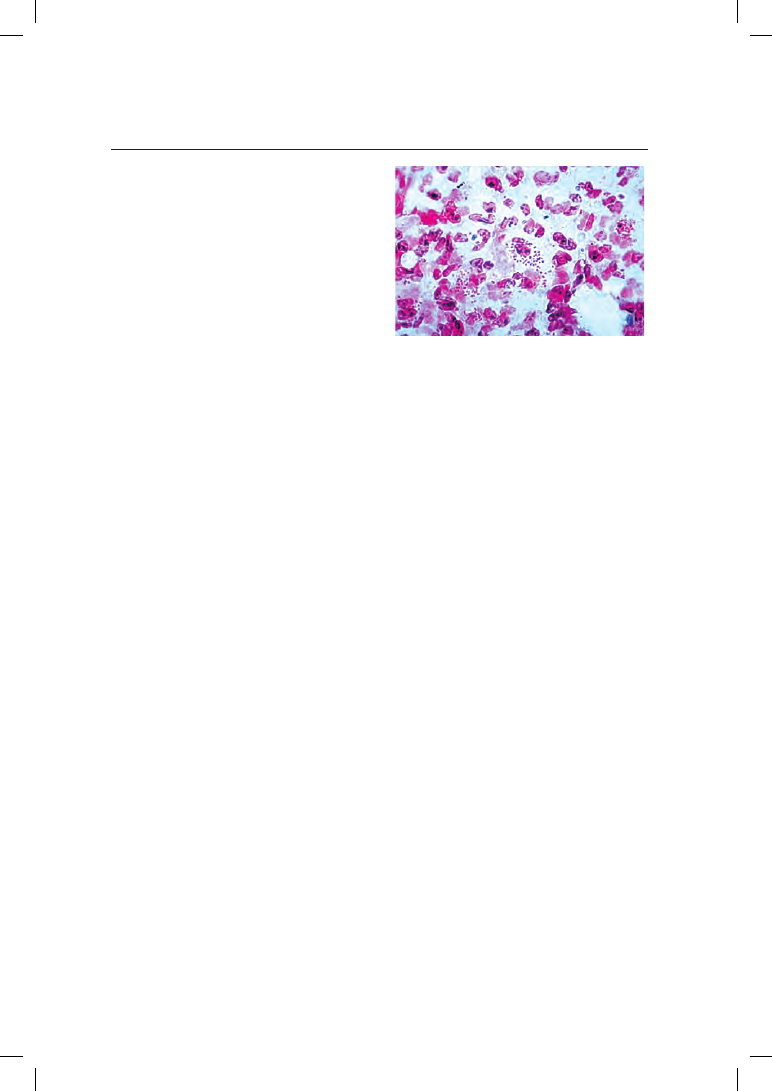
385
Глава 8. Воспалительные заболевания женских половых органов
Учитывая характерное для гоно-
реи торпидное течение, перед
взятием материала для микро-
биолог и ческого исследован и я
были рекомендованы провокации
с использованием иммунологи-
ческих, химических, физических
методов: внутримышечное введение
гоновакцины (однократно в дозе
500 млн микробных тел), смазы-
вание слизистой оболочки уретры
и цервикального канала раствором
нитрата серебра (для уретры 0,5
%
раствор, для цервикального канала — 2
%), физиотерапевтические про-
цедуры (диатермия и др.). В настоящее время эти методы не рекомендо-
ваны, хотя и применяются при хронических воспалительных заболевани-
ях. Провоцировать обострение гонореи могут физиологические факторы
(менструация), что повлияет на возникновение жалоб и обращаемость,
но и определяет оптимальное время диагностики, как и алиментарные фак-
торы (острая пища, употребеление алкоголя), факторы среды (переохлаж-
дение, горячая ванна, баня). Для уточнения тяжести воспалительного про-
цесса проводят клинический анализ крови и мочи, биохимический анализ
крови и мочи, УЗИ органов малого таза.
Гонорею следует подозревать:
при возникновении дизурических явлений и белей после начала половой
•
жизни, смены полового партнера, случайного полового контакта;
наличии гонореи у полового партнера в настоящее время или в прошлом;
•
эндоцервиците у женщин с первичным бесплодием, особенно в сочета-
•
нии с уретритом, двусторонним воспалением выводных протоков боль-
ших желез преддверия влагалища;
двустороннем сальпингоофорите в сочетании с эндоцервицитом у небе-
•
ременевшей женщины.
Дифференциальная диагностика (differential diagnosis)
Дифференциальную диагностику острой восходящей гонореи необхо-
димо проводить с воспалительными заболеваниями внутренних половых
органов септической и туберкулезной этиологии, а также с экстрагени-
тальными (острый аппендицит, непроходимость кишечника, прободная
язва желудка и двенадцатиперстной кишки) и гинекологическими заболе-
ваниями (внематочная беременность, перекрут ножки опухоли яичника,
перитонит вследствие разрыва пиосальпинкса, нарушение трофики в мио-
матозном узле).
Лечение (treatment)
Успех лечения гонорейной инфекции обусловлен рациональным исполь-
зованием антибиотиков в комплексе с иммунотерапией, местным лечени-
Рис. 8.19. Бактериоскопическая картина
гонококковой инфекции половых путей
Chapter 8. Inflammatory Diseases of Female Genital System
386
ем и физиотерапевтическими процедурами. Обязательному обследованию
и при необходимости лечению подлежат все половые партнеры. В период
лечения и диспансерного наблюдения половая жизнь должна быть только
с использованием презерватива.
Выбор схем лечения гонококковой инфекции зависит от клинической
картины и анатомической локализации заболевания, чувствительности
штаммов возбудителя к противобактериальным препаратам и ограниче-
ний к их назначению, возможности ассоциированной инфекции с другими
ИППП, развития побочных эффектов проводимого лечения.
В связи с высоким риском сочетанной гонорейно-трихомонадной и хла-
мидийной инфекции при невозможности диагностики последней лечение
следует начинать с назначения противотрихомонадных препаратов, а затем
использовать противобактериальные средства, эффективные в отношении
как C. trachomatis, так и N. gonorrhoeae.
В настоящее время особое внимание уделяется методикам однократно-
го лечения неосложненной гонореи нижних отделов мочеполовой системы
(уретрит, цервицит, цистит, вульвовагинит).
По рекомендации ВОЗ, антибиотиками выбора для лечения гонореи
являются цефалоспорины третьего поколения. Доказана высокая эффек-
тивность фторхинолонов I и II поколений, аминогликозидов.
Для лечения применяют (уровень доказательности A, класс рекоменда-
ций 1):
цефтриаксон 250 мг внутримышечно однократно или цефиксим 400 мг
•
внутрь однократно;
офлоксацин 400 мг внутрь однократно или ципрофлоксацин 500 мг
•
внутрь однократно;
спектиномицин 2 г внутримышечно однократно.
•
При одновременном выявлении C. trachomatis назначают азитромицин
1 г однократно внутрь или доксициклин по 0,1 г 2 раза в сутки внутрь
в течение 7 сут.
Иммунотерапию проводят с помощью гоновакцины, которую вводят вну-
тримышечно. Высшая однократная доза в подростковом возрасте (15–16 лет) —
500 млн микробных тел. Взрослым гоновакцину вводят с начальной дозой
300–400 млн микробных тел; курс включает 6–10 инъекций. Максимальная
доза гоновакцины не должна превышать 2 млрд микробных тел.
В качестве неспецифической иммунотерапии применяют пирогенал
,
продигиозан
.
NB!
NB!
Во всех случаях лечение гонореи должно заканчиваться нор-
мализацией микробиоценоза влагалища.
Термин «излеченность от гонореи» означет отсутствие гонококка в выде-
лениях. Критерий излеченности — отрицательный результат бактерио-
скопического исследования после провокаций в течение 3 менструальных
циклов.
387
Глава 8. Воспалительные заболевания женских половых органов
8.4.4. Сифилис
Lues
Код по МКБ-10 (International Classification of Diseases, ICD)
A51.0. Первичный сифилис половых органов (англ. — primary genital
syphilis).
N74.2*. Воспалительные болезни женских тазовых органов, вызван-
ные сифилисом [англ. — female syphilitic pelvic inflammatory disease (А51.4+,
А52.7+)].
A51.4. Другие формы вторичного сифилиса (англ. — other secondary syphilis).
A52.7. Другие симптомы позднего сифилиса (англ. — other symptomatic late
syphilis).
Сифилис удерживает лидирующие позиции в структуре ИППП. Это
антропонозное хроническое инфекционное заболевание подробно описано
в учебниках «Дерматовенерология» в соответствии с учебной программой
медицинских вузов. В практике акушера-гинеколога сифилис встречается
как вне, так и во время беременности.
Синонимы (convertible terms)
Люэс (от лат. lues — зараза) — термин устаревший.
Эпидемиология (epidemiology)
Частота этого заболевания в популяции составляет 21 %. Общая заболевае-
мость сифилисом в России за последние 20 лет выросла в 50 раз! Женщины
и мужчины болеют с одинаковой частотой, но в возрастной группе 18–20 лет
женщины заболевают в 2,5 раза чаще мужчин, а 74 % случаев сифилиса у жен-
щин приходится на возраст 20–30 лет. При этом очевидна тенденция к увели-
чению числа беременных, больных сифилисом, а заболеваемость сифилисом
новорожденных увеличилась за последние 10 лет в 24 раза (врожденный
сифилис при трансплацентарной передаче; англ. — congenital lues).
С эпидемиологической точки зрения важно, что сифилис редко высту-
пает как моноинфекция, в 20 % сочетаясь с хламидиозом, в 29 % — с гоно-
реей, в 39 % — с трихомониазом, в 71 % — с герпетическими поражениями
половых органов.
Инкубационный период при сифилисе длится в среднем 3–4 нед,
но может увеличиваться до 190 сут.
Клиническая картина (clinical presentation)
Первичный период сифилиса начинается с момента образования твер-
дого шанкра (первичной сифиломы) и продолжается 6–7 нед. Твердый
шанкр чаще всего располагается в области вульвы, слизистой оболочки
влагалища, на влагалищной части шейки матки. Шанкры могут быть мно-
жественными. На месте первичной сифиломы сначала возникает эритема
округлой формы диаметром 0,5–1,5 см, которая через 2–3 сут превращается
в плоскую папулу с небольшим шелушением и небольшим уплотнени-