Файл: Operativna_khirurgiya_ZAG_ChAST_Vlasenko_-BTs200345019148.pdf
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 15.07.2019
Просмотров: 10255
Скачиваний: 18
242
Обов'язковою умовою місцевого знеболювання, за О.В. Вишнев- ським, є пошарова туга інфільтрація
тканин анестезувальним розчином вздовж операційного розрізу і почергова зміна скальпеля й шприца з
розчином новокаїну.
Істотне значення має техніка виконання пошарової інфільтрації, яка передбачає превентивну анестезію
перфоруючих нервів. О. В. Вишневський (1932) особливо підкреслював це в своєму посібнику з місцевого
знеболювання: "Проводячи необхідну інфільтрацію того шару тканин, де ми маємо зустріти перфоруючі
нерви, - писав він, - ми не повинні відразу проводити чисте препарування наступного шару, а розгледівши
де-не-де окремі місця його (найчастіше апоневрозу), негайно через них робити тугу інфільтрацію цього
шару, щоб блокувати таким чином самі нерви вентральніше від ділянок, які ще не втратили своєї
чутливості" (рис. 79, а; 80).
Для порівняння наводимо схему введення знеболювального розчину при інфільтраційній анестезії за
Брауном (див. рис. 79, б). За цим методом пошарове введення розчину проводиться наосліп, без
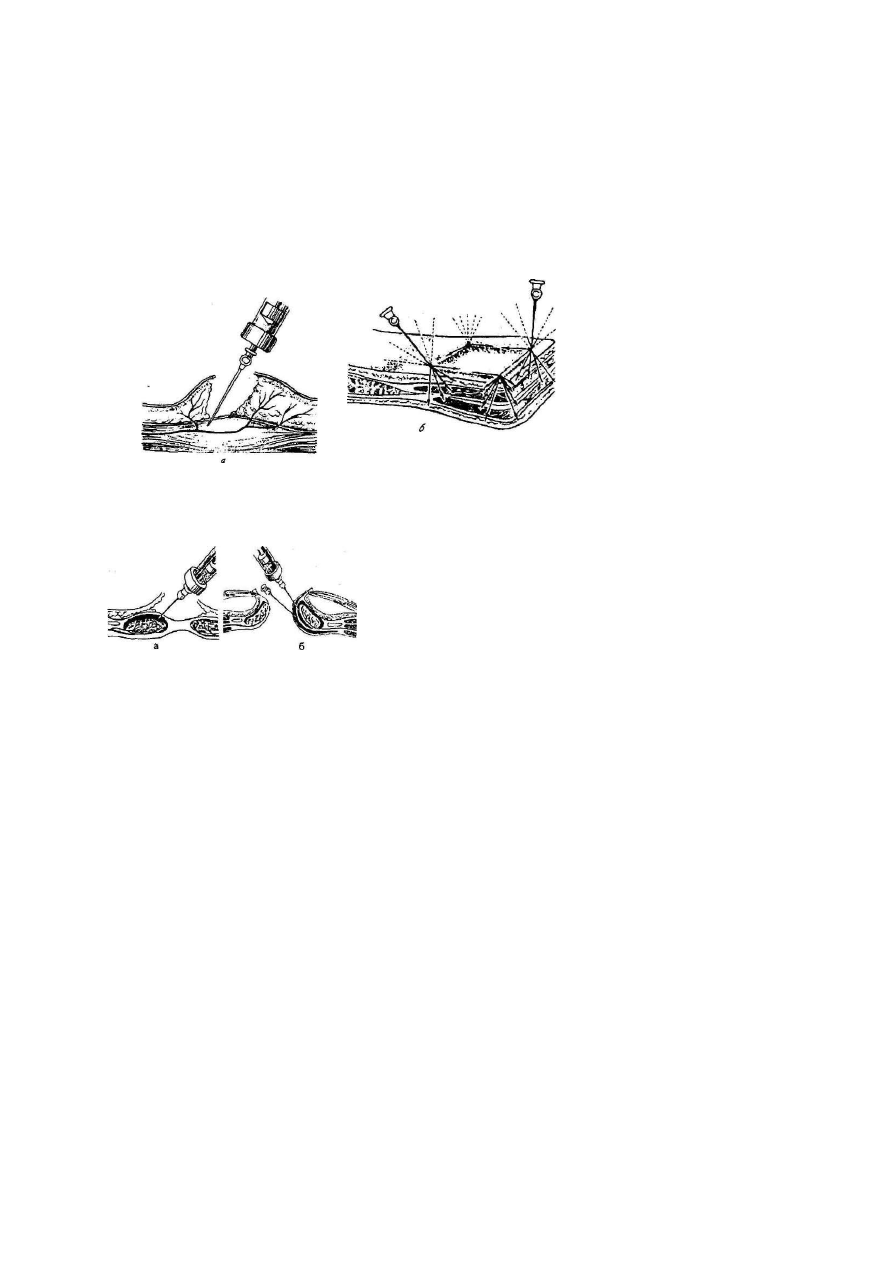
243
урахування розташування і не використовуються анатомічні футляри для його просування. Ефективність
знеболювання при цьому знижується.
Рис. 79. Інфільтраційна анестезія: а - введення рбзчину анестетика під апонев-
роз для знеболювання центральних ділянок перфоруючих нервів за О. В. Виш-
невським; б - введення розчину новокаїну при термінальній анестезії за Брауном
Місцева анестезія не буде ефективною, якщо інфільтрація прилеглого м'язового шару
виконуватиметься після розтину футляра або його ви-
падкового пошкодження! При цьому анестетик буде вилива-
тися із м'язових шарів і тугий інфільтрат одержати не вдасть-
ся, отже надійного знеболювання не буде!
Останній принцип, на якому грунтується метод О. В.
Вишневського, полягає в обґрунтованому використанні
великих кількостей 0,25 %-ного розчину новокаїну, який не
викликає
інтоксикації!
Крім
того,
велика
частина
знеболювального розчину, який вводять пошарово, видаля-
ється зразу ж тампонами при розрізі відповідного шару!
Інколи через своєрідність анатомічної будови тої чи іншої
ділянки тіла неможливо створити повзучий інфільтрат - його
просування обмежене анатомічними утвореннями. Утруднення в
інфільтрації можуть спричинювати рубцеві зміни тканин! У цих випадках О. В. Виш- певський
рекомендує вводити знеболювальний розчин з боку від місця майбутнього розрізу з метою виконати
тут "масове блокуван
Рис. 80. Інфільтраційна анестезія за О. В.
Вишневським: а - введення розчину по
серединній лінії та під зовнішню стінку
П ІХ В И
прямого м'яза живота; б - анестезія очеревини і
додаткове введення розчину над зовнішньою
стінкою піхви прямого м'яза живота
244
ня нервів" ("коротка блокада нервів") і далі інфільтрувати ділянку розрізу тканин - анестезія
настане в результаті дифузії розчину! У цих випадках, зрозуміло, слід очікувати настання
знеболювання!
Провідникова (зональна, регіональна) анестезія
При цій анестезії розчин анестетика ін'єктують поблизу одного або кількох нервів, нервових сплетень
або гангліїв, які іннервують відповідну ділянку тіла (див. рис. 76; 2, 3; с. 254). Тим самим виключається
чутливість більш або менш широкої зони тіла тварини. Виконуючи цей вид анестезії, слід чітко уявляти
спрямування і розміщення нервів, орієнтуючись по виступах кісток, контурах м'язів, сухожилків або
заглиблень між ними. Це значно полегшує визначення місця уколу, але потребує від лікаря чіткого знання
анатомії.
Через те, що оболонка, яка оточує нерв, перешкоджає швидкій резорбції анестезувальних засобів,
користуються розчинами більшої концентрації, ніж при інфільтраційній анестезії.
Ін'єкції анестетиків у зоні нервів можуть бути виконані на їхніх різних ділянках. Коли анестезію нерва
виконують упродовж його розміщення, тобто на значній відстані від місця його утворення або виходу із
сплетення, таку анестезію називають периферичною провідниковою. При ін'єкції анестезувального
розчину в ділянці нервових сплетень і розташування гангліїв або в місцях виходу нервів з кісткових
вмістилищ, метод знеболювання називають центральною провідниковою анестезією.
Часто спосіб провідникової анестезії називають залежно від ділянки його застосування. Звідси походять
такі спеціальні найменування центральної провідникової анестезії, які застосовують у ветеринарній
хірургії:
- паравертебральна - нерви знеболюють біля міжхребцевих отворів, поблизу їх виходу із хребетного
каналу;
- парасакральна - знеболювання нервів в ділянці вентральних отворів сакральних хребців;
- паралюмбальна - нерви знеболюють біля вільних кінців поперечнореберних відростків поперекових
хребців;
- спинномозкова, або інтравертебральна анестезія принципово може бути віднесена до центральної
провідникової анестезії, при якій знеболюються не самі нерви, а безпосередньо їхні корінці біля виходу із
спинномозкового каналу. Така анестезія виконується шляхом введення розчину під павутинну оболонку
спинного мозку (субарахної- дальна анестезія) або в епідуральний простір над твердою мозковою
оболонкою (епідуральна анестезія).
Ці ін'єкції можуть бути зроблені в різних відділах хребта. Залежно від того, який із них служить місцем
введення анестезувального розчину, говорять про люмбальну, люмбосакральну, сакральну та інші способи
спинномозкової анестезії.
Способи проведення перелічених видів центральної провідникової анестезії будуть детально розглянуті
нижче в спеціальних розділах.
245
Найчастіше використовують периферичну провідникову анестезію. Тому вона набула значного
поширення, а техніка виконання її досить удосконалена. Периферичну анестезію почали застосовувати не
лише на кінцівках, а майже на всіх ділянках тіла тварини.
Порівняно з інфільтраційною техніка виконання провідникової анестезії значно складніша. Однак, усі
труднощі, які пов'язані з виконанням провідникової анестезії, відшкодовуються позитивними сторонами
цього методу при знеболюванні великих ділянок тіла, на яких виконують оперативні втручання.
При провідниковій анестезії часто доводиться знеболювати нерви, які знаходяться в глибині тканин, і
визначення їхнього місцезнаходження пов'язане з рядом труднощів, тому користуються допоміжними
орієнтивними пунктами, що полегшують знаходження нервів. Такими пунктами є виступаючі частини
кісток, контури м'язів, сухожилків, судин або заглиблення, які є між ними. Користуючись цими
орієнтирами, встановлюють на шкірі проекції нервів і визначають точки ін'єкції.
Периферичну провідникову анестезію застосовують не лише при оперативних втручаннях, а й з
діагностичною метою при хронічних ураженнях кінцівок, що проявляються переміжною
кульгавістю! У результаті тимчасового знеболювання відповідної ділянки кінцівки усувається болючість і
разом з нею кульгавість, що дає змогу з'ясувати локалізацію осередку ураження.
У місцях знеболювання нервів, де проходять великі кровоносні судини, слід дотримувати обережності,
щоб не ін'єктувати розчин анестетика в кровоносне русло. Для цього спочатку уколюють голку і,
переконавшись, що з неї не витікає кров, приєднують шприц. Безпосередньо перед ін'єкцією та в процесі її
проведення рекомендується відтягувати поршень, контролюючи положення кінця голки за межами судини.
Для знеболювання у великих тварин застосовують 3-4 %-ний розчин новокаїну. Кількість введеного
розчину залежить від товщини нерва, глибини його залягання, впевненості в точному встановленні його
місцезнаходження, попадання голки в потрібну ділянку нерва. Найчастіше для знеболювання нерва
застосовують розчин новокаїну в кількості 5—10—20 мл. Собакам, як правило, застосовують 2 %-ний
розчин новокаїну в дозі 1-2 мл. Анестезія настає через 10-15 хв і триває до 1 год, а інколи й довше.
При анестезії товстих нервових стовбурів, які оточені розвиненою периневральною тканиною,
ін'єктують велику кількість розчину новокаїну високої концентрації. До таких нервів відносять
великогомілковий, верхньощелеповий, поперекові та інші нерви.
Провідникова анестезія має ряд переваг перед інфільтраційною анестезією, а саме: 1) для
знеболювання необхідна невелика кількість розчину анестетика. Часто буває достатньо однієї ін'єкції для
отримання широкого поля знеболювання; 2) при гнійно-некротичних процесах провідникова анестезія, як
правило, виконується далеко від місця ураження й виключає небезпеку розповсюдження мікроорганізмів; 3)
тривалість провідникової анестезії значно більша, ніж інфільтраційної; 4) провідникова анестезія показана
при процесах гнійно- некротичного характеру, при виразках, норицях, набряках і фіброзному ущільненні
тканин, новоутвореннях тощо, коли застосування інфільтраційної анестезії пов'язане із значними
технічними труднощами.
Серед ускладнень, які спостерігаються при виконанні провідникової анестезії, найчастіше
зустрічаються пошкодження голкою нервів і судин, пневмоторакс, тривалі рухові паралічі. Виділено три
провідних фактори ризику при провідниковій анестезії: стан хворої тварини, навички й кваліфікація лікаря,
246
який виконує знеболювання, та складність техніки виконання знеболювання. Небезпека провідникової
анестезії підвищується при уроджених або травматичних анатомічних змінах тканин, нервово-психічних та
ендокринних захворюваннях, порушеннях зсідання крові. Цей вид анестезії може провокувати симптоми
захворювання периферичної нервової системи. Гіпертиреоз змінює судинний ефект адреналіну в розчині
для анестезії. Порушення зсідання крові небезпечні не лише через можливість кровотечі внаслідок
пошкодження судини, але й можливим виникненням гематом, які будуть стискувати нервові стовбури.
Ускладнення, які пов'язані з технікою виконання провідникової анестезії, можуть бути механічними,
токсичними та інфекційними. У ці групи об'єднуються пошкодження нервів або судин голкою, некроз
шкіри внаслідок застосування високих концентрацій розчинів анестетиків і судинозвужувальних засобів
(адреналіну й норадреналіну). Передозування анестетиків, інтравазальне їх введення викликають гострі
явища інтоксикації. Таким чином, виконуючи провідникову анестезію, слід пам'ятати про можливість
інфекційного і токсичного ефекту, вторинного некрозу!
Необхідно також пам'ятати і про такі можливі ускладнення: 1) прокол голкою плеври з розвитком
пневмотораксу, особливо це має місце в дрібних тварин (при цьому виникають кашель, диспное, можливий
колапс); 2) проникнення голки в черевну порожнину небезпечне проколом петлі кишки, нирок, великих
кровоносних судин.
Небезпека ускладнень зменшується при технічно правильно виконаній анестезії.
При окремих операціях не завжди буває достатнім застосування якогось одного способу провідникової
анестезії, а доводиться використовувати кілька методів знеболювання двох і більше нервів (наприклад,
операції в лобній ділянці голови). Часто разом з провідниковою застосовують додатково й інфільтраційну
анестезію. Остання показана в тих випадках, коли операції виконують на ділянках тіла, які іннервуються
кількома нервами, що проходять із суміжних ділянок, і вони недоступні для виконання провідникової
анестезії. Комбінацією провідникової та інфільтраційної анестезії досягається кращий знеболювальний
ефект.
Інколи провідниковій анестезії може передувати поверхнева або інфільтраційна анестезія для
подальшого підведення голки до нерва, який знаходиться в глибині тканин!
Спинномозкова анестезія
Анатомічні зауваження. Хребцеві дужки разом з тілами хребців утворюють хребцеві отвори, з яких
упродовж хребта утворюється хребетний канал. Із нього назовні ведуть міждужкові й міжхребцеві отвори.
У крижовому відділі хребта тіла крижових хребців і поперечні відростки зрослися. Остисті відростки також
щільно з'єднані між собою, тому міждужкові отвори між ними відсутні в усіх свійських тварин, за винятком
свиней. До крижового відділу хребта приєднуються хвостові хребці, з яких перший інколи може зростатися
з останнім крижовим хребцем. Починаючи з другого хвостового хребця, хребцеві дужки стають
незакритими. Таким чином, хребетний канал, закритий хребцевими дужками, дорсально закінчується на
першому хвостовому хребці. Дуже рідко закриті дужки спостерігаються до шостого хвостового хребця. Тіла
хребців з'єднуються одне з одним за допомогою між- хребцевих хрящів, які зумовлюють рухомість хребців.