ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 1065
Скачиваний: 1
СОДЕРЖАНИЕ
Этиология наследственных заболеваний.
Общие закономерности патогенеза генных наследственных болезней.
Общие закономерности патогенеза хромосомных наследственных болезней.
6.5. Наследственное предрасположение к болезням.
Основные методы диагностики наследственных заболеваний человека, принципы терапии и профилактики.
Основные формы повреждения клеток
Реактивность и резистентность организма
острое и хроническое воспаление (рис. 6–24).
Эмиграция лейкоцитов в очаг воспаления. Роль медиаторов воспаления,
Стадии фагоцитоза, их механизмы и расстройства
Понятие о патогенности и вирулентности бактерий. Токсины.
Основные механизмы регуляции кислотно» основного состояния в полости рта.
Методы оценки кислотно-основного состояния в полости рта.
Водородный показатель и пищевые продукты.
Этиология панкреатической и внепанкреатической инсулиновой недостаточности
Классификация[править | править код]
Генетические дефекты функции бета-клеток[править | править код]
Мутации митохондриального гена[править | править код]
Генетически обусловленные синдромы[править | править код]
Этиология[править | править код]
Симптомы[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Патогенез и патогистология[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Классификация[править | править код]
Этиология[править | править код]
Биохимический механизм[править | править код]
Патогенез и патогистология[править | править код]
Диагностика[править | править код]
Клиническая картина[править | править код]
Осложнения[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Прогноз[править | править код]
Изучение проблемы[править | править код]
Гиперосмолярная неацидотическая
Гипергликемии и гипогликемии: виды, механизмы развития, значение для организма.
Нарушения жирового обмена. Дислипидемии. Ожирение. См вопрос про ожирение 44
Причины нарушения белкового состава плазмы крови. Нарушения конечных этапов белкового обмена.
Голодание, его виды, периоды развития.
Описание[править | править код]
Причины возникновения[править | править код]
Классификация ожирения[править | править код]
Распространённость[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение ожирения[править | править код]
Осложнения ожирения[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Эритроцитозы и эритремии. Этиология, виды, механизмы развития.
Классификация[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина и стадии развития болезни[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Основные сведения[править | править код]
Проявления[править | править код]
Этиология[править | править код]
Осложнения[править | править код]
Историческая справка[править | править код]
Сосудисто-тромбоцитарный гемостаз, его нарушения
Иммунная тромбоцитопения потребления – иммунная тромбоцитопеническая пурпура (итп)
Коагуляционный гемостаз, его нарушения
Патология свертывающей системы крови (коагулопатии)
Доброкачественные опухоли[править | править код]
Злокачественные опухоли[править | править код]
Типы роста опухолей[править | править код]
Метастазирование опухолей[править | править код]
Влияние опухоли на организм[править | править код]
Этиология опухолей[править | править код]
Классификация опухолей[править | править код]
Этиология злокачественных опухолей[править | править код]
Патогенез злокачественных опухолей[править | править код]
Морфогенез злокачественных опухолей[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Диагноз[править | править код]
Острая дыхательная недостаточность[править | править код]
Хроническая дыхательная недостаточность[править | править код]
Лечение[править | править код]
Прогноз[править | править код]
Этиопатогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение и прогноз[править | править код]
Прогноз[править | править код]
История и определение[править | править код]
Эпидемиология[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
1. Усиление перистальтики кишечника.
Классификация желтух[править | править код]
Клиника желтух[править | править код]
Желтуха паренхиматозная[править | править код]
Желтуха гемолитическая[править | править код]
Желтуха механическая[править | править код]
Лабораторные тесты[править | править код]
Физиологическая желтуха[править | править код]
Желтуха как нозология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ОСНОВНЫЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ТОПИЧЕСКАЯ ДИФФЕРЕНЦИРОВКА ПРИЧИН ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ И ИХ ПРИЗНАКИ
ТРАВМЫ КАК ПРИЧИНА ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ДРУГИЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Общие сведения[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Эпидемиология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Характеристика отдельных нарушений сердечного ритма[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Атриовентрикулярный (узловой) ритм
Идиовентрикулярный (желудочковый) ритм
Патогенез и патогистология[править | править код]
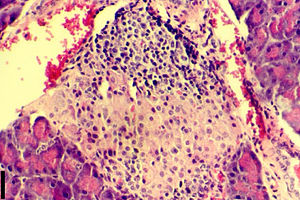
Панкреатический островок, поражённый аутоиммунным инсулитом — группы бета-клеток замещены соединительной тканью.
Дефицит инсулина в организме развивается вследствие недостаточной его секреции β-клетками островков Лангерганса поджелудочной железы.
Вследствие инсулиновой недостаточности, инсулинозависимые ткани (печёночная, жировая и мышечная) теряют способность усваивать глюкозу крови, вследствие чего повышается уровень глюкозы в крови (гипергликемия) — кардинальный диагностический признак сахарного диабета. Из-за инсулиновой недостаточности в жировой ткани стимулируется распад жиров, что приводит к повышению их уровня в крови, а в мышечной ткани — стимулируется распад белков, что приводит к повышенному поступлению аминокислот в кровь. Субстраты катаболизма жиров и белков трансформируются печенью в кетоновые тела, которые используются инсулиннезависимыми тканями (главным образом мозгом) для поддержания энергетического баланса на фоне инсулиновой недостаточности.
Глюкозурия является адаптационным механизмом выведения повышенного содержания глюкозы из крови, когда уровень глюкозы превышает пороговое для почек значение (около 10 ммоль/л). Глюкоза является осмоактивным веществом и повышение её концентрации в моче стимулирует повышенное выведение и воды (полиурия), что в конечном счёте может привести к дегидратации организма, если потеря воды не компенсируется адекватным повышенным потреблением жидкости (полидипсия). Вместе с повышенной потерей воды с мочой теряются и минеральные соли — развивается дефицит катионов натрия, калия, кальция и магния, анионов хлора, фосфата и гидрокарбоната[17].
Выделяют 6 стадий развития сахарного диабета первого типа (инсулинозависимого):
-
Генетическая предрасположенность к диабету, ассоциированная с системой HLA. -
Гипотетический пусковой момент. Повреждение β-клеток различными диабетогенными факторами и триггирование иммунных процессов. У больных уже определяются антитела к островковым клеткам в небольшом титре, но секреция инсулина ещё не страдает. -
Активный аутоиммунный инсулит. Титр антител высок, уменьшается количество β-клеток, снижается секреция инсулина. -
Снижение стимулированной глюкозой секреции инсулина. В стрессовых ситуациях у больного можно выявить преходящее нарушение толерантности к глюкозе (НТГ) и нарушение содержания глюкозы плазмы натощак (НГПН). -
Клиническая манифестация диабета, в том числе с возможным эпизодом «медового месяца» (периода ремиссии в развитии диабета, который характеризуется повышением количества инсулина вырабатываемого бета-клетками). Секреция инсулина резко снижена, так как погибло более 90 % β-клеток. -
Полная деструкция β-клеток, полное прекращение секреции инсулина.
Клиническая картина[править | править код]
См. также: Сахарный диабет
Дополнительные сведения: Гипергликемия
Дополнительные сведения: Глюкозурия
Дополнительные сведения: Кетоновые тела
Клинические проявления заболевания обусловлены не только типом сахарного диабета, но и длительностью его течения, степенью компенсации углеводного обмена, наличием сосудистых осложнений и других нарушений. Условно клинические симптомы делят на две группы:
-
симптомы, указывающие на декомпенсацию заболевания; -
симптомы, связанные с наличием и степенью выраженности диабетических ангиопатий, нейропатий и других осложняющих или сопутствующих патологий:
-
гипергликемия обусловливает появление глюкозурии. Признаки повышенного уровня сахара в крови (гипергликемии): полиурия, полидипсия, похудение при повышенном аппетите, сухость во рту, слабость; -
микроангиопатии (диабетическая ретинопатия, нейропатия, нефропатия); -
макроангиопатии (атеросклероз коронарных артерий, аорты, сосудов ГМ, нижних конечностей), синдром диабетической стопы; -
сопутствующая патология: фурункулёз, кольпит, вагинит, инфекция мочеполовых путей и др.
Диагностика[править | править код]
В клинической практике достаточными критериями диагностики диабета являются наличие типичных симптомов гипергликемии (полиурия и полидипсия) и лабораторно подтверждённая гипергликемия — содержание глюкозы в плазме капиллярной крови ≥ 7,0 ммоль/л (126 мг/дл) натощак и/или ≥ 11,1 ммоль/л (200 мг/дл) через два часа после теста толерантности к глюкозе[18]. Кроме того, для диагностики диабета можно использовать значение уровня гликированного гемоглобина HbA1c; критерием диабета является уровень HbA1c ≥ 6,5 % (48 моль/моль).
При установлении диагноза врач действует по следующему алгоритму:
-
исключают заболевания, которые проявляются сходными симптомами (жажда, полиурия, потеря веса): несахарный диабет, психогенная полидипсия, гиперпаратиреоз, хроническая почечная недостаточность и др. Этот этап заканчивается лабораторной констатацией синдрома гипергликемии; -
уточняется нозологическая форма диабета. В первую очередь, исключают заболевания, которые входят в группу «Другие специфические типы диабета». Затем решается вопрос — диабетом 1-го или 2-го типа страдает больной. Проводится определение уровня С-пептида натощак и после нагрузки. Такими же методами оценивается уровень концентрации в крови GAD-антител.
Лечение[править | править код]
Лечение сахарного диабета 1-го типа включает в себя:
-
инсулинотерапию; -
соблюдение специальной диеты; -
физические упражнения. -
Моноклональные антитела: теплизумаб[en].
38. Инсулиннезависимый сахарный диабет (II типа). Этиология, основные симптомы,
патогенез развития. Значение для состояния полости рта.
Сахарный диабет 2-го типа (также — инсулинорезистентный сахарный диабет, прежние названия — инсулиннезависимый диабет и диабет взрослых) — хроническое заболевание, при котором организм не может эффективно использовать инсулин, в достаточном количестве вырабатываемый клетками поджелудочной железы.
Наиболее частый симптом сахарного диабета — гипергликемия[2]. Сахарный диабет 2-го типа возникает у людей с предрасположенностью к нему при сочетании нескольких условий, наиболее частым фактором риска является ожирение или повышенный индекс массы тела, а также артериальная гипертония и дислипидемия[3].
Диагностика сахарного диабета второго типа затруднена тем, что его симптомы часто слабо выражены, и заболевание диагностируется уже при возникновении осложнений через несколько лет после его возникновения[2].

Содержание
-
1История -
2Классификация -
3Этиология -
4Биохимический механизм -
5Патогенез и патогистология -
6Диагностика -
7Клиническая картина-
7.1Симптомы
-
-
8Осложнения -
9Лечение-
9.1Неэффективность БАД
-
-
10См. также -
11Примечания -
12Литература -
13Ссылки
История[править | править код]
В 1999 году Всемирная организация здравоохранения охарактеризовала сахарный диабет 2-го типа как метаболическое заболевание, развивающееся вследствие нарушения секреции инсулина или сниженной чувствительности тканей к действию инсулина (инсулинорезистентности)[4].
В 2009 году американский профессор Ральф ДеФронзо (англ. RalphA. DeFronzo) предложил модель с восемью ключевыми патогенетическими звеньями, приводящими к гипергликемии («угрожающий октет», англ.
OminousOctet)[5]. В его модели, помимо инсулинорезистентности клеток печени, тканей-мишеней и дисфункции β-клеток, важную роль в патогенезе диабета 2-го типа играют нарушения инкретинового эффекта, гиперпродукция глюкагона α-клетками поджелудочной железы, активация липолиза адипоцитами, усиление реабсорбции глюкозы почками, а также дисфункция нейротрансмиттерной передачи на уровне центральной нервной системы[5]. Данная схема, впервые наглядно продемонстрировавшая гетерогенность развития заболевания, до недавнего времени наиболее чётко отражала современные взгляды на патофизиологию диабета 2-го типа. В 2016 году командой учёных во главе со Стенли Шварцем (StanleyS. Schwartz) была предложена иная модель, дополненная ещё тремя звеньями развития гипергликемии: системное воспаление, патологическое изменение микрофлоры кишечника и нарушение выработки амилина. Таким образом, на сегодняшний день известно уже об 11 взаимосвязанных механизмах, провоцирующих прогрессирование диабета[6].
Классификация[править | править код]
По степени тяжести
-
Лёгкая форма (характеризуется возможностью компенсации заболевания только диетой или диетой в сочетании с приёмом одной таблетки сахароснижающего препарата. Вероятность развития ангиопатий невелика). -
Средней степени тяжести (компенсация метаболических расстройств на фоне приёма 2—3 таблеток сахароснижающих препаратов. Возможно сочетание с функциональной стадией сосудистых осложнений). -
Тяжёлое течение (компенсация достигается комбинированным приёмом таблетированных сахароснижающих препаратов и инсулина либо только инсулинотерапией. На этой стадии отмечаются тяжёлые проявления сосудистых осложнений — органическая стадия развития ретинопатии, нефропатии, ангиопатии нижних конечностей; может диагностироваться энцефалопатия, тяжёлые проявления нейропатии)[7].
По степени компенсации углеводного обмена
-
Фаза компенсации -
Фаза субкомпенсации -
Фаза декомпенсации
По наличию осложнений
-
Диабетическая микро- и макроангиопатия -
Диабетическая полинейропатия -
Диабетическая артропатия -
Диабетическая офтальмопатия, ретинопатия -
Диабетическая нефропатия -
Диабетическая энцефалопатия[8]