ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 1024
Скачиваний: 1
СОДЕРЖАНИЕ
Этиология наследственных заболеваний.
Общие закономерности патогенеза генных наследственных болезней.
Общие закономерности патогенеза хромосомных наследственных болезней.
6.5. Наследственное предрасположение к болезням.
Основные методы диагностики наследственных заболеваний человека, принципы терапии и профилактики.
Основные формы повреждения клеток
Реактивность и резистентность организма
острое и хроническое воспаление (рис. 6–24).
Эмиграция лейкоцитов в очаг воспаления. Роль медиаторов воспаления,
Стадии фагоцитоза, их механизмы и расстройства
Понятие о патогенности и вирулентности бактерий. Токсины.
Основные механизмы регуляции кислотно» основного состояния в полости рта.
Методы оценки кислотно-основного состояния в полости рта.
Водородный показатель и пищевые продукты.
Этиология панкреатической и внепанкреатической инсулиновой недостаточности
Классификация[править | править код]
Генетические дефекты функции бета-клеток[править | править код]
Мутации митохондриального гена[править | править код]
Генетически обусловленные синдромы[править | править код]
Этиология[править | править код]
Симптомы[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Патогенез и патогистология[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Классификация[править | править код]
Этиология[править | править код]
Биохимический механизм[править | править код]
Патогенез и патогистология[править | править код]
Диагностика[править | править код]
Клиническая картина[править | править код]
Осложнения[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Прогноз[править | править код]
Изучение проблемы[править | править код]
Гиперосмолярная неацидотическая
Гипергликемии и гипогликемии: виды, механизмы развития, значение для организма.
Нарушения жирового обмена. Дислипидемии. Ожирение. См вопрос про ожирение 44
Причины нарушения белкового состава плазмы крови. Нарушения конечных этапов белкового обмена.
Голодание, его виды, периоды развития.
Описание[править | править код]
Причины возникновения[править | править код]
Классификация ожирения[править | править код]
Распространённость[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение ожирения[править | править код]
Осложнения ожирения[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Эритроцитозы и эритремии. Этиология, виды, механизмы развития.
Классификация[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина и стадии развития болезни[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Основные сведения[править | править код]
Проявления[править | править код]
Этиология[править | править код]
Осложнения[править | править код]
Историческая справка[править | править код]
Сосудисто-тромбоцитарный гемостаз, его нарушения
Иммунная тромбоцитопения потребления – иммунная тромбоцитопеническая пурпура (итп)
Коагуляционный гемостаз, его нарушения
Патология свертывающей системы крови (коагулопатии)
Доброкачественные опухоли[править | править код]
Злокачественные опухоли[править | править код]
Типы роста опухолей[править | править код]
Метастазирование опухолей[править | править код]
Влияние опухоли на организм[править | править код]
Этиология опухолей[править | править код]
Классификация опухолей[править | править код]
Этиология злокачественных опухолей[править | править код]
Патогенез злокачественных опухолей[править | править код]
Морфогенез злокачественных опухолей[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Диагноз[править | править код]
Острая дыхательная недостаточность[править | править код]
Хроническая дыхательная недостаточность[править | править код]
Лечение[править | править код]
Прогноз[править | править код]
Этиопатогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение и прогноз[править | править код]
Прогноз[править | править код]
История и определение[править | править код]
Эпидемиология[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
1. Усиление перистальтики кишечника.
Классификация желтух[править | править код]
Клиника желтух[править | править код]
Желтуха паренхиматозная[править | править код]
Желтуха гемолитическая[править | править код]
Желтуха механическая[править | править код]
Лабораторные тесты[править | править код]
Физиологическая желтуха[править | править код]
Желтуха как нозология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ОСНОВНЫЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ТОПИЧЕСКАЯ ДИФФЕРЕНЦИРОВКА ПРИЧИН ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ И ИХ ПРИЗНАКИ
ТРАВМЫ КАК ПРИЧИНА ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ДРУГИЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Общие сведения[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Эпидемиология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Характеристика отдельных нарушений сердечного ритма[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Атриовентрикулярный (узловой) ритм
Идиовентрикулярный (желудочковый) ритм
Патогенез. Принципы диагностики.
Гиперфункция коры надпочечников бывает первичной и вторичной. Первичный гипекортицизм возникает в результате развития опухолей, а его клинические проявления зависят от того из клеток какой зоны коры надпочечников (клубочковой, пучковой или сетчатой) происходит опухолевый рост.
Гиперфункция клубочковой зоны коры надпочечников бывает первичной и вторичной. Первичный гиперальдостеронизм (синдром Конна) развивается в результате опухоли или двусторонней гиперплазии клеток клубочковой зоны надпочечников и сопровождается избыточной секрецией альдостерона. Основные проявления гиперальдостеронизма связаны с нарушениями почечных функций (олигурия, сменяющаяся стойкой полиурий, задержка в организме натрия и потеря ионов калия и др.). Нарушения водно-электролитного обмена (гипергидратация, изменение электролитного состава в клетках и др.) приводят к повышению тонуса резистивных сосудов и артериальной гипертензии, гипертрофии миокарда и сердечной аритмии. Расстройства функций нервно-мышечного комплекса вызывают мышечную слабость, парестезии, а также инициируют судорожные приступы, которые усиливаются при мышечных и психоэмоциональных нагрузках.
Вторичный гиперальдостеронизм возникает как следствие активации ренин-ангиотензиновой системы в ответ на уменьшение объема циркулирующей крови и АД, вызванные заболеваниями почек (нефротический синдром и др.), печени (хронический гепатит, цирроз), а также хроническими обструктивными заболеваниями легких. При этих и других видах патологии происходит стимуляция ренина и избыточное образование ангиотензина.
Гиперфункция пучковой зоны коры надпочечников(синдром Иценко-Кушинга) возникаетврезультате развития из клеток пучковой зоны опухоли (кортикостеромы), вырабатывающей глюкокортикоиды. Опухоль чаще бывает односторонней, реже двусторонней. Доброкачественные аденомы встречают в 4–5 раз чаще у женщин, а злокачественные опухоли с одинаковой частотой у лиц обоего пола. Клинические признаки болезни и синдрома Иценко–Кушинга схожие. Однако при болезни, в отличие от синдрома, выявляют больше неврологических, половых и других расстройств.
Гиперфункция сетчатой зоны коры надпочечников проявляется повышенным образованием мужских половых гормонов. Патология может иметь центральное и периферическое происхождение, то есть быть первичной и вторичной. Первичная гиперплазия возникает в результате врождённой вирилизирующей гиперплазии сетчатой зоны коры надпочечников или гормонально-активных опухолей (андростеромы или кортикоэстромы). Вторичная гиперплазия клеток сетчатой зоны связана с чрезмерным синтезом гонадолиберинов гипоталамусом и /или гонадотропинов гипофизом.
Адреногенитальный синдром (врожденная дисфункция коры надпочечников) - это группа генетически обусловленных аутосомно-рецессивных заболеваний, связанных с дефицитом ферментов (21-гидроксилаза и 11-гидроксилазы), которые участвуют в синтезе стероидных гормонов в коре надпочечников.
При тяжелой недостаточности 21-гидроксилазы (до 90% всех заболеваний) синтез кортизола и альдостерона приостанавливается на уровне образования общих для этих гормонов и андрогенов субстратов (прогестерон, 17-гидроксипрогестерон). Концентрация кортикостероидов в крови снижается. Стимуляция процессов стероидогенеза в надпочечниках повышением секреции АКТГ в гипофизе приводит к усилению продукции андрогенов, но не кортизола. Избыток андрогенов, по принципу отрицательной обратной связи, тормозит образование гонадолиберинов в гипоталамусе, гонадотропинов – в гипофизе, половых гормонов – в половых железах.
Проявления адреногенитального синдрома определяется полом ребенка, а также выраженностью нарушений синтеза гормонов (кортизол и альдостерон). Классическая недостаточность 21-гидроксилазы вызывает дефицит синтеза кортизола и альдостерона (сольтеряющая форма). Наружные половые органы новорожденных девочек (генотип ХХ) имеют внешний вид характерный для мужского пола (генотип XY). Внутренние половые органы сформированы по женскому типу.
У мальчиков гениталии развиты правильно. В раннем постнатальном периоде у этих детей происходят тяжелые нарушения водно-электролитного обмена, развивается дегидратация, уменьшается концентрация натрия (дефицит альдостерона) и увеличивается содержание калия в плазме, возникают ацидоз и гипогликемия. Развивается артериальная гипотензия. Без лечения эта форма эндокринопатии заканчивается летально.
При отсутствии глюкокортикоидной и минералокортикоидной недостаточности (вирильная форма) больные дети до школьного возраста растут быстрее, чем их сверстники, но к 12-14 годам эпифизарный рост трубчатых костей прекращается. Пациентов мужского пола отличает низкорослость и сильно развитая мускулатура, гиперсексуальность, а также увеличенные размеры наружных половых органов (макрогенитосомия) и угнетение сперматогенеза в яичках. У женщин нарушается или не возникает менструальный цикл, происходит гипертрофия клитора (псевдогермофрадитизм), оволосение по мужскому типу (гирсутизм) и атрофия внутренних половых органов (яичников, матки).
При подавлении активности фермента 11– гидроксилазы в крови увеличивается концентрация предшественника минералокортикоидов 11-дезоксикортикостерона. При этой форме адреногенитального синдрома (гипертензивной) помимо вирилизации наблюдается стойкое повышение системного артериального давления.
Приобретенная гиперплазия сетчатой зоны коры надпочечников проявляется в виде редко встречающихся вирилизирующих опухолей (андростером и кортикоэстром). Андростеромы развиваются у лиц обоего пола, но чаще у женщин до 35 лет. Заболевание проявляется андрогенизацией телосложения и преждевременным физическим и половым развитием. Кортикоэстромы встречаются только у мужчин. Они вызывают феминизацию телосложения, развитие грудных желёз и гипотрофию яичек.
79. Аритмии сердца. Определение понятия. Классификация. Общие механизмы развития
аритмий. Экстрасистолия. гемодинамические последствия.
Аритмия сердца
[править | править код]
Материал из Википедии — свободной энциклопедии
Перейти к навигацииПерейти к поиску
У этого термина существуют и другие значения, см. Аритмия (значения).
| Аритмия | |
 | |
| МКБ-10 | I47 — I49 |
| МКБ-9 | 427 |
| МКБ-9-КМ | 427.9[1] |
| OMIM | 115000 |
| DiseasesDB | 15206 |
| MedlinePlus | 001101 |
| MeSH | D001145 |
| | |

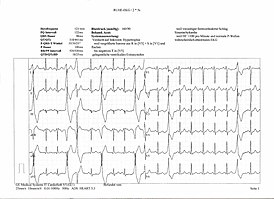
Схематичное отображение распространения возбуждения по сердцу в норме при синусовом ритме
Серде́чная аритми́я (др.-греч. ἀρρυθμία — «несогласованность, нескладность», от др.-греч. ἄρρυθμος — ἀ — «не» и ῥυθμός — «ритм»[2]) — патологическое состояние, приводящее к нарушению частоты, ритмичности и последовательности возбуждения и сокращения сердечной мышцы — миокарда. Аритмия — любой ритм сердца, отличающийся от нормального синусового ритма (ВОЗ, 1978). При таком патологическом состоянии может существенно нарушаться нормальная сократительная активность сердца, что, в свою очередь, может привести к целому ряду серьёзных осложнений
[B: 1][B: 2][B: 3].
Ритмичная работа сердца обеспечивается способностью специализированных клеток сердца вырабатывать потенциалы действия при отсутствии внешних раздражителей; такая способность возбудимых тканей в физиологии называется «автоматизмом»[B: 4][B: 3].
Правильным, или регулярным, синусовым ритмом (англ.)рус. принято называть ритм сердца, который в пределах наблюдения задаётся только активностью синусового узла. Правильный ритм синусового узла принято называть «нормальным синусовым ритмом», если он попадает в диапазон 60—90 ударов в минуту[B: 5][B: 6]. Небольшие колебания периода сердечных сокращений, менее 0,1 секунды, считаются нормальной (физиологической) синусовой аритмией, связанной с естественной вариабельностью ритма сердца; их не считают патологическим нарушением ритма сердца[3].
У хорошо тренированных спортсменов в состоянии покоя ЧСС обычно составляет всего лишь 50 ударов в минуту[4], а во время сна у атлетов может быть в норме быть менее 45 ударов в минуту[5].
Иные отклонения от нормального регулярного синусового ритма считаются нарушением ритма сердца, то есть аритмиями[3]. Термин «аритмия» объединяет различные по механизму, клиническим проявлениям и прогностическому значению нарушения образования и проведения электрического импульса. В диагностике аритмий важное место занимает анализ электрокардиограммы (ЭКГ). Развитием современных методов диагностики и лечения аритмий занимается аритмология.
