ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 1072
Скачиваний: 1
СОДЕРЖАНИЕ
Этиология наследственных заболеваний.
Общие закономерности патогенеза генных наследственных болезней.
Общие закономерности патогенеза хромосомных наследственных болезней.
6.5. Наследственное предрасположение к болезням.
Основные методы диагностики наследственных заболеваний человека, принципы терапии и профилактики.
Основные формы повреждения клеток
Реактивность и резистентность организма
острое и хроническое воспаление (рис. 6–24).
Эмиграция лейкоцитов в очаг воспаления. Роль медиаторов воспаления,
Стадии фагоцитоза, их механизмы и расстройства
Понятие о патогенности и вирулентности бактерий. Токсины.
Основные механизмы регуляции кислотно» основного состояния в полости рта.
Методы оценки кислотно-основного состояния в полости рта.
Водородный показатель и пищевые продукты.
Этиология панкреатической и внепанкреатической инсулиновой недостаточности
Классификация[править | править код]
Генетические дефекты функции бета-клеток[править | править код]
Мутации митохондриального гена[править | править код]
Генетически обусловленные синдромы[править | править код]
Этиология[править | править код]
Симптомы[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Патогенез и патогистология[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Классификация[править | править код]
Этиология[править | править код]
Биохимический механизм[править | править код]
Патогенез и патогистология[править | править код]
Диагностика[править | править код]
Клиническая картина[править | править код]
Осложнения[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Прогноз[править | править код]
Изучение проблемы[править | править код]
Гиперосмолярная неацидотическая
Гипергликемии и гипогликемии: виды, механизмы развития, значение для организма.
Нарушения жирового обмена. Дислипидемии. Ожирение. См вопрос про ожирение 44
Причины нарушения белкового состава плазмы крови. Нарушения конечных этапов белкового обмена.
Голодание, его виды, периоды развития.
Описание[править | править код]
Причины возникновения[править | править код]
Классификация ожирения[править | править код]
Распространённость[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение ожирения[править | править код]
Осложнения ожирения[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Эритроцитозы и эритремии. Этиология, виды, механизмы развития.
Классификация[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина и стадии развития болезни[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Основные сведения[править | править код]
Проявления[править | править код]
Этиология[править | править код]
Осложнения[править | править код]
Историческая справка[править | править код]
Сосудисто-тромбоцитарный гемостаз, его нарушения
Иммунная тромбоцитопения потребления – иммунная тромбоцитопеническая пурпура (итп)
Коагуляционный гемостаз, его нарушения
Патология свертывающей системы крови (коагулопатии)
Доброкачественные опухоли[править | править код]
Злокачественные опухоли[править | править код]
Типы роста опухолей[править | править код]
Метастазирование опухолей[править | править код]
Влияние опухоли на организм[править | править код]
Этиология опухолей[править | править код]
Классификация опухолей[править | править код]
Этиология злокачественных опухолей[править | править код]
Патогенез злокачественных опухолей[править | править код]
Морфогенез злокачественных опухолей[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Диагноз[править | править код]
Острая дыхательная недостаточность[править | править код]
Хроническая дыхательная недостаточность[править | править код]
Лечение[править | править код]
Прогноз[править | править код]
Этиопатогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение и прогноз[править | править код]
Прогноз[править | править код]
История и определение[править | править код]
Эпидемиология[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
1. Усиление перистальтики кишечника.
Классификация желтух[править | править код]
Клиника желтух[править | править код]
Желтуха паренхиматозная[править | править код]
Желтуха гемолитическая[править | править код]
Желтуха механическая[править | править код]
Лабораторные тесты[править | править код]
Физиологическая желтуха[править | править код]
Желтуха как нозология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ОСНОВНЫЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ТОПИЧЕСКАЯ ДИФФЕРЕНЦИРОВКА ПРИЧИН ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ И ИХ ПРИЗНАКИ
ТРАВМЫ КАК ПРИЧИНА ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ДРУГИЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Общие сведения[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Эпидемиология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Характеристика отдельных нарушений сердечного ритма[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Атриовентрикулярный (узловой) ритм
Идиовентрикулярный (желудочковый) ритм
Коагуляционный гемостаз, его нарушения
Коагуляционный гемостаз (вторичный) реализуется с участием свертывающей, противосвертывающей и фибринолитической систем крови.
Свертывающая система крови представляет собой ряд взаимосвязанных реакций, протекающих при участии протеолитических ферментов, плазменных белков (факторов свертывания) и обеспечивающих образование постоянного тромба.
Процесс свертывания крови протекает в четыре последовательные фазы:
1. Образование протромбокиназы (комплекса фХа, фV, Са2+, фосфолипида тромбоцитов). Может проходить по «внешнему» пути – с участием тканевого тромбопластина и «внутреннему» – без его участия. Однако, эффективный гемостаз возможен только при нормальном функционировании обоих механизмов.
2 Образование из протромбина тромбина под влиянием протромбиназного комплекса.
3. Образование фибрина из фибриногена под влиянием тромбина.
4. Ретракция кровяного сгустка.
Патология свертывающей системы крови (коагулопатии)
Коагулопатии бывают наследственными и приобретенными.
Наследственные коагулопатии – это заболевания, обусловленные дефицитом факторов VIII и IX, являются наиболее распространенными наследственными коагулопатиями (более 95% случаев). Дефицит факторов VII, X, V, XI составляет до 1,5%; дефицит других факторов (XII, II, I, XIII) встречаются крайне редко (в единичных случаях).
Гемофилия А (дефицит фактора VIII)
Заболеваниенаследуется рецессивно, сцеплённо с Х-хромосомой. Болеют лица мужского пола (10 случаев на 100 тыс. мужчин).
Дефицит ФVIII приводит к резкому увеличению времени образования протромбиназного комплекса, что сопровождается длительным, практически не прекращающимся кровотечением при незначительной травматизации сосудов (прикусывание языка, ушибы и т.д.). Для гемофилии А характерен гематомный тип кровоточивости.
Клиническая картина заболевания зависит от степени его тяжести, которая определяется мерой сохранения активности фактора VIII. При легкой форме заболевания (более 5% активности) кровотечения возможны лишь при значительных травмах или оперативных вмешательствах. Болезнь протекает субклинически и часто не диагностируется. При тяжелой или очень тяжелой форме (2% и менее 1%, соответственно) развиваются рецидивирующие кровоизлияния в крупные суставы (гемартрозы), приводящие к анкилозированию; крупные меж- и внутримышечные, забрюшинные гематомы с
последующей деструкцией мягких тканей, тяжелые и частые спонтанные кровотечения, упорные рецидивирующие желудочно-кишечные и почечные кровотечения.
При лабораторной диагностике выявляются:
-
значительное увеличение АПТВ; ПВ и ТВ – в норме; -
нормальные показатели сосудисто-тромбоцитарного гемостаза (ВК, количество тромбоцитов в крови и др.); -
частичное или полное отсутствие активности ФVIII в плазме крови.
Гемофилия В (болезнь Кристмаса, дефицит ФIX)
Заболевание наследуется рецессивно, сцеплённо с Х-хромосомой. Данный дефект приводит к значительному замедлению формирования протробиназного комплекса, что обусловливает развитие кровоточивости гематомного типа.
Клиническая картина гемофилии В также, как и гемофилии А, характеризуется кровотечениями (гемартрозы, гематомы), но частота их в 5 раз ниже, чем при дефиците ФVIII.
Лабораторнаядиагностика свидетельствует, что:
-
АПТВ увеличено, ПВ и ТВ в норме; -
показатели сосудисто-тромбоцитарного гемостаза в норме; -
активность ФIХ частично снижена или отсутствует.
Гемофилия С (дефицит ХI фактора)наследуется аутосомно-рецессивно. Причем у гетерозигот кровотечения бывают незначительны; у гомозигот с дефицитом ФХI осложнений, связанных с кровоточивостью, отмечается не много. Но при травме или хирургическом вмешательстве не исключено возникновение сильного кровотечения с формированием гемартроза и гематомы.
При лабораторной диагностике выявляются следующие признаки:
-
увеличение АПТВ, ПВ и ТВ в норме; -
нормальные показатели сосудисто-тромбоцитарного гемостаза; -
уровень ФХI в плазме снижен или равен нулю.
Парагемофилия (дефицит ФV) наследуется аутосомно-доминантно или аутосомно-рецессивно. Для заболевания характерен геморрагический синдром, выраженность которого зависит от степени дефицита в плазме ФV. Наиболее тяжелая кровоточивость наблюдается у больных, у которых уровень ФV менее 2%. При средней тяжести он составляет 2 – 6%, при легкой – 6 – 16%. При данном заболевании отмечаются петехии, экхимозы, кровоподтёки, носовые, десневые, желудочно-кишечные кровотечения, меноррагии. У больных при выраженных формах заболевания часты длительные кровотечения после удаления зубов, при травмах, порезах.
При лабораторной диагностике выявляются:
-
увеличение АПТВ и ПВ; -
нормальные показатели сосудисто-тромбоцитарного гемостаза; -
снижение или полное отсутствие в плазме уровня ФV.
59. Опухоль. Определение понятия. Виды. Особенности опухолевого роста. Современные
концепции этиологии и патогенеза опухолевого роста. Опухолевая прогрессия. Механизмы
антибластомной резистентности организма. Важнейшие этиологические факторы в
развитии опухолей головы и шеи. О́пухоль (др.-греч. -ομα, лат. tumor), также новообразование, неоплазия, неоплазма — патологический процесс, представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки.
Подразделяются в зависимости от потенциалов к прогрессии и клинико-морфологических особенностей на две основные группы: доброкачественные и злокачественные.
Имеются пять классических особенностей опухолевой ткани: атипизм (тканевый и клеточный), органоидность строения, прогрессия, относительная автономность и неограниченный рост.

Содержание
-
1Доброкачественные опухоли -
2Злокачественные опухоли -
3Типы роста опухолей -
4Метастазирование опухолей -
5Влияние опухоли на организм -
6Этиология опухолей -
7Классификация опухолей-
7.1Классификация по системе TNM-
7.1.1T — tumor -
7.1.2N — nodulus -
7.1.3M — metastasis -
7.1.4P, G
-
-
-
8Этиология злокачественных опухолей -
9Патогенез злокачественных опухолей -
10Морфогенез злокачественных опухолей -
11См. также -
12Литература -
13Примечания
Доброкачественные опухоли[править | править код]
Основная статья: Доброкачественная опухоль
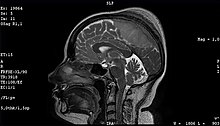
Доброкачественная опухоль — менингиома средней трети сагиттального синуса и фалькса с большим гиперостозом
Доброкачественные (зрелые, гомологичные) опухоли состоят из клеток, дифференцированных в такой мере, что можно определить, из какой ткани они растут. Для этих опухолей характерен медленный экспансивный рост, отсутствие метастазов, отсутствие общего влияния на организм. Некоторые доброкачественные опухоли могут малигнизироваться (превращаться в злокачественные).
Наиболее распространенные доброкачественные опухоли: миома матки[1], папиллома, аденома[2], аденома гипофиза[3] и т. д.
Злокачественные опухоли[править | править код]
Основная статья: Злокачественные опухоли
Злокачественные (незрелые, гетерологичные) опухоли состоят из умеренно- и малодифференцированных клеток. Они могут утратить сходство с тканью, из которой они исходят. Для злокачественных опухолей характерен быстрый, чаще инфильтрирующий, рост, метастазирование и рецидивирование, наличие общего влияния на организм. Для злокачественных опухолей характерен как клеточный (утолщение и атипизм базальной мембраны, изменение соотношения объёмов цитоплазмы и ядра, изменение ядерной оболочки, увеличение объёма, а иногда и числа ядрышек,
увеличение числа фигур митоза, атипизм митоза и др.), так и тканевой атипизм (нарушение пространственных и количественных соотношений между компонентами ткани, например, стромой и паренхимой, сосудами и стромой и т. д.).
Типы роста опухолей[править | править код]
В зависимости от характера взаимодействия растущей опухоли с элементами окружающей ткани:
-
экспансивный рост — опухоль развивается «сама из себя», раздвигая окружающие её ткани, после чего ткани на границе с опухолью атрофируются и происходит коллапс стромы — формируется псевдокапсула; -
инфильтрирующий (инвазивный, деструирующий) рост — клетки опухоли врастают в окружающие ткани, разрушая их; -
аппозиционный рост опухоли происходит за счет неопластической трансформации клеток окружающих тканей в опухолевые.
В зависимости от отношения к просвету полого органа:
-
экзофитный рост — экспансивный рост опухоли в просвет полого органа, опухоль закрывает часть просвета органа, соединяясь с его стенкой ножкой; -
эндофитный рост — инфильтрирующий рост опухоли вглубь стенки органа.
В зависимости от числа очагов возникновения опухоли:
-
уницентрический рост — опухоль развивается из одного очага; -
мультицентрический рост — развитие опухоли происходит из двух и более очагов.
Метастазирование опухолей[править | править код]
Основная статья: Метастазирование
Метастазирование (др.-греч. μετάστασις — перемещение) — процесс распространения опухолевых клеток из первичного очага в другие органы с образованием вторичных (дочерних) опухолевых очагов (метастазов). Пути метастазирования:
-
гематогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по кровеносному руслу; -
лимфогенный — путь метастазирования при помощи опухолевых эмболов, распространяющихся по лимфатическим сосудам; -
имплантационный (контактный) — путь метастазирования опухолевых клеток по серозным оболочкам, прилежащим к опухолевому очагу; -
интраканикулярный — путь метастазирования по естественным физиологическим пространствам (синовиальные влагалища и т. д.); -
периневральный (частный случай интраканикулярного метастазирования) — по ходу нервного пучка.