Файл: Организация работы детского хирургического кабинета. Оборудование, инструментарий, документация.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.10.2023
Просмотров: 2086
Скачиваний: 16
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Показания к общей анестезии в детской стоматологии
Классификация воспалительных заболеваний слюнных желез.
− острые (эпидемический и неэпидемический);
− хронические неспецифические (паренхиматозный, интерстициальный и сиалодохит);
− хронические специфические (актиномикоз, сифилис, туберкулез);
3. По тяжести: - легкая, средней тяжести, тяжелая;
Осложнения: при нанесении анестезирующего раствора в большом количестве на мягкое небо или корень языка может быть рвота, нарушение вкусовых ощущений, токсическое действие; при попадании раствора на слизистую оболочку верхних дыхательных путей может быть осиплость голоса.
Инъекционные методы обезболивания. Инъекционное обезболивание направлено на исключение болевой чувствительности соответствующего участка тела путем введения раствора анестетика: а) вблизи периферических нервных волокон и их окончаний (инфильтрационная анестезия); б) вблизи нервного ствола (проводниковая анестезия).
Для получения эффективного безопасного местного обезболивания нужно придерживаться следующих правил:
1) Тщательно собрать анамнез, включая аллергологический и фармакологический, произвести оценку общего состояния пациента.
2) Оценить характер, объем и продолжительность стоматологического вмешательства (лечение или удаление зуба, операция и др.). На основании оценки общего состояния пациента, его возраста и особенностей стоматологического вмешательства выбрать вид анестезии, анестетик, количество обезболивающего раствора.
3) Иметь четкое представление об анатомо-топографических особенностях участка, куда будет вводиться анестетик.
4) Проводить инъекции только в том кабинете, где будет проводиться стоматологическое вмешательство. Проведение обезболивания в другом кабинете недопустимо.
5) Полость рта перед анестезией дезинфицировать антисептиком (как минимум почистить зубы).
6) Перед проведением инъекции необходимо предварительно обезболить место вкола иглы путем проведения аппликационной анестезии; предупредить пациента, чтобы вкол иглы не был для него неожиданностью.
7) Оценить состояние пациента после анестезии: а) общее, б) местное. Объяснить ребенку, что вмешательство будет полностью безболезненным, предупредить, чтобы он не реагировал на тактильные ощущения.
8) Начинать стоматологические манипуляции только после того, как наступило полное обезболивание.
9) После проведения оперативного вмешательства оценить состояние пациента, объяснить пациенту и его родителям время окончания действия местного обезболивания и какие препараты необходимо принять на дому при появлении боли.
Инфильтрационная анестезия - это «пропитывание» обезболивающим раствором тканей при инъекции, при
этом анестетик блокирует нервные волокна, непосредственно иннервирующие этот участок.
Показания к инфильтрационному обезболиванию:
1. Удаление всех молочных зубов на верхней челюсти. 2. Вскрытие поддесневых и подслизистых абсцессов. 3. Удаление небольших доброкачественных опухолей и опухолеподобных образований слизистой (папиллома, фиброма, ретенционная киста и т.д.). 4. Хирургическая обработка ран. 5. Пластика уздечек губ и языка и др.
Проводниковое обезболивание предполагает введение анестетика по ходу нервных стволов и сплетений, при этом возникает блок проведения возбуждения по нервным волокнам, что сопровождается утратой чувствительности иннервируемой ими области.
Показания к проведению проводниковой анестезии:
1. Удаление временных и постоянных зубов на верхней и нижней челюстях.
2. Операции: цистотомия и цистэктомия.
3. Хирургическая обработка ран.
4. Шинирование при переломах челюстей.
5. Лечение зубов (при неэффективности других методов анестезии).
6. Удаление новообразований и др.
Инъекционный инструментарий для детей:
Одноразовые пластмассовые шприцы на 2мл с иглами длиной 10мм - 25 мм и диаметром 0,3мм.
Карпульные шприцы с иглами длиной 10-25мм, диаметром 0,3мм.
Одноразовые инсулиновые шприцы на 1 мл фирмы «Bayer», Германия.
Анестетики для инъекционного обезболивания: Детский стоматолог должен иметь как минимум два различных анестетика.
-
Растворы анестетиков без вазоконстрикторов: 1-2% растворы новокаина, 2% раствор лидокаина; препараты на основе 4% раствора артикаина -
II. Растворы анестетиков с вазоконстриктором
В детской стоматологической практике из всех видов проводниковой анестезии чаще всего пользуются мандибулярной, небной и резцовой анестезией.
Техника проведения мандибулярной, небной и резцовой анестезии.
Небная анестезия: вкол иглы производят на середине расстояния от шейки последнего зуба до нѐбного шва, отступая на 0,5 мм от линии А или в угол между небным и альвеолярным отростками верхней челюсти Зона обезболивания: слизистая оболочка и надкостница до середины клыка
Резцовая анестезия: вкол иглы производят за резцовым сосочком Зона обезболивания: слизистая оболочка и надкостница от середины клыка справа до середины клыка слева
Мандибулярная анестезия может проводиться тремя способами: а) вкол иглы проводится в латеральный скат крылочелюстной складки на уровне жевательной поверхности нижних последних моляров; б) если нет зубов - вкол иглы проводится в латеральный скат между средней и нижней третью крылочелюстной складки; в) пальпируется указательным пальцем ретромолярная ямка, вкол иглы проводится на середине ногтя в латеральный скат крылочелюстной складки
При проведении проводниковой и инфильтрационной анестезии могут возникнуть осложнения общего и местного характера.
Общие осложнения:
1. Токсический шок.
2. Обморок
3. Коллапс
4) Анафилактический шок
Местные осложнения местной анестезии:
-
Боль и жжение при инъекции -
Парестезия (остаточная анестезия). -
Послеинъекционная травматическая контрактура. -
Поломка инъекционной иглы. -
Случайное инъекционное введение агрессивных жидкостей (нашатырный спирт, перекись водорода и т.д.). -
Занос инфекции. -
Образование гематомы.
ЗАДАЧА
Юноша А. 15 лет. Жалобы на боль в области нижней челюсти с двух сторон, кровотечение из полости рта, невозможность плотного смыкания зубных рядов.
Из анамнеза: около получаса назад в драке получил удар кулаком в область нижней челюсти справа.
Сознание не терял.
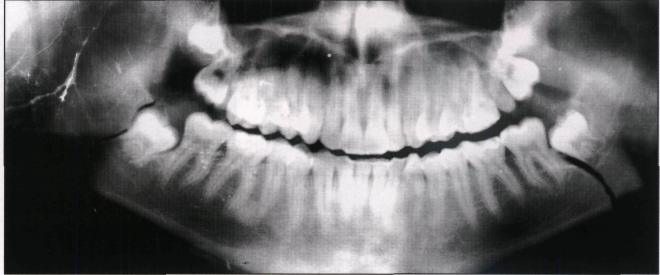
Задания:
1.Опишите рентгенограмму.
2.Поставьте предварительный диагноз.
3.Укажите, какие дополнительные диагностические мероприятия необходимы для уточнения диагноза. Укажите возможные результаты дополнительного обследования.
4.Поставьте заключительный диагноз.
5.Составьте несколько вариантов лечения.
1. На ортопантомограмме определяются две линии перелома тела нижней челюсти, проходящие на уровне зачатков зубов 38 и 48.
2. Диагноз: двухсторонний перелом тела нижней челюсти в области зачатков зубов 38, 48. Сотрясение головного мозга?
3. Осмотр лица с целью выявления асимметрии его нижнего отдела, внешних повреждений кожи, гематомы в области удара.
При пальпации выявить ступеньки по краю тела челюсти. Проверить симптомы сдавления: в области углов вертикально вверх, к средней линии, и в области подбородка при полуоткрытом рте.
Определить наличие ограничения открывания рта. Установить возможность осуществлять вертикальные и боковые движения нижней челюсти, пальпаторно определить движения суставных головок с целью выявления повреждения мыщелковых отростков.
Провести осмотр слизистой оболочки полости рта, исключить ушибы и рваные раны слизистой оболочки полости рта. Определить соотношение зубов, плотность смыкания зубов. Осмотреть органы полости рта (язык), дно полости рта.
Для исключения переломов в области мыщелковых отростков и ветвей нижней челюсти необходимо провести дополнительное рентгенологическое исследование — рентгенограммы костей лицевого черепа в прямой и обеих боковых проекциях, томограммы ВНЧС.
Осмотр невропатолога.
4. Двухсторонний открытый перелом тела нижней челюсти в области зачатков зубов 38, 48.
5. Лечение можно проводить двумя вариантами. Если соотношение зубов не нарушено, т. е. перелом без смещения, под обезболиванием накладывается шина Тигерштедта на верхнюю и нижнюю челюсти и проводится межчелюстная иммобилизация на 30 дней.
При смещении фрагментов репозицию целесообразно проводить хирургическим методом. В стационаре под наркозом внутриротовым доступом (с предварительно наложенными шинами на верхнюю и нижнюю челюсти) проводят репозицию фрагментов по линии перелома. Сопоставленные фрагменты под визуальным контролем фиксируют при помощи титановых мини-пластин и саморезов. Рана ушивается. На 2-е сутки проводится иммобилизация челюстей.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 29
-
Болезни височно-нижнечелюстного сустава у детей. Функциональные заболевания в детском возрасте. Классификация. Дисфункциональные состояния височно-нижнечелюстного сустава – этиология и патогенез заболевания, клиническая картина, лечение болевой дисфункции ВНЧС.
Все заболевания ВНЧС можно разделить на две группы: первично-костные и функциональные. При первично-костном типе патологии причиной заболевания ВНЧС может быть врожденное несовершенство развивающейся кости или воспаление суставных концов костей - мыщелкового отростка нижней челюсти и височной кости. Первично-хрящевые заболевания сустава развиваются в подростковом возрасте вследствие возрастной дисфункции ВНЧС и жевательных мышц и могут привести к заболеваниям, патогенетически связанным между собой, - привычному вывиху, острому и хроническому артриту, артрозу.
Классификация:
1. Первично-костные повреждения и заболевания сустава.
1.1. Врожденная патология ВНЧС.
1.2. Воспалительные заболевания суставных концов костей: остеоартрит; неоартроз; вторичный деформирующий остеоартроз; костный анкилоз.
2. Функциональные заболевания ВНЧС и их исходы в подростковом возрасте.
2.1. Юношеская дисфункция ВНЧС: привычный вывих; болевой синдром дисфункции.
2.2. Воспалительные и воспалительно-дегенеративные первично-хрящевые заболевания, развивающиеся вследствие дисфункции сустава: артрит (острый, хронический); деформирующий юношеский артроз.
Дисфункция ВНЧС – нарушение координированной деятельности височно-нижнечелюстного сустава вследствие изменения окклюзии, взаиморасположения элементов ВНЧС и функции мышц.
Причины дисфункции ВНЧС
К основным теориям возникновения дисфункции ВНЧС относятся окклюзионно-артикуляционная, миогенная и психогенная.
По мнению большинства исследователей, в основе дисфункции ВНЧС лежит триада факторов: нарушение окклюзии, пространственных взаимоотношений элементов ВНЧС, изменение тонуса жевательных мышц.
Симптомы дисфункции ВНЧС
Классический симптомокомплекс дисфункции ВНЧС, описанный Дж. Костеном, характеризуется тупыми болями в области височно-нижнечелюстного сустава; щелканьем в суставе во время приема пищи; головокружением и головной болью; болью в шейном отделе позвоночника, затылке и ушах; шумом в ушах и снижением слуха; жжением в носу и горле. В настоящее время диагностическими критериями дисфункции ВНЧС принято считать следующие группы симптомов:
1. Звуковые феномены в височно-нижнечелюстном суставе..Среди других шумовых явлений могут иметь место хруст, крепитация, хлопающие звуки и пр.
2. Блокирование («запирание», «заклинивание») височно-нижнечелюстного сустава.
3. Болевой синдром. При дисфункции ВНЧС определяется болезненность в триггерных точках: жевательных, височной, подъязычной, шейных, крыловидной, грудино-ключично-сосцевидной, трапециевидной мышцах. 4. Прочие симптомы. При дисфункции ВНЧС могут иметь место головокружения, нарушение сна, депрессия, бруксизм,
Лечение дисфункции ВНЧС
На период основного лечения пациенты с дисфункцией ВНЧС нуждаются в уменьшении нагрузки на височно-нижнечелюстной сустав
Для устранения болевого синдрома, сопровождающего дисфункцию ВНЧС