Файл: Экзаменационные вопросы Дисциплина Детские болезни на уровне пмсп курс 7 Специальность воп.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.11.2023
Просмотров: 276
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
· УЗИ органов брюшной полости;
· обнаружение скрытой крови в кале (гемокульт-тест) экспресс методом;
· исследование кала (копрограмма).
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· обнаружение Helicobacter pylori в биологическом материале методом ПЦР;
· гистологическое исследование биоптата СОЖ и ДПК на H.pylori;
· биохимический анализ крови (определение сывороточного железа, определение щелочной фосфатазы);
· ФЭГДС;
· ЭКГ;
· исследование кала на гельминты и простейшие;
· исследование перианального соскоба.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК – 1 раз в 10 дней;
· ОАМ – 1 раз в 10 дней;
· биохимический анализ крови (определение билирубина, щелочной фосфатазы, АЛТ, АСТ);
· ФЭГДС;
· неинвазивная диагностика Helicobacter pylori (дыхательные тесты с регистрацией продуктов жизнедеятельности H. pylori (углекислый газ, аммиак) в выдыхаемом воздухе ; ХЕЛИК-тест);
· определение суммарных антител к Helicobacter pylori в сыворотке крови ИФА-методом;
· УЗИ органов брюшной полости;
· обнаружение скрытой крови в кале (гемокульт-тест) экспресс методом;
· исследование кала (копрограмма);
Частота осмотров педиатром – 1 раз в квартал в течение первого года диспансерного наблюдения, далее при стойкой ремиссии – 2 раза в год.
· Осмотры отоларинголога, стоматолога – 2 раза в год.
В период обострения проводится медикаментозное лечение.
· Осмотр гастроэнтеролога 2 раза в год (в осенне-весенний период) и назначение противорецидивных курсов терапии «по требованию» при возникновении тех или иных симптомов заболевания.
· ОАК, биохимический анализ крови (билирубин, АЛТ, АСТ, общий белок, амилаза) – 2 раза в год.
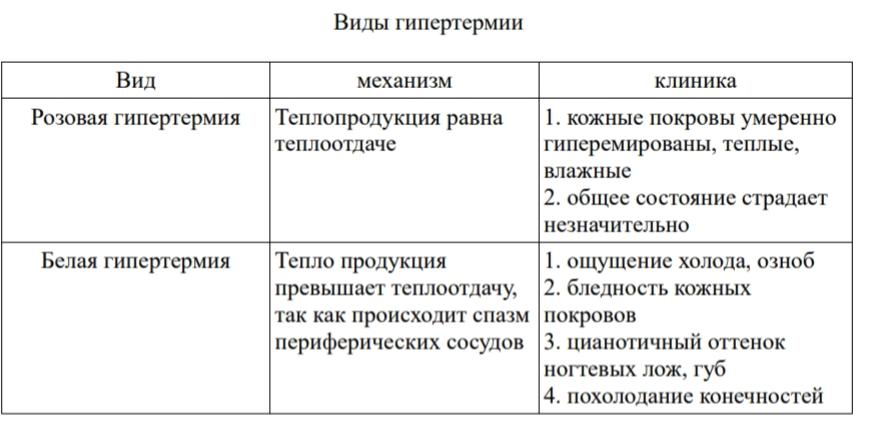
59. ИВБДВ при гипертермии.
Гипертермия (лихорадка) — повышение температуры тела
, сопровождающее большинство инфекционных и некоторые неинфекционные заболевания (травмы, воспалительные, аутоиммунные и онкологические ). Однако лихорадкой нельзя считать любое повышение температуры, как при перегревании или метаболических расстройствах.
Лихорадка считается защитно-компенсаторной реакцией, благодаря которой усиливается иммунный ответ организма на болезнь за счет:
повышения активности лейкоцитов;
повышения выработки эндогенного интерферона;
усиления интенсивности метаболизма, который обеспечивает ускоренное поступление питательных веществ к тканям;
При прогрессивном нарастании температуры происходит значительное увеличение нагрузки на дыхание и кровообращение (на каждый градус повышения температуры более 37С частота дыхания увеличивается на 4 дыхания в минуту, пульс - на 10 ударов в минуту), что приводит к повышению п
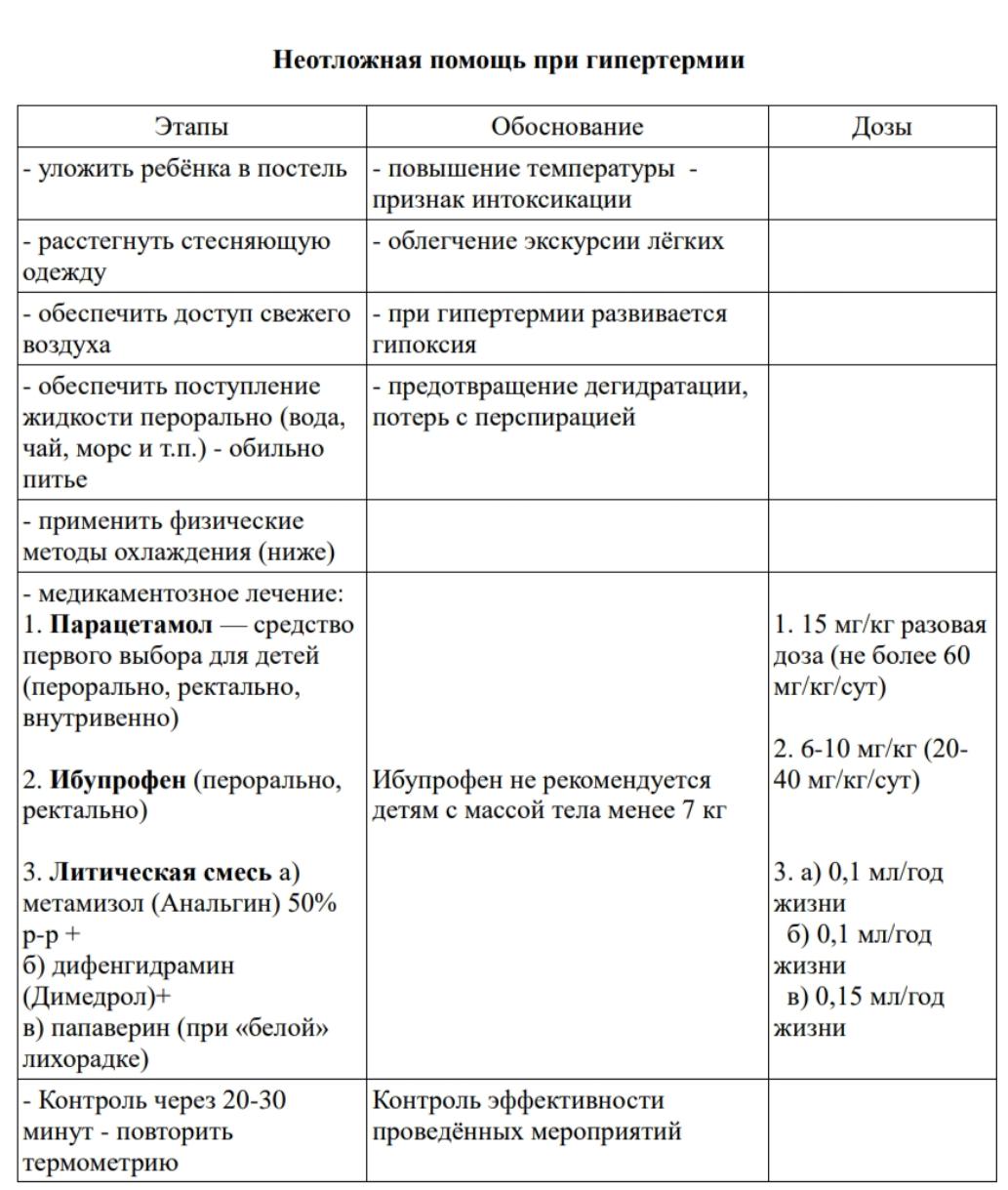
оступления
60. ЖДА у детей. Критерии диагностики. Организация диспансерного наблюдения за детьми с анемией.
Железодефицитная анемия – приобретенное заболевание из группы дефицитных анемий, возникает при дефиците железа, сопровождающееся микроцитарной, гипохромной, норморегенераторной анемией, клиническими проявлениями которой являются сочетание сидеропенического и анемического синдромов.
Диагностические критерии
Жалобы и анамнез:
Для анемического синдрома характерны следующие симптомы:
· снижение аппетита;
· шум в ушах;
· мелькание мушек перед глазами;
· плохая переносимость физических нагрузок;
· слабость, вялость, головокружение, раздражительность;
· обмороки;
· одышка;
· снижение работоспособности;
· снижение когнитивных функций;
· снижение качества жизни;
Физикальное обследование
Клинические проявления ЖДА представляют совокупность двух синдромов: сидеропенического и анемического.
Для сидеропенического синдрома характерны следующие симптомы:
· изменения кожи: сухость, появление маленьких пигментных пятен цвета «кофе с молоком», бледность кожи;
· изменения слизистых оболочек: «заеды» в углу рта, глоссит, атрофический гастрит и эзофагит; видимых слизистых оболочек;
· диспептические явления со стороны ЖКТ;
· изменения волос – раздваивание кончика, ломкость и выпадение вплоть до гнездной алопеции;
· изменения ногтей – поперечная исчерченность ногтей больших пальцев рук (в тяжелых случаях и ног), ломкость, расслаивание на пластинки;
· изменение обоняния – пристрастие больного к резким запахам лака, краски ацетона, выхлопных газов автомобиля, концентрированных духов;
· изменения вкуса – пристрастие больного к глине, мелу, сырому мясу, тесту, пельменям и др.;
· боли в икроножных мышцах, изменение тонуса мышц в виде тенденции к гипотонии, гипотония мышц мочевого пузыря с развитием недержания мочи;
· расширение границ сердца, приглушенность сердечных тонов, тахикардия, систолический шум на верхушке сердца.
· Считается, что наличие 4-х симптомов и более из перечисленных выше патогномонично для латентного дефицита железа (ЛДЖ) и ЖДА.
Лабораторные исследования:
Имеется 3 возможности лабораторной диагностики ЖДА:
· ОАК, выполненный «ручным» методом - снижение концентрации Hb (менее 110 г/л), небольшое снижение количества эритроцитов (менее 3,8 х 1012/л), снижение ЦП (менее 0,85), увеличение СОЭ (более 10-12 мм/час), нормальное содержание ретикулоцитов (10-20‰). Дополнительно врач-лаборант описывает анизоцитоз и пойкилоцитоз эритроцитов. ЖДА это микроцитарная, гипохромная, норморегенераторная анемия.
· ОАК, выполненный на автоматическом анализаторе клеток крови - снижаются средний объем эритроцита – MCV (менее 80 фл), среднее содержание Hb в эритроците – MCН (менее 26 пг), средняя концентрация Hb в эритроците – МСНС (менее 320 г/л), повышается степень анизоцитоза эритроцитов – RDW (более 14%).
· Биохимический анализ крови - снижение концентрации сывороточного железа (менее 12,5 мкмоль/л), повышение общей железосвязывающей способности сыворотки (более 69 мкмоль/л), снижение коэффициента насыщения трансферрина железом (менее 17%), снижение сывороточного ферритина (менее 30 нг/мл). В последние годы появилась возможность определения растворимых трансферриновых рецепторов (рТФР), количество которых в условиях дефицита железа увеличивается (более 2,9 мкг/мл).
Диспансерное наблюдение за детьми и подростками с ЖДА проводится в течение 1-го года с момента установления диагноза, контролируются самочувствие и общее состояние больного. Перед снятием больного с диспансерного наблюдения выполняется общий анализ крови, все показатели которого должны быть в пределах нормы.
Медицинской, физической и психологической реабилитации больных после излечения от ЖДА не требуется.