Файл: Экзаменационные вопросы Дисциплина Детские болезни на уровне пмсп курс 7 Специальность воп.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.11.2023
Просмотров: 288
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
???? расширение грудной клетки;
???? сухие хрипы при аускультации легких.
50. Апластические анемии у детей. Диф. диагностика. Организация диспансерного наблюдения за детьми с апластическими анемиями.
Заболевание, характеризующееся различной тяжести панцитопенией (редко - бицитопенией), не имеющей тенденции к спонтанному восстановлению, при сниженной клеточности костного мозга и отсутствии цитологических, цитогенетических и молекулярно-генетических признаков острого лейкоза, миелодиспластического синдрома/миелофиброза, а также гепатоспленомегалии и массивной лимфаденопатии
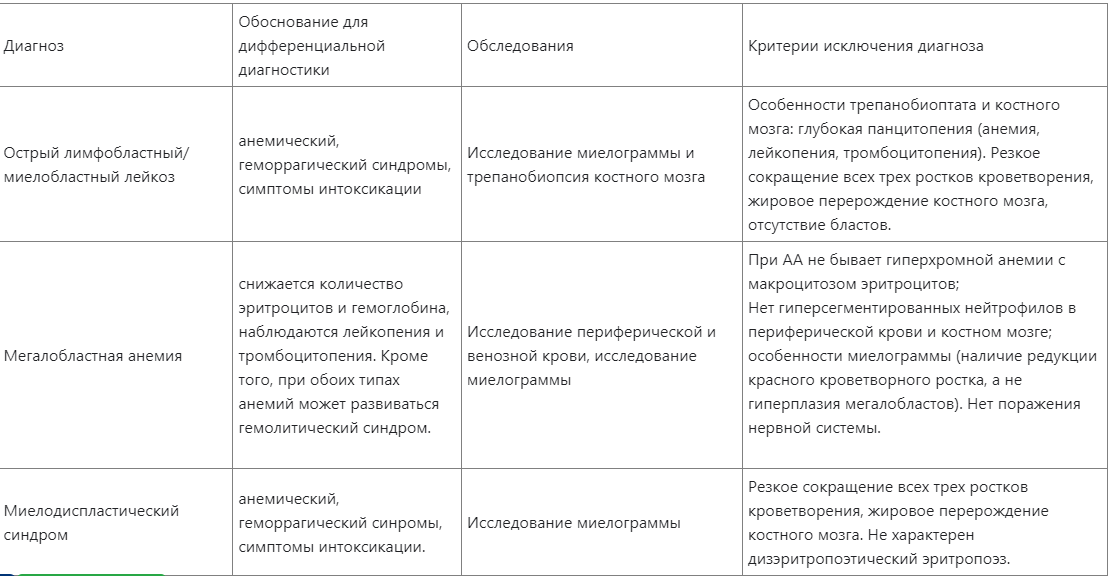
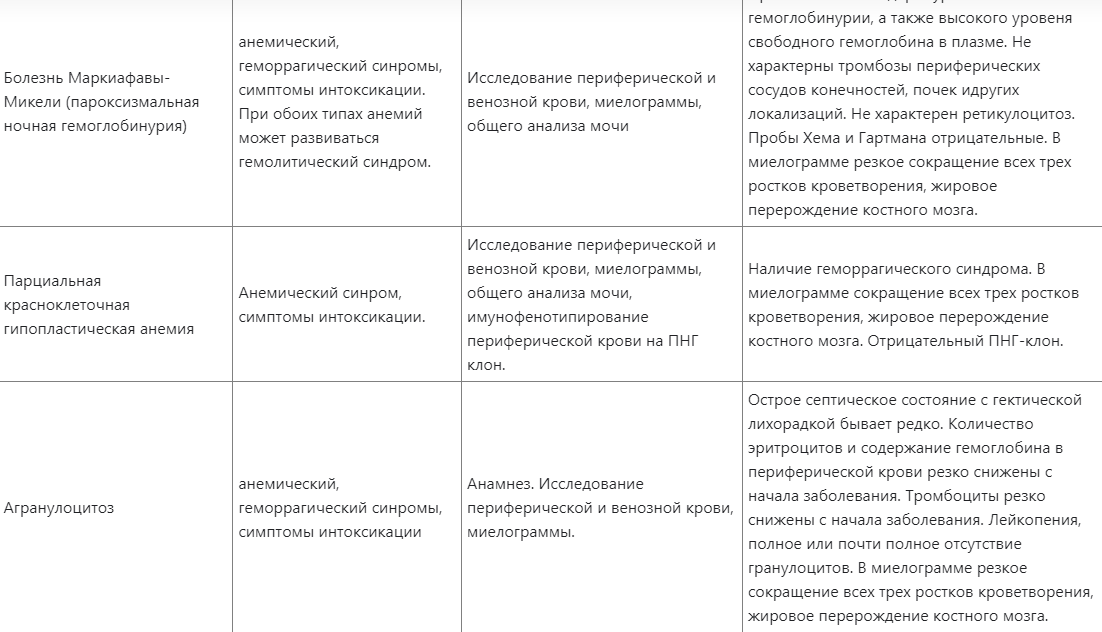
Диспансерное наблюдение:
Условия передачи пациента педиатру (гематологу) по месту жительства.
· пациент передается под наблюдение по месту жительства при наличии полной/частичной ремиссии с рекомендациями;
· частота осмотра пациента один раз в 2-4 недели на первом году, далее – в зависимости от клинического состояния и гематологической динамики, но не реже 1 раза в 3 месяца;
51. Клинико-лабораторно-инструментальные методы исследования при заболеваниях почек у детей.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров)
2. Определение креатинина, мочевины, общего белка
3. Определение калия, натрия, кальция, хлора
4. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ)
5. КЩС
6. ОАМ
7. УЗИ органов брюшной полости и почек
8. ЭКГ
9. Определение группы крови и резус-фактор
52. Микросфероцитарная анемия у детей (Минковского-Шоффара). Клинические синдромы, лабораторная диагностика. Организация диспансерного наблюдения за детьми с анемиями.
Основными синдромами при гемолитических анемиях являются:
· анемия носит нормохромный, нормоцитарный, гиперрегенираторный характер с быстро нарастающей слабостью и плохой адаптацией даже к умеренному снижению гемоглобина;
· желтуха, характеризующаяся желтым окрашиванием склер, слизистой оболочки полости рта, кожи;
· спленомегалия различной степени выраженности.
Лабораторное исследование при анемии Минковского-Шоффара:
· наблюдается анемия различной степени тяжести. У 25 % больных анемия может не отмечаться вследствие компенсации. Средний объем эритроцита, среднее содержание гемоглобина в эритроците, цветной показатель могут быть нормальными, повышенными, сниженными;
· выраженный ретикулоцитоз;
· количество лейкоцитов, тромбоцитов нормальное, повышается после спленэктомии. В мазках крови единичные микросфероциты (эритроциты меньших размеров, гиперхромные, без центрального просветления, пойкилоцитоз);
· уменьшение среднего объема эритроцитов при эритроцитометрии и смещение эритроцитометрической кривой влево.
Дальнейшее ведение:
· регулярное наблюдение гематолога: легкая и среднее и тяжелая формы 1 раз в год, тяжелая форма ежемесячно;
· при каждом посещении необходимо оценивать общее состояние здоровья, физическое развитие ребенка, размер селезенки и толерантность к физической нагрузке;
Условие передачи пациента по месту жительства:
· педиатр (детский гематолог) по месту жительства руководствуется рекомендациями, данными специалистами стационара;
· частота осмотра пациента с ГА составляет 1 раз в 2-4 недели в первые 3 месяца лечения, далее в зависимости от клинического состояния и гематологической динамики, но не реже 1 раза в 2 месяца.
53. Острая ревматическая лихорадка (ОРЛ) у детей. Критерии диагностики. Организация диспансерного наблюдения за детьми с ОРЛ.
Постинфекционное осложнение А-стрептококкового тонзиллита (ангины) или фарингита в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно-сосудистой системе (ревмокардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающееся у предрасположенных лиц (главным образом, молодого возраста, от 7 до 15 лет) в связи с аутоиммунным ответом организма на АГ стрептококка и перекрёстной реактивностью со схожими аутоантигенами поражаемых тканей человека (феномен молекулярной мимикрии).
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
1) ОАК;
2) Биохимический анализ крови (креатинин, общий белок, К+, Na+, АЛТ, АСТ, общий и прямой билирубин, глюкоза, СРБ, РФ, АСЛО);
3) ОАМ;
4) ЭКГ.
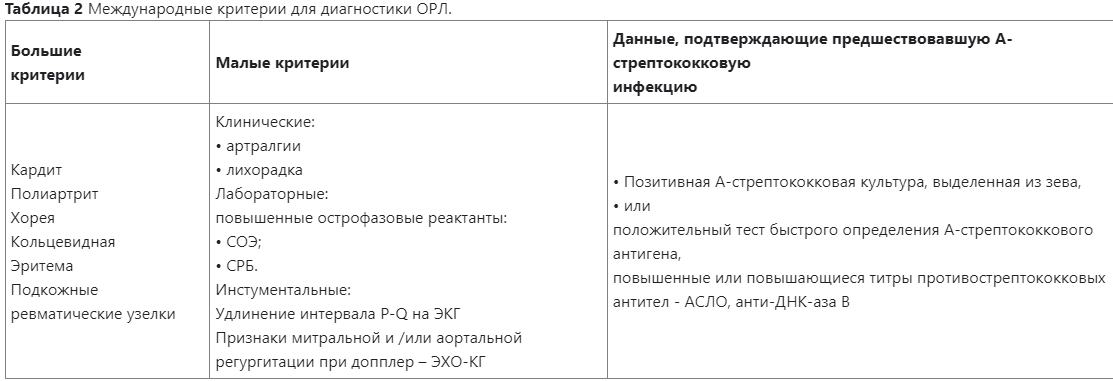
Дальнейшее ведение
Все больные, перенесшие ОРЛ, подлежат диспансерному наблюдению в поликлинике: частота осмотра 2 раза в год, ОАК, ОАМ – 2 раза в год, биохимический анализ крови (СРБ, АСЛО) – 2 раза в год, ЭКГ, ЭХО-КГ – 1 раз в год.
54. Методы визуальной, лабораторно - инструментальной диагностики заболеваний ЖКТ в амбулаторно-поликлинических условиях.
Инструментальные исследования
Эндоскопические исследования верхних отделов жкт позволяет осмотреть слизистую оболочку пищевода желудка и двенадцатиперстной кишки
Эзофагоскопия помогает в диагностике заболеваний пищевода, позволяет взять биопсию, провести ряд манипуляции: расширение пищевода , электрокоагуляция кровоточащего сосуда, склеротерапию
Гастроскопия-оцени изменения слизистой желудка
Эндоскопия позволяет провести биопсию слизистой
Ректороманоскопия -осмотреть слизистую прямой кишки и дистальных отделов сигмовидной кишки
Колоноскопия- в диагностике ободочной, слепой и подвздошной кишки
Обзорная рентгенография брюшной полости позволяет обнаружить структуры, содержащие воздух или кальцинаты
Рентгенконтрастное исследование диагностика двигательных нарушений пищевода при ахалазии кардии, структурах, диафрагмальнфх грыжах
Ирригоскопия-рентген исслед толстой кишки
УЗИ брюшной полости-неинвазивный метод диагностики заболеваний паренхиматозных органов брюшной полости
Кт,мрт,Лапароскопия
Эндоскопически ретроградная холангиопанкреатикография- диагностика обструкции желчных или панкреатических протоков
Лабораторные исследования
Исследование желудочной секреции. Определение внутрижелудочного рН (рН-метрии). Длительное мониторирование рН желудочного содержимого. Исследование ферментообразующей функции желудка. Определение пепсина. Реакция на молочную кислоту и кровь.
Выявление Helicobacter pylori (цитологический, гистологические и иммунологические методы, уреазный тест).
Копрологическое исследование.
Физические свойства кала (суточное количество, консистенция, форма, цвет, запах кала, примеси, определение рН каловых масс). Химическое исследование: определение скрытой крови (бензидиновая и гваяковые пробы), стеркобилина и билирубина в кале. Микроскопическое исследование: элементы пищевого происхождения (мышечные волокна, соединительная ткань, жир и продукты его расщепления, растительная клетчатка и крахмал).
55. Гипотиреоз у детей. Причины, ранняя диагностика, тактика лечения. Организация диспансерного наблюдения за детьми с гипотиреозом.
Первичный гипотиреоз:
1. Дисгенезия щитовидной железы;
Агинезия (атиреоз);
Гипогенезия (гипоплазия);
Дистопия.
2. Дисгормоногенез:
Дефект рецептора ТТГ;
Дефект транспорта йода;
Дефект пероксидазной системы;
Дефект синтеза тиреоглобулина.
Одно из наиболее часто встречающихся заболеваний щитовидной железы у детей – врожденный гипотиреоз (ВГ), в основе которого лежит полная или частичная недостаточность тиреоидных гормонов, приводящая к задержке развития всех органов и систем.
Диагностические критерии:
Следует отметить, что описанная ниже клиническая симптоматика более характерна для детей с первичным врожденным гипотиреозом.
При вторичном гипотиреозе, как врожденном, так и приобретенном, клиника заболевания ажурна, при данных состояниях на первый план выступают признаки поражения ЦНС. Для его выявления ведущее значение имеет исследование тиреоидного гормонального профиля.
Жалобы и анамнез:
Новорожденные:
· нарушение дыхания;
· цианоз;
· желтуха;
· вялое сосание;
· хриплый крик;
· пупочная грыжа.
Скрининг позволяет поставить диагноз в первые дни жизни ребенка, до появления развернутой клинической картины заболевания и избежать тяжелых последствий болезни, в первую очередь, задержки умственного и физического развития ребенка. Основная цель скрининга на ВГ – ранее выявление новорожденных с повышенным уровнем ТТГ в крови.
Обследование и дальнейшее наблюдение детей осуществляется в три этапа:
I – родильный дом;
II – медико-генетическая лаборатория;
III – детская поликлиника.
I этап – родильный дом:
У всех доношенных новорожденных на 4—5-й день жизни (у недоношенных детей на 7-14-й) берется 6-8 капель крови из пятки и наносится на специальную пористую фильтровальную бумагу. Все образцы крови отсылаются в специализированную медико-генетическую лабораторию.