ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 23.11.2023
Просмотров: 228
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
кариозной полости гидроксида кальция, т. е. непрямое покрытие пульпы.
Определение «обратимый пульпит» — более подходящее, так как ориентирует врача на оказание воздействия на пульпу зуба, в которой имеются морфологические изменения. И наоборот, кариес предполагает нормальное состояние пульпы, что предусматривает в качестве лечения пломбирование без наложения лечебной прокладки.
Необратимый пульпит, как было указано выше, характеризуется наличием боли в анамнезе, возникновением приступообразных самопроизвольных болей, появлением болевых приступов от всех видов раздражителей.
Некроз пульпы — это завершающий этап длительного воспаления пульпы. Обычно ему предшествует ряд изменений в пульпе от острого частичного пульпита до хронического язвенного. Некроз пульпы возможен и при травматическом воздействии. Однако независимо от причины некроз пульпы ведет к распространению процесса на периодонт, хотя воспаление периодонта возможно и при живой пульпе.
10.3. Периодонт — структура и функция
Периодонт (peri — вокруг, odontos — зуб) — периодонтальная связка, перицемент — соединительная связка, удерживающая корень зуба в альвеоле челюсти. По другому определению, периодонтом называют ткань, заполняющую щель между компактной пластинкой альвеолы и цементом, которая развивается из мезенхимных клеток наружного слоя зубного мешочка.
П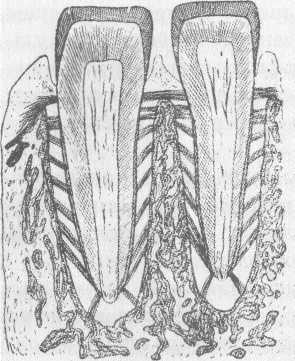 ериодонт состоит из пучков коллагеновых волокон, проходящих от цемента корня до костной ткани альвеолы. У вершины межзубной перегородки они имеют горизонтальное направление, а часть из волокон, выходя из цемента, вплетаются в десну, образуя круговую связку зуба. Некоторые волокна проходят над вершиной межзубной перегородки, соединяя соседние зубы. Однако большинство коллагеновых волокон имеют косой ход, приобретая радиальное направление у верхушки корня. Косое, а затем радиальное направление волокон обеспечивает надежную фиксацию корня в альвеоле (рис. 10.3). В промежутках между пучками волокон располагается рыхлая соединительная ткань, в которой проходят кровеносные и лимфатические сосуды. Кровеносные сосуды периодонта сообщаются анастомозами с сосудами костной ткани, десны. В меньшей степени выявляются анастомозы сосудов периодонта с сосудами пульпы зуба, что обусловлено наличием дополнительных каналов, соединяющих периодонт с корневым каналом. Из клеточных элементов в периодонте присутствуют фибробласты, макрофаги, плазматические клетки, остеобласты и остеокласты. Наиболее многочисленную группу клеток составляют фибробласты. В них обнаруживается высокая активность щелочной фосфатазы, с функцией фибробластов, кроме того, связывают образование основного вещества и волокнистых структур периодонта. При патологическом процессе они участвуют в регенерации волокнистых структур. Кроме того, в периодонте обнаруживаются эпителиальные клетки Маляссе, которым отводится значительная роль при образовании эпителиальной выстилки кисты.
ериодонт состоит из пучков коллагеновых волокон, проходящих от цемента корня до костной ткани альвеолы. У вершины межзубной перегородки они имеют горизонтальное направление, а часть из волокон, выходя из цемента, вплетаются в десну, образуя круговую связку зуба. Некоторые волокна проходят над вершиной межзубной перегородки, соединяя соседние зубы. Однако большинство коллагеновых волокон имеют косой ход, приобретая радиальное направление у верхушки корня. Косое, а затем радиальное направление волокон обеспечивает надежную фиксацию корня в альвеоле (рис. 10.3). В промежутках между пучками волокон располагается рыхлая соединительная ткань, в которой проходят кровеносные и лимфатические сосуды. Кровеносные сосуды периодонта сообщаются анастомозами с сосудами костной ткани, десны. В меньшей степени выявляются анастомозы сосудов периодонта с сосудами пульпы зуба, что обусловлено наличием дополнительных каналов, соединяющих периодонт с корневым каналом. Из клеточных элементов в периодонте присутствуют фибробласты, макрофаги, плазматические клетки, остеобласты и остеокласты. Наиболее многочисленную группу клеток составляют фибробласты. В них обнаруживается высокая активность щелочной фосфатазы, с функцией фибробластов, кроме того, связывают образование основного вещества и волокнистых структур периодонта. При патологическом процессе они участвуют в регенерации волокнистых структур. Кроме того, в периодонте обнаруживаются эпителиальные клетки Маляссе, которым отводится значительная роль при образовании эпителиальной выстилки кисты.
Рис. 10.3. Строение периодонта. Различное направление пучков волокон, удерживающих зуб в лунке. Вертикальный срез. Схема.
Функции периодонта. В первую очередь периодонт осуществляет фиксацию зуба в альвеоле. Физиологическая подвижность зуба постепенно увеличивается по мере развития патологического процесса. Считают, что физиологическая подвижность обусловлена неодинаковым размером периодонтальной щели в различных отделах. Л. И. Фалин (1993), на основании данных литературы, указывает, что у шейки зуба ее ширина наибольшая — 0,3—5 мм, у верхушки корня — 0,25 мм, а в средней части — 0,15—0,2 мм. Размер периодонтальной щели у резцов значительно больший, чем у моляров. При повышенной нагрузке на зуб может произойти утолщение тканей периодонта, что рентгенологически проявляется в виде расширения периодонтальной щели. Важное значение имеет трансформация жевательного давления, т. е. равномерное распределение его во все стороны. Осуществляется это благодаря заполнению периодонтальной щели тканевой жидкостью. Наличие в периодонте большого количества нервных волокон и чувствительных нервных окончаний обеспечивает рефлекторную регуляцию жевательного давления. Кроме того, периодонт является своеобразным, довольно тонким, органом осязания. Нервные волокна попадают в периодонт двумя путями: первый — через ответвления от сосудисто-нервного пучка, идущего к пульпе, второй — через отверстия в костной ткани альвеолы.
10.4. Периодонтит
Периодонтит — воспаление ткани пародонта в области верхушки корня, в отличие от пародонтита — воспаления тканей, окружающих корень зуба.
Воспаление в тканях периодонта развивается раньше, чем происходит некроз пульпы. Объясняется это проникновением бактерий, медиаторов воспаления и продуктов распада пульпы за верхушку зуба при живой пульпе. Подтверждением этому служит общепризнанный факт — резорбция костной ткани у верхушки корня в 16—20 % случаев при длительно протекающем пульпите (хронический, хронический язвенный).
Распространение раздражающих факторов из корневого канала (при воспалении пульпы или ее некрозе) в периодонт приводит, как правило, к хроническому длительноте-кущему воспалению. Клинически оно может не проявляться и обнаруживаться только на рентгенограмме по наличию резорбции костной ткани у верхушки корня.
В ряде случаев после проникновения раздражающих факторов в периодонт развивается острое воспаление, что обусловлено невозможностью оттока экссудата. В результате этого возникает болезненность, которая сохраняется до создания путей выхода для экссудата.
Следует отметить, что острая воспалительная реакция может возникать на фоне хронического воспаления с явлением резорбции костной ткани у верхушки корня.
Остеосклероз, или склерозирующий остит — ответная реакция костной ткани на слабый длительно действующий раздражитель. Клинически он протекает бессимптомно, а рентгенологически проявляется повышенной плотностью кости с усилием ее рисунка.
Касаясь этиологии периодонтита, указывают на инфекционные, травматические и медикаментозные факторы. Чаще всего периодонтит имеет инфекционную природу. В его возникновении ведущая роль принадлежит стрептококкам, среди которых негемолитические штаммы составляют 62 %, зеленеющий стрептококк — 26 %, гемолитический — 12 %. При этом наблюдаются микробные ассоциации, состоящие, в основном, из 2—5 видов.
В патогенезе процесса основная роль отводится поступлению содержимого корневого канала за верхушку и, в первую очередь, эндотоксинов, образующихся при распаде грамотрицательных бактерий. Эндотоксины приводят к образованию активных веществ, усиливающих проницаемость сосудов периодонта, а также оказывают выраженное антигенное воздействие на иммунную систему периодонта. Дальнейшее развитие процесса зависит от состояния иммунных механизмов. При выраженной защитной реакции процесс локализуется у верхушки корня и приобретает хроническое течение. Если же защитные механизмы ослаблены, то развивается острое диффузное воспаление. В силу того что структуры костной ткани не изменены и отток экссудата затруднен, эта стадия имеет выраженное клиническое проявление в виде острой боли.
Она сохраняется до тех пор, пока не начнется резорбция кости и не образуется выход для экссудата.
Морфологически при этом определяется картина воспалительной гиперемии: расширение сосудов, воспалительный экссудат с инфильтрацией лимфоцитов и гистиоцитов с примесью единичных полинуклеидов.
Классификация периодонтитов (по И. Г. Лукомскому)
1. Острый периодонтит: серозный, гнойный.
2. Хронический: гранулирующий, грануломатозный, фиброзный.
3. Обострившийся хронический периодонтит.
При сравнении этой классификации с классификацией ВОЗ обращает на себя внимание то, что последняя более полная. Особенно важно, что она включает кисты, которые нередко встречаются в практике врача-стоматолога. Кроме того, в нозологию К04.6—К04.7 включен дентоальвеолярный абсцесс, который может быть как дентального, так и пародонтального (маргинального) происхождения.
Касаясь классификации И. Г. Лукомского, следует указать на недостаточную обоснованность разделения хронического периодонтита на три формы — гранулирующий, грануломатозный и фиброзный. Если гранулирующая и грануломатозная формы имеют хотя бы незначительные различия в клиническом проявлении, то фиброзный периодонтит не имеет собственных клинических признаков. Известно, что расширение периодонтальной щели может быть при перегрузке зуба. Неравномерная периодонтальная щель всегда обнаруживается рентгенологически после успешно проведенного лечения, когда происходит восстановление костной ткани в очаге деструкции. В таких случаях диагноз «периодонтит» выглядит неубедительным, так как отсутствуют клинические проявления, а структура костной ткани у верхушки не изменена.
Острый апикальный периодонтит характеризуется появлением постоянных, постепенно усиливающихся болей.
Они имеют четкую локализацию, и пациент точно указывает пораженный зуб («симптом выросшего зуба»). Зуб мог ранее подвергаться лечению по поводу кариеса и быть запломбирован. Иногда боли возникают после лечения по поводу пульпита и пломбирования канала, но, как правило, при частичном его заполнении. При осмотре слизистая оболочка чаще не изменена, пальпация и перкуссия зуба умеренно болезненны. Рентгенологически изменения в периодонте, в большинстве случаев, не выявляются, что указывает на краткосрочность развития воспаления. По международной классификации это поражение соответствует острому апикальному периодонтиту пульпарного происхождения (К04.4).
В дальнейшем состояние постепенно утяжеляется. Дотрагивание до зуба и пальпация по переходной складке болезненны, слизистая оболочка гиперемирована соответственно верхушке корня больного зуба, отечна. Иногда выявляется скопление экссудата. Его отток невозможен, так как коронка зуба не повреждена или зуб запломбирован, покрыт коронкой, а при вскрытой полости зуба корневой канал заполнен пломбировочным материалом или распадом, а свищевой ход отсутствует.
Рентгенологически в костной ткани у верхушки корня изменения могут отсутствовать, но часто незначительные деструктивные изменения все же имеются.
При наличии острого воспаления в периодонте с выраженной лейкоцитарной инфильтрацией и преобладанием полиморфноядерных нейтрофилов возникает абсцесс. При этом происходит резорбция кости и распространение гнойного экссудата в окружающие ткани. Одним из условий стабилизации процесса является создание оттока. Возможны три варианта оттока: через корневой канал, под надкостницу с последующим образованием свища и через пародонтальный карман. Наиболее благоприятный путь — через корневой канал, когда выход гнойного экссудата снимает напряжение и процесс приобретает хроническое течение. Второй путь выхода гнойного экссудата — по костным структурам под надкостницу.
Определение «обратимый пульпит» — более подходящее, так как ориентирует врача на оказание воздействия на пульпу зуба, в которой имеются морфологические изменения. И наоборот, кариес предполагает нормальное состояние пульпы, что предусматривает в качестве лечения пломбирование без наложения лечебной прокладки.
Необратимый пульпит, как было указано выше, характеризуется наличием боли в анамнезе, возникновением приступообразных самопроизвольных болей, появлением болевых приступов от всех видов раздражителей.
Некроз пульпы — это завершающий этап длительного воспаления пульпы. Обычно ему предшествует ряд изменений в пульпе от острого частичного пульпита до хронического язвенного. Некроз пульпы возможен и при травматическом воздействии. Однако независимо от причины некроз пульпы ведет к распространению процесса на периодонт, хотя воспаление периодонта возможно и при живой пульпе.
10.3. Периодонт — структура и функция
Периодонт (peri — вокруг, odontos — зуб) — периодонтальная связка, перицемент — соединительная связка, удерживающая корень зуба в альвеоле челюсти. По другому определению, периодонтом называют ткань, заполняющую щель между компактной пластинкой альвеолы и цементом, которая развивается из мезенхимных клеток наружного слоя зубного мешочка.
П
 ериодонт состоит из пучков коллагеновых волокон, проходящих от цемента корня до костной ткани альвеолы. У вершины межзубной перегородки они имеют горизонтальное направление, а часть из волокон, выходя из цемента, вплетаются в десну, образуя круговую связку зуба. Некоторые волокна проходят над вершиной межзубной перегородки, соединяя соседние зубы. Однако большинство коллагеновых волокон имеют косой ход, приобретая радиальное направление у верхушки корня. Косое, а затем радиальное направление волокон обеспечивает надежную фиксацию корня в альвеоле (рис. 10.3). В промежутках между пучками волокон располагается рыхлая соединительная ткань, в которой проходят кровеносные и лимфатические сосуды. Кровеносные сосуды периодонта сообщаются анастомозами с сосудами костной ткани, десны. В меньшей степени выявляются анастомозы сосудов периодонта с сосудами пульпы зуба, что обусловлено наличием дополнительных каналов, соединяющих периодонт с корневым каналом. Из клеточных элементов в периодонте присутствуют фибробласты, макрофаги, плазматические клетки, остеобласты и остеокласты. Наиболее многочисленную группу клеток составляют фибробласты. В них обнаруживается высокая активность щелочной фосфатазы, с функцией фибробластов, кроме того, связывают образование основного вещества и волокнистых структур периодонта. При патологическом процессе они участвуют в регенерации волокнистых структур. Кроме того, в периодонте обнаруживаются эпителиальные клетки Маляссе, которым отводится значительная роль при образовании эпителиальной выстилки кисты.
ериодонт состоит из пучков коллагеновых волокон, проходящих от цемента корня до костной ткани альвеолы. У вершины межзубной перегородки они имеют горизонтальное направление, а часть из волокон, выходя из цемента, вплетаются в десну, образуя круговую связку зуба. Некоторые волокна проходят над вершиной межзубной перегородки, соединяя соседние зубы. Однако большинство коллагеновых волокон имеют косой ход, приобретая радиальное направление у верхушки корня. Косое, а затем радиальное направление волокон обеспечивает надежную фиксацию корня в альвеоле (рис. 10.3). В промежутках между пучками волокон располагается рыхлая соединительная ткань, в которой проходят кровеносные и лимфатические сосуды. Кровеносные сосуды периодонта сообщаются анастомозами с сосудами костной ткани, десны. В меньшей степени выявляются анастомозы сосудов периодонта с сосудами пульпы зуба, что обусловлено наличием дополнительных каналов, соединяющих периодонт с корневым каналом. Из клеточных элементов в периодонте присутствуют фибробласты, макрофаги, плазматические клетки, остеобласты и остеокласты. Наиболее многочисленную группу клеток составляют фибробласты. В них обнаруживается высокая активность щелочной фосфатазы, с функцией фибробластов, кроме того, связывают образование основного вещества и волокнистых структур периодонта. При патологическом процессе они участвуют в регенерации волокнистых структур. Кроме того, в периодонте обнаруживаются эпителиальные клетки Маляссе, которым отводится значительная роль при образовании эпителиальной выстилки кисты.
Рис. 10.3. Строение периодонта. Различное направление пучков волокон, удерживающих зуб в лунке. Вертикальный срез. Схема.
Функции периодонта. В первую очередь периодонт осуществляет фиксацию зуба в альвеоле. Физиологическая подвижность зуба постепенно увеличивается по мере развития патологического процесса. Считают, что физиологическая подвижность обусловлена неодинаковым размером периодонтальной щели в различных отделах. Л. И. Фалин (1993), на основании данных литературы, указывает, что у шейки зуба ее ширина наибольшая — 0,3—5 мм, у верхушки корня — 0,25 мм, а в средней части — 0,15—0,2 мм. Размер периодонтальной щели у резцов значительно больший, чем у моляров. При повышенной нагрузке на зуб может произойти утолщение тканей периодонта, что рентгенологически проявляется в виде расширения периодонтальной щели. Важное значение имеет трансформация жевательного давления, т. е. равномерное распределение его во все стороны. Осуществляется это благодаря заполнению периодонтальной щели тканевой жидкостью. Наличие в периодонте большого количества нервных волокон и чувствительных нервных окончаний обеспечивает рефлекторную регуляцию жевательного давления. Кроме того, периодонт является своеобразным, довольно тонким, органом осязания. Нервные волокна попадают в периодонт двумя путями: первый — через ответвления от сосудисто-нервного пучка, идущего к пульпе, второй — через отверстия в костной ткани альвеолы.
10.4. Периодонтит
Периодонтит — воспаление ткани пародонта в области верхушки корня, в отличие от пародонтита — воспаления тканей, окружающих корень зуба.
Воспаление в тканях периодонта развивается раньше, чем происходит некроз пульпы. Объясняется это проникновением бактерий, медиаторов воспаления и продуктов распада пульпы за верхушку зуба при живой пульпе. Подтверждением этому служит общепризнанный факт — резорбция костной ткани у верхушки корня в 16—20 % случаев при длительно протекающем пульпите (хронический, хронический язвенный).
Распространение раздражающих факторов из корневого канала (при воспалении пульпы или ее некрозе) в периодонт приводит, как правило, к хроническому длительноте-кущему воспалению. Клинически оно может не проявляться и обнаруживаться только на рентгенограмме по наличию резорбции костной ткани у верхушки корня.
В ряде случаев после проникновения раздражающих факторов в периодонт развивается острое воспаление, что обусловлено невозможностью оттока экссудата. В результате этого возникает болезненность, которая сохраняется до создания путей выхода для экссудата.
Следует отметить, что острая воспалительная реакция может возникать на фоне хронического воспаления с явлением резорбции костной ткани у верхушки корня.
Остеосклероз, или склерозирующий остит — ответная реакция костной ткани на слабый длительно действующий раздражитель. Клинически он протекает бессимптомно, а рентгенологически проявляется повышенной плотностью кости с усилием ее рисунка.
Касаясь этиологии периодонтита, указывают на инфекционные, травматические и медикаментозные факторы. Чаще всего периодонтит имеет инфекционную природу. В его возникновении ведущая роль принадлежит стрептококкам, среди которых негемолитические штаммы составляют 62 %, зеленеющий стрептококк — 26 %, гемолитический — 12 %. При этом наблюдаются микробные ассоциации, состоящие, в основном, из 2—5 видов.
В патогенезе процесса основная роль отводится поступлению содержимого корневого канала за верхушку и, в первую очередь, эндотоксинов, образующихся при распаде грамотрицательных бактерий. Эндотоксины приводят к образованию активных веществ, усиливающих проницаемость сосудов периодонта, а также оказывают выраженное антигенное воздействие на иммунную систему периодонта. Дальнейшее развитие процесса зависит от состояния иммунных механизмов. При выраженной защитной реакции процесс локализуется у верхушки корня и приобретает хроническое течение. Если же защитные механизмы ослаблены, то развивается острое диффузное воспаление. В силу того что структуры костной ткани не изменены и отток экссудата затруднен, эта стадия имеет выраженное клиническое проявление в виде острой боли.
Она сохраняется до тех пор, пока не начнется резорбция кости и не образуется выход для экссудата.
Морфологически при этом определяется картина воспалительной гиперемии: расширение сосудов, воспалительный экссудат с инфильтрацией лимфоцитов и гистиоцитов с примесью единичных полинуклеидов.
Классификация периодонтитов (по И. Г. Лукомскому)
1. Острый периодонтит: серозный, гнойный.
2. Хронический: гранулирующий, грануломатозный, фиброзный.
3. Обострившийся хронический периодонтит.
При сравнении этой классификации с классификацией ВОЗ обращает на себя внимание то, что последняя более полная. Особенно важно, что она включает кисты, которые нередко встречаются в практике врача-стоматолога. Кроме того, в нозологию К04.6—К04.7 включен дентоальвеолярный абсцесс, который может быть как дентального, так и пародонтального (маргинального) происхождения.
Касаясь классификации И. Г. Лукомского, следует указать на недостаточную обоснованность разделения хронического периодонтита на три формы — гранулирующий, грануломатозный и фиброзный. Если гранулирующая и грануломатозная формы имеют хотя бы незначительные различия в клиническом проявлении, то фиброзный периодонтит не имеет собственных клинических признаков. Известно, что расширение периодонтальной щели может быть при перегрузке зуба. Неравномерная периодонтальная щель всегда обнаруживается рентгенологически после успешно проведенного лечения, когда происходит восстановление костной ткани в очаге деструкции. В таких случаях диагноз «периодонтит» выглядит неубедительным, так как отсутствуют клинические проявления, а структура костной ткани у верхушки не изменена.
Острый апикальный периодонтит характеризуется появлением постоянных, постепенно усиливающихся болей.
Они имеют четкую локализацию, и пациент точно указывает пораженный зуб («симптом выросшего зуба»). Зуб мог ранее подвергаться лечению по поводу кариеса и быть запломбирован. Иногда боли возникают после лечения по поводу пульпита и пломбирования канала, но, как правило, при частичном его заполнении. При осмотре слизистая оболочка чаще не изменена, пальпация и перкуссия зуба умеренно болезненны. Рентгенологически изменения в периодонте, в большинстве случаев, не выявляются, что указывает на краткосрочность развития воспаления. По международной классификации это поражение соответствует острому апикальному периодонтиту пульпарного происхождения (К04.4).
В дальнейшем состояние постепенно утяжеляется. Дотрагивание до зуба и пальпация по переходной складке болезненны, слизистая оболочка гиперемирована соответственно верхушке корня больного зуба, отечна. Иногда выявляется скопление экссудата. Его отток невозможен, так как коронка зуба не повреждена или зуб запломбирован, покрыт коронкой, а при вскрытой полости зуба корневой канал заполнен пломбировочным материалом или распадом, а свищевой ход отсутствует.
Рентгенологически в костной ткани у верхушки корня изменения могут отсутствовать, но часто незначительные деструктивные изменения все же имеются.
При наличии острого воспаления в периодонте с выраженной лейкоцитарной инфильтрацией и преобладанием полиморфноядерных нейтрофилов возникает абсцесс. При этом происходит резорбция кости и распространение гнойного экссудата в окружающие ткани. Одним из условий стабилизации процесса является создание оттока. Возможны три варианта оттока: через корневой канал, под надкостницу с последующим образованием свища и через пародонтальный карман. Наиболее благоприятный путь — через корневой канал, когда выход гнойного экссудата снимает напряжение и процесс приобретает хроническое течение. Второй путь выхода гнойного экссудата — по костным структурам под надкостницу.