ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Ответы на вопросы
Дисциплина: Медицина
Добавлен: 05.02.2019
Просмотров: 4611
Скачиваний: 9
Томография уточняет локализацию и распространенность опухолевого процесса.
Диагноз устанавливается на основании выполнения цитологических исследований отпечатков, взятых с поверхности язв или путем проведения биопсии (пункционной, инцизионной и др.).
Лечение рака челюсти — комбинированное. Хирургическое лечение включает проведение резекции соответствующей челюсти с выполнением операции Крайла — удаление лимфатических узлов шеи вместе с окружающей клетчаткой, грудино-ключично-сосцевидной мышцей, внутренней яремной веной и под нижнечелюстной железой.
2)Изготовление и наложение шины Тигерштедта
2)Шина Тигерштедта.
Во время первой мировой войны для лечения раненых с челюстно - лицевыми повреждениями С.С. Тигерштедтом (зубным врачом русской армии, г. Киев) в 1915 г были предложены назубные алюминиевые шины, которые используются по настоящее время в виде гладкой шины - скобы, шины с распоркой (распорочным изгибом) и двучелюстных шин с зацепными петлями и межчелюстной тягой (рис. 18.4.3).
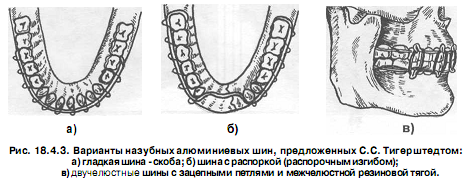
Гладкая шина - скоба используется при линейных переломах нижней челюсти, расположенных в пределах зубного ряда (от центральных резцов до премоляров), при переломах альвеолярного отростка верхней и нижней челюстей (на неповрежденном участке челюсти должно быть не менее 3-х устойчивых зубов с каждой стороны), при переломах и вывихах зубов.
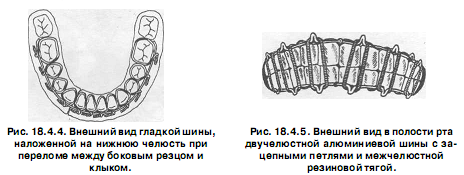
Техника изготовления шины следующая: из отожжённой алюминиевой проволоки толщиной 1,8-2 мм, при помощи крампонных щипцов, по зубной дуге изгибают шину (рис. 18.4.4) проводят лигатуры (из бронзо - алюминиевой проволоки) в межзубные промежутки, охватывая каждый зуб с язычной или небной стороны и отгибают медиальный конец проволоки вверх, а дистальный вниз (чтобы дифференцировать медиальные концы лигатур, расположенных между центральными резцами, которые обе загнуты кверху, нужно один конец проволоки с левой или правой стороны всегда загибать вниз); после того, как шина уложена на зубной ряд, концы проволочных лигатур скручивают между собой (медиальный конец с дистальным), обрезают скрученные лигатуры, оставляя свободный конец длиной до 5 мм и подгибают их в межзубной промежуток в медиальную сторону (по направлению к средней линии).
Шину с распоркой (рис. 18.4.3-6) изготавливают в тех же случаях, что и гладкую шину.Показанием для ее изготовления является отсутствие одного или нескольких зубов в месте перелома или при имеющемся дефекте костной ткани. Распорочный изгиб располагается всегда только в участке перелома челюсти. Края распорочного изгиба упираются в соседние зубы (во избежание смещения отломков), а глубина его должна соответствовать ширине боковой поверхности зуба, расположенного по краю дефекта.
Шина с зацепными петлями (рис. 18.4.5) накладывается на обе челюсти. Показанием для ее изготовления являются переломы нижней челюсти в пределах зубного ряда или за его пределами как без смещения отломков, так и с их смещением, а также при переломах верхней челюсти (в последнем случае обязательно дополнительно накладывается теменно - подбородочная повязка или стандартная подбородочная праща и головная шапочка).
На каждой алюминиевой шине делают по 5-6 зацепных крючков (петель), которые располагают в области четных зубов (второго, четвертого и шестого). Длина петель около 3-4 мм и они находятся под углом 35-40° к оси зуба. Шины укрепляют к зубам ранее описанным способом (см. технику изготовления шин). На шине, укрепленной на верхней челюсти, петли (крючки)направлены кверху, а на нижней челюсти - вниз. На зацепные петли надевают резиновые кольца (нарезают их из резиновой трубки диаметром около 8 мм). Подтягивать лигатурные проволоки нужно каждые 2-3 дня, а также каждые 5-6 дней (или по мере необходимости) требуется менять резиновую тягу.
Для изготовления назубных шин необходимы следующие материалы: алюминиевая проволока диаметром 1,8—2 мм и длиной 12—15 см (в случае большой жесткости ее необходимо прокалить и медленно охладить); бронзо-алюминиевая проволока диаметром 0,5—0,6 мм или проволока из нержавеющей стали диаметром 0,4—0,5 мм; инструменты: крампонные щипцы, анатомический пинцет, кровоостанавливающий зажим Бильрота (без зубчиков) или Кохера (с зубчиками), зуботехнические ножницы для резания металла, напильник. Общие правила при наложении назубных шин:
• подкожно вести 0,5 мл 0,1 % раствора атропина для удобства работы в связи с уменьшением саливации;
• выполнить местное обезболивание, лучше проводниковое;
• начинать изгибание шины с левой стороны челюсти больного (для левшей — с правой); некоторые авторы рекомендуют начинать изгибание шины со стороны перелома;
• шину изгибать пальцами левой руки, удерживая проволоку в правой руке крампонными щипцами (для левшей — наоборот);
• крампонные щипцы располагать на границе проволоки (заготовки) и изогнутого участка шины, предохраняя его от деформации;
• после примерки шины к зубам изгибать ее только вне полости рта;
• изготовленная шина должна обязательно прилегать к каждому зубу хотя бы в одной точке и располагаться междудесневым краем и экватором зуба;
• шину зафиксировать к каждому включенному в нее зубулигатурной проволокой;
• закручивать лигатурную проволоку только в направлениидвижения часовой стрелки (так договорились все врачи).
Правильно изготовленная шина должна:
-
располагаться в области шеек зубов
-
касаться каждого зуба
-
повторяя кривую зубного ряда
-
она не должна пружинить
-
ложиться на десневые сосочки и травмировать их.
Это обеспечивает преемственность при уходе за шиной, подтягивании и ослаблении лигатуры.
Начинают изготовление шины с изгибания большого зацепного крючка или зацепного шипа. При изгибании шины алюминиевую проволоку фиксируют крампонными щипцами, а изгибают ее, прижимая проволоку пальцами к щечкам щипцов, чтобы избежать деформации подогнанного к зубам участка шины. Во рту шину примеряют, а изгибают ее вне рта больного. Для примерки изогнутого участка шины его прикладывают к зубам пациента и фиксируют пальцами правой руки в области большого зацепного крючка или зацепного шипа, т.е. в участке уже изготовленной шины. Это условие весьма существенно. Нельзя примерять шину, удерживая ее за выступающий изо рта участок проволоки, так как это приводит к неправильному размещению шины на зубах. Изготовив шину на одну половину челюсти, переходят к ее изгибанию на другой половине. При этом длинный конец проволоки заготовки необходимо отогнуть на 180°, оставляя ее кусок, достаточный для изготовления второй половины шины.
БИЛЕТ № 11
1. Больной Н. 40 лет, обратился с жалобами на косметический изьян лица. 6 месяцев назад получил автомобильную травму. При осмотре обнаружен обширный сквозной тотальный дефект тканей щеки, нижней губы, подбородка справа. Альвеолярный отросток и зубы соответствующей половины оголены. Какой метод пластики целесообразен?
1)Диагноз:Филатовский стебель
Пластика филатовским стеблем.
Показанием к применению этого многоэтапного способа являются обширные дефекты средней и нижней зоны лица (носа, щек, верхней и нижней губы, подглазничной области), наружного уха, подбородка, пластика неба.
Кожный круглый стебель может быть сформирован на любом месте, где кожа имеет поддающуюся смещению подкожную жировую клетчатку, т.е. в том месте, где кожа легко берется в складку. Такими местами являются: шея, область перехода груди на плечо, внутренняя поверхность плеча, боковая поверхность грудной клетки, кожа живота (в вертикальном или косом направлении) и др.
Формирование стебля. Двумя параллельными разрезами выкраивается кожная лента необходимой длины и ширины. Лоскут является наиболее жизнеспособным при условии, если длина его превышает ширину не более чем в 2-3 раза. Соотношение ширины к длине стебля составляет 1:2 или 1:3.
Вначале делается только разрез кожи, подкожной жировой клетчатки по краям сократившейся кожной ленты. После гемостаза острым и тупым путем отсепарируют ткани от фасции. Кожную ленту поднимают на марлевом бинте, останавливают кровотечение путем перевязки сосудов. Сшивают кожную ленту в трубку при помощи узловых шелковых швов. У ножек лоскута остаются треугольные дефекты кожи, которые закрываются при помощи двух симметричных треугольных лоскутов (noЛимбергу). На стебле нельзя допускать даже малейшего натяжения кожи, т.к. из-за послеоперационного отека нарушается кровоснабжение стебля. Операцию завершают наложением асептических салфеток на швы стебля и его ложе. При гладком заживлении раны швы на кожном стебле снимают на 8-10 день, а на материнской почве - на 10-12 день.
Миграцию стебля лучше всего проводить через 30-45 дней после его формирования. Прежде чем начать миграцию стебля необходимо провести пробу на определение состоя-ния кровоснабжения через остающуюся ножку. Проба состоит в перетягивании основа-ния ножки, предназначенной для отсечения, тонким резиновым жгутом. Если стебель после пережатия ножки в течение часа не изменяется в цвете и не холодеет, то он считается подготовленным к миграции.
2)Вскрытие поверхностных абсцессов челюстно-лицевой области.
Методика операции вскрытия абсцессов
флегмон щечной области
1. Обезболивание
— местная инфильтрационная анестезия
на фоне премедикации, наркоз (внутривенный).
2. Разрез кожи в области носогубной
складки или в поднижнечелюстной области
параллельно и ниже на 1-1,5 см края челюсти.
Гемостаз.
3. Вскрытие гнойного очага
путем расслоения подкожной клетчатки
над щечной мышцей с помощью
кровоостанавливающего зажима по
направлению
к центру воспалительного
инфильтрата
4. Введение в рану
ленточного дренажа из перчаточной
резины или полиэтиленовой пленки
5. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками.
БИЛЕТ № 12
1.Мужчина С., 45 лет обратился к врачу-стоматологу с жалобами на наличие образования под мочкой уха, которое ничем себя не проявляет. Больной отмечает, что данное образование он обнаружил 5 лет назад, которое не беспокоило, постепенно увеличиваясь. Анамнез жизни без особенностей.
Объективно: в околоушной области определяется образование округлой формы, не спаянное с кожей, плотной консистенции, безболезненное, с гладкой поверхностью. Образование умеренно подвижное, не спаянное с окружающими тканями. Признаков поражения ветвей лицевого нерва нет.
-
Для какого заболевания характерны жалобы больного, анамнез заболевания и объективные данные?
-
Нужны ли дополнительные методы исследования и какие для уточнения диагноза?
1)Диагноз :Мономорфная аденома
Мономорфная аденома встречается в двух разновидностях:аденолимфома и аденома (сиалоаденома). Аденолимфома встречается, как правило, в околоушной железе, преимущественно у мужчин в пожилом возрасте, опухоль доброкачественная, до 5 см в диаметре, мягкоэластической консистенции.
Мономорфные аденомы встречаются значительно реже, чем плеоморфные. Обнаруживаются в любом возрасте, но чаще после 40 лет. Источником развития аденомы является эпителий концевых отделов и выводных протоков слюнных желез. Чаще наблюдаются в околоушных железах.
Дополнительные методы обследования: эхография, сиалография, термовизиография, цитология, гистология,сканирование.
Эхография (Echography) - применение ультразвуковых волн для изучения и определения местоположения органов и структур внутри тела человека. Ультразвуковые волны по-разному отражаются от различных структур внутри человеческого тела.
Сиалография— рентгенологическое исследование, проводимое после введения контраста в слюнные железы (липиодол ультра-флюид, 10 %-й этиотраст, реже — водорастворимые контрасты). Вводят препарат одноразовым шприцем с затупленной и слегка изогнутой иглой в пределах 1,0—2,0 мл (до первых болевых ощущений) и сразу проводят рентгенографию (пантомосиалографию, сиалотомографию).
ПРОГНОЗ благоприятен при радикально проведенном оперативном вмешательстве. Поскольку удаляя опухоль околоушной железы заранее нельзя точно определить ее вид, то желательно, как минимум, провести частичную паротидэктомию, а лучше - субтотальную паротидэктомию с выделением ветвей лицевого нерва.
2)Вскрытие поверхностных абсцессов челюстно-лицевой области.
Методика операции вскрытия абсцессов
флегмон щечной области
1. Обезболивание
— местная инфильтрационная анестезия
на фоне премедикации, наркоз (внутривенный).
2. Разрез кожи в области носогубной
складки или в поднижнечелюстной области
параллельно и ниже на 1-1,5 см края челюсти.
Гемостаз.
3. Вскрытие гнойного очага
путем расслоения подкожной клетчатки
над щечной мышцей с помощью
кровоостанавливающего зажима по
направлению
к центру воспалительного
инфильтрата
4. Введение в рану
ленточного дренажа из перчаточной
резины или полиэтиленовой пленки
5. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками.
БИЛЕТ № 13
1. Мужчина О., 42 лет, обратился с жалобами на косметический недостаток лица. 6 месяцев назад получил автомобильную травму. При осмотре обнаружен тотальный дефект тканей носа. Для лечения больного хирург решил применить метод тотальной ринопластики. Назовите автора методики, используемый материл для пластики.
2.Интерпретация биохимического анализа крови.
1)Диагноз:Тотальная ринопластика филатовским стеблем по ф. М. Хитрову
Ф. M. Хитров предложил оригинальную методику ринопластики сдвоенной лентой из круглого филатовского стебля с почти полным удалением подкожной жировой клетчатки. Этапы этой методики :
1) формируют круглый стебель в области нижних отделов наружной поверхности грудной клетки с переходом на переднюю поверхность живота из кожной ленты размером 10x24 см;
2) через 3—4 нед после первого этапа мигрируют стебель. Миграцию дистального конца стебля осуществляют в область первого межпястного промежутка кисти или в область нижнего метафиза
предплечья по такому же способу, т. е. под отслаиваемый языкообразный лоскут;
3) спустя 3 нед после выполнения второго этапа при условии гладкого приживления и проведенной тренировки стебля под отслоенный языкообразный лоскут в области корня носа подшивают конец филатовского стебля, с площадки которого удаляют участок кожи, равный по форме и величине отслоенному лоскуту у корня носа;
4) одномоментно формируют все отделы носа. Питающую ножку стебля отсекают от руки на 21-й день после предыдущего этапа и стебель приподнимают кверху. Иссекают рубцы на задней
поверхности стебля и по линии приживления его к краям кожи в области корня носа. Стебель распластывают в полосу кожи. Раневая поверхность его приобретает бороздчатый вид. На гребне каждого возвышения между бороздами имеется плотный бессосудистый рубец, под которым находится слой неизменной подкожной жировой клетчатки. После иссечения этой клетчатки раневая поверхность распластанного стебля покрыта тонким слоем клетчатки с множественными кровоточащими точками и ясно видимыми на глаз извитыми сосудами. Эту полосу кожи перегибают поперек на уровне расположения крыльев и кончика носа. По краям кожи дефекта
носа и на верхней губе производят разрезы по линиям расположения оснований боковых стенок, крыльев и перегородки носа. Для перегородки носа на верхней губе делают углообразный разрез вершиной угла книзу; очерченный участок кожи приподнимают кверху. Взявшись пальцами обеих рук за концы линии перегиба дублированной площадки, сгибают ее продольно, придавая ей
аркообразную форму. При этом на задней поверхности дублированной площадки появляется продольная складка кожи и отчетливо вырисовываются контуры крыльев кончика и перегородки носа. Из кожной складки на задней поверхности площадки формируют перегородку носа. Дублированную площадку кожи спускают к краям разрезов для оснований боковых стенок, крыльев и кожной перегородки носа. Затем края кожи дублированной площадки сшивают с краями разрезов кожи, произведенных для оснований крыльев и боковых стенок носа, после чего формируют кожную перегородку носа. Эту манипуляцию обязательно начинают с того, что кожную складку, образующуюся на внутренней поверхности дублированной площадки, захватывают хирургическим пинцетом на том уровне, где кожная перегородка переходит в кончик носа (и на глубине 1,5—2 см), после чего подтягивают ее кпереди и кверху. При этом совершенно отчетливо становятся видны кончик и крылья носа с тонким и симметричным переходом кончика в перегородку носа. Удерживая пинцетом складку кожи, накладывают матрацные, —