ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 16.03.2019
Просмотров: 53552
Скачиваний: 1953
430
сообщающейся с костными отломками, или формирование в ней гнойного свища
указывают на развитие посттравматического остеомиелита. В этом случае на
рентгенограммах обычно обнаруживают узурацию концов костных отломков, небольшие
полости с мелкими пластинчатыми секвестрами на фоне воспалительного остеопороза.
Рентгенологические изменения локализуются в зоне перелома, чаще ещё не сросшегося к
этому времени. При огнестрельном остеомиелите (рис. 145), кроме первичных
(образовавшихся при ранении) и вторичных (образовавшихся вследствие воспаления)
секвестров, могут определяться инородные тела - пули, дробь, осколки снарядов, которые
поддерживают гнойновоспалительный процесс. Посттравматический остеомиелит
протекает так же, как и гематогенный: острый процесс переходит в хронический, который
характеризуется периодами ремиссии и рецидивов. Посттравматический остеомиелит
часто приводит к формированию ложного сустава.
Лечение
При посттравматическом остеомиелите показана хирургическая операция, при которой
удаляют секвестры, некротизированные костные осколки, гнойные грануляции, иссекают
свищи. Поспешное удаление металлических конструкций при осложнении перелома
остеомиелитом не всегда приводит к улучшению состояния больного (возможно даже его
ухудшение). Удаление металлической конструкции необходимо, если она не обеспечивает
иммобилизации (при интрамедуллярном остеосинтезе) или когда поражается кость на
большом протяжении по ходу конструкции.
Внеочаговый остеосинтез при осложнении остеомиелитом перелома кости выполняет
роль лечебной иммобилизации, которая необходима при остеомиелите. При наличии
несросшегося перелома и остеомиелита производят экономное освежение костных
отломков с последующей их репозицией. Такой сложный вопрос, как иммобилизация
костных отломков, в этих случаях решают строго индивидуально. Методом выбора
является внеочаговый компрессионный остеосинтез (рис. 146). При неэффективности
лечения ложного сустава, осложнённого хроническим остеомиелитом, после ликвидации
остеомиелитического процесса возможна резекция кости в пределах здоровых тканей с
одновременной аутотрансплантацией кости.
Рис. 146. Остеотомия с перемещением отломков в аппарате Илизарова.
431
Главное в профилактике посттравматического остеомиелита состоит в
предотвращении вторичного инфицирования открытых ран, в особой тщательности
первичной хирургической обработки раны при открытом переломе костей и в учёте
показаний и противопоказаний к металлоостеосинтезу в этих условиях.
Гнойный артрит
Гнойный артрит (arthritis purulenta) - воспалительный процесс в суставе, вызванный
гноеродной микробной флорой.
Этиология и патогенез
Возбудитель гнойного артрита - гноеродная микробная флора. Среди возбудителей
преобладает стафилококк, но встречаются и другие (стрептококк, пневмококк,
энтеробактерии, гонококк и др.). Острый гнойный артрит бывает первичным и
вторичным. Первичное инфицирование происходит при ранении сустава, при вторичном
инфицировании патогенная гноеродная микрофлора попадает в сустав гематогенным пу-
тём из отдалённых гнойных очагов или при гнойном воспалении окружающих сустав
тканей. Изменения в суставе зависят от характера воспаления (серозное, гнойное,
фибринозное, гнилостное). Большое значение имеет и распространённость процесса.
Переход воспаления на суставной хрящ и губчатое вещество эпифизов костей
свидетельствует об остеоартрите. Воспалительный процесс в суставе быстро приводит к
экссудации, гиперемии, отёку и лейкоцитарной инфильтрации синовиальной оболочки
(синовиту). Воспаление очень редко ограничивается синовиальной оболочкой, обычно она
распространяется на всю суставную сумку, что приводит к развитию флегмоны суставной
сумки. Распространение воспаления на окружающие ткани способствует образованию
параартикулярной флегмоны. Дальнейшее прогрессирование гнойного процесса может
привести к развитию обширных гнойных затёков (рис. 147, 148).
Гнойным воспалительным процессом чаще всего поражаются коленный (гонит),
тазобедренный (коксит) и плечевой (омартрит); другие суставы вовлекаются в
воспалительный процесс реже.
Клинические проявления и диагностика
Клинические проявления острого гнойного артрита: острое начало, сильная боль и
ограничение движений в суставе, напряжение, инфильтрация и гиперемия кожных
покровов, изменение контура сустава. При осложнении процесса появляются местные
признаки флегмоны. К общим клиническим симптомам относятся проявления гнойной
интоксикации: высокая температура тела, слабость, недомогание, озноб, потливость,
угнетение сознания, прогрессирующая анемия и др.
Обследование больных острым гнойным артритом имеет свои особенности. При сборе
анамнеза необходимо выяснить наличие травмы сустава. При отсутствии травмы
предполагают гематогенный путь инфицирования сустава.
При осмотре следует обращать внимание на вынужденное (полусогнутое) положение
конечности, наличие гиперемии кожных покровов, степень изменения конфигурации
сустава. При этом поражённый сустав сравнивают с симметричным. При пальпации
определяются местная гипертермия кожи над суставом, болезненность, флюктуация,
указывающая на скопление жидкости в полости сустава или наличие параартикулярной
флегмоны. При большом количестве выпота в коленном суставе отмечают симптом
432
баллотирования надколенника. Необходимо определить объём движений в поражённом
суставе, степень их ограничения косвенно указывает на выраженность воспалительного
процесса.
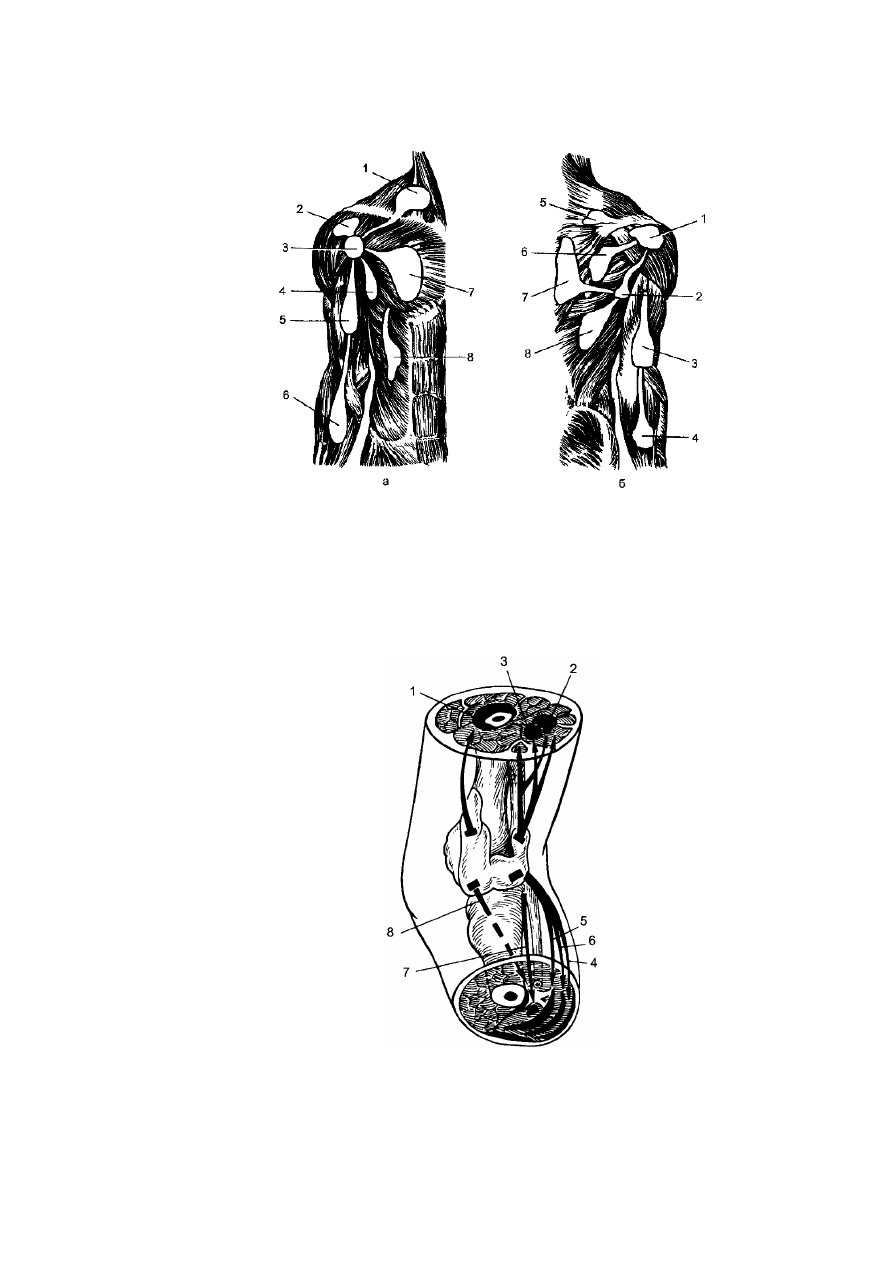
Рис. 147. Распространение затёков при гнойном плечевом артрите. а - передняя
поверхность: 1 - надключичный затёк, 2 - поддельтовидный затёк, 3 - плечевой сустав, 4
- подмышечный затёк, 5 - передний затёк плеча, 6 - передний затёк предплечья, 7 -
субпекторальный затёк, 8 - затёк на брюшную стенку; б - задняя поверхность: 1 -
поддельтовидный затёк, 2 - подмышечный затёк, 3 - задний затёк плеча, 4 - задний затёк
предплечья, 5 - надкостный затёк, 6 - подостный затёк, 7 - подтрапециевидный затёк, 8
- затёк под широкую мышцу спины.
Рис. 148. Затёки при гнойном гоните: 1 - глубокий передневерхний; 2, 3 - задневерхние;
4 - задненижний между т. gastrocnemius et т. soleus; 5 - задненижний под глубокую
пластинку фасции голени; 6 - между т. soleus и глубокой фасцией голени; 7 - по задней
поверхности межкостной перепонки; 8 - передненижний по межкостной перепонке.
433
Большое значение для исследования имеет пункция сустава: по характеру выпота
удаётся уточнить особенность воспалительного процесса (серозный, гнойный, гнойно-
геморрагический и др.). Проводят микробиологическое исследование эвакуированного
выпота для определения вида патогенной микрофлоры и её чувствительности к
антибиотикам.
При исследовании крови выявляют обычные признаки гнойного воспаления:
лейкоцитоз, нейтрофилёз, повышенную СОЭ, диспротеинемию.
Рентгенологическое исследование при остром гнойном артрите позволяет
обнаружить расширение суставной щели, остеопороз в эпифизарных концах костей
поражённого сустава.
Лечение
Лечение острого гнойного артрита включает как местные, так и общетерапевтические
мероприятия. Местное лечение: а) пункция сустава с эвакуацией гнойного выпота,
промывание полости сустава антисептическим раствором и затем введение антибиотиков
(рис. 149); лечебные пункции проводят ежедневно - до прекращения скопления
воспалительного экссудата в полости сустава; б) иммобилизация конечности с помощью
гипсовой лонгеты или лечебной шины; в) физиотерапия: УВЧ, кварцевое облучение,
электрофорез трипсина, антибиотиков и др.; г) после стихания воспалительного процесса -
лечебная физкультура, массаж и другие мероприятия для восстановления функций
сустава.
Рис. 149. Пункция при гнойном артрите тазобедренного (а), коленного (б),
голеностопного (в), плечевого (г) суставов.
434
Общее лечение включает антибиотикотерапию, проводимую с учётом данных
микробиологических исследований, иммунотерапию, переливания крови, плазмы,
белковых кровезамещающих жидкостей, дезинтоксикационную терапию, рациональное
питание, насыщенное белками и витаминами.
Хирургическое вмешательство - артротомия - показано лишь в случаях, когда
пункционный метод лечения с общей и местной антибактериальной терапией оказывается
безуспешным. При артротомии из полости сустава эвакуируют гнойный выпот,
фибринозные плёнки, после чего вводят дренажи для активного длительного промывного
санирования (рис. 150). При параартикулярной флегмоне необходимы её вскрытие и
дренирование, дальнейшее лечение - по обычным правилам.
Рис. 150. Проточно-промывное дренирование тазобедренного сустава после
артротомии: а - пункция полости сустава и подведение микроирригатора; б - проточно-
промывное дренирование полости тазобедренного сустава антисептиками.
Мерами профилактики острого гнойного артрита являются тщательная первичная
хирургическая обработка ран при ранениях сустава, строгое соблюдение асептики при
ортопедических операциях и правильное лечение гнойных процессов в тканях,
прилежащих к суставу.
Бурсит
Бурсит (bursitis) - воспаление слизистых сумок, которые представляют собой
ограниченные соединительнотканные мешки с гладкой внутренней поверхностью,