ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 31.10.2019
Просмотров: 743
Скачиваний: 1
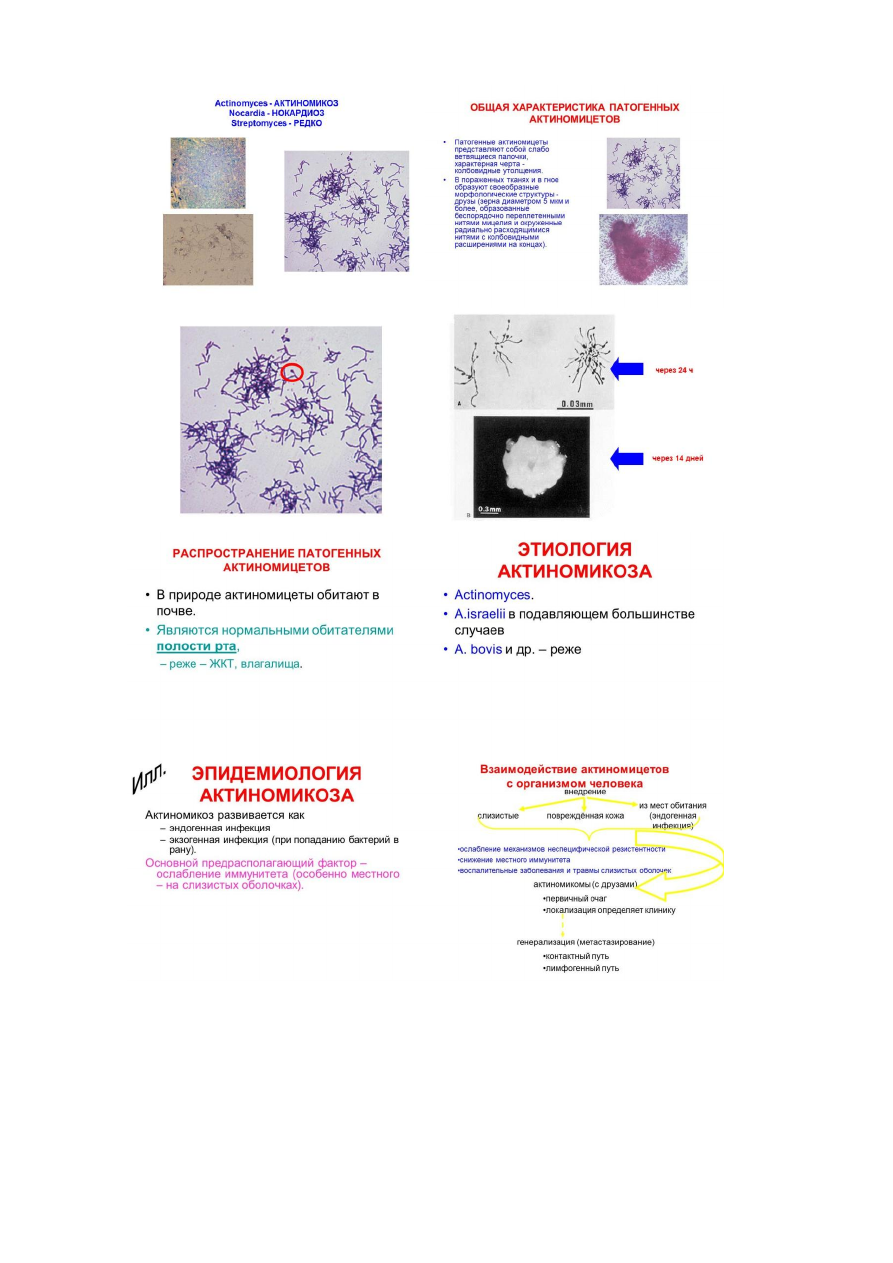
МДФд. Занятие № 23
- 16 -

МДФд. Занятие № 23
- 17 -
МДФд-23В. Теоретический материал
МИКОБАКТЕРИИ
Микобактерии относятся к порядку Actinomycetales, где в рамках семейства
Mycobacteriaceae формируют род Mycobacterium.
Культивируемые на искусственных питательных средах микобактерии делятся на две ос-
новные подгруппы: быстрорастущие (формирующие видимый рост за неделю) и медленнорасту-
щие (которым для формирования видимого роста нужно времени больше, чем неделя). По способ-
ности образовывать пигмент быстрорастущие микобактерии делятся на нехромогенные, лишен-
ные такой способности (например, M.smegmatis), и обладающие способностью к пигментообразо-
ванию (например, M.phlei). Медленнорастущие микобактерии также делятся на нехромогенные
(например, комплекс M.avium-intracellulare) и хромогенные (например, M.kansasii). Все они опре-
деляются как условно-патогенные, или атипичные, микобактерии. К патогенным микобактериям
относится третья подгруппа медленнорастущих микобактерий, в которую выделены возбудители
туберкулеза, а также отдельная (наравне с культивируемыми микобактериями) группа – некульти-
вируемые микобактерии, включающая в себя единственный вид: M.leprae.
Микобактерии – особая группа прокариот, отличающаяся от остальных бактерий своей ки-
слото-, спирто- и щелочеустойчивостью, высоким содержанием липидов в клеточной стенке (бо-
лее половины еѐ массы), очень медленных ростом.
Высокое содержание липидов в клеточной стенке обусловливает окрашивание микобакте-
рий по Цилю-Нильсену в красный цвет. Вместе с тем необходимо иметь в виду, что встречаются и
кислотоподатливые (окрашивающиеся по Цилю-Нильсену в синий цвет) микобактерии.
МДФд. Занятие № 23
- 18 -
ВОЗБУДИТЕЛИ ТУБЕРУЛЕЗА
Возбудителями туберкулеза являются три вида: M.tuberculosis (вызывает примерно 92%
случаев туберкулеза у человека), M.bovis (этиологический фактор примерно 5% случаев туберку-
леза у человека) и M.africanum (на который приходится отсавшиеся 3% случаев туберкулеза в че-
ловеческой популяции).
«Палочка Коха» (собирательный термин, часто используемый для обозначения возбудителя
туберкулеза) – это тонкая и стройная, похожая на швейную иглу, прямая или слегка изогнутая па-
лочка, обладающая большим полиморфизмом (в том числе и по своим тинкториальным свойст-
вам), особенно – в организме больных под влиянием лечебных препаратов.
Палочка Коха имеет сложные питательные потребности. На жидких средах вырастает за не-
делю в виде морщинистой пленки, на плотных – в течение 2-4 недель, формируя R-формы коло-
ний (похожие на бородавки или цветную капусту) с желтым пигментом. Лучшей средой для ее
выделения считается свернутая среда Левенштейна-Иенсена в разных модификациях (включает в
себя малахитовый зеленый как агент, ингибирующий рост контаминирующей патологический ма-
териал сопутствующей микрофлоры).
Единственный тест, используемый для идентификации возбудителей туберкулеза и осно-
ванный на их биохимических свойствах – ниациновая проба (о ней будет сказано ниже).
Антигенами палочки Коха являются туберкулопротеин, полисахариды, фосфатиды, корд-
фактор. Но антигенный состав всех видов микобактерий сходен, вследствие чего серологический
метод их идентификации практически не используется.
К факторам патогенности палочки Коха относятся сульфатиды (серосодержащие гликопро-
теиды), корд-фактор (гликолипид, располагающийся на поверхности и в толще клеточной стенки),
липиды и белки.
Сульфатиды снижают активность фагоцитов, ингибируя в них фагосомо-лизосомальное
слияние, а также усиливают действие корд-фактора.
Корд-фактор – главный фактор патогенности возбудителей туберкулеза, лишенные его ту-
беркулезные палочки являются невирулентными или слабовирулентными для человека. Корд-
фактор поражает мембраны митохондрий, блокируя в них процессы окислительногофосфорилиро-
вания. Кроме того, он тормозит миграцию фагоцитов.
Липиды туберкулезной палочки оказывают повреждающее действие на ткани макроорга-
низма.
Токсические липиды палочки Коха состоят из нейтральных жиров, восков, стеринов, фос-
фатидов, жирных кислот (фтиоидной, миколовой, туберкулостеариновой, пальмитиновой), корд-
фактора.
Выделяют три фракции токсических липидов туберкулезной палочки. Наиболее активная из
них – фосфатидная фракция (содержит фтиоидную кислоту), которая вызывает специфическую
тканевую реакцию с образованием эпителиоидных клеток. Жировая (нейтральные жиры) фракция,
также содержащая фтиоидную кислоту, вызывает образование туберкулоидной ткани. Восковая
фракция (содержит миколовую кислоту) вызывает реакции с образованием многочисленных ги-
гантских клеток.
Белки палочки Коха (составляют основу туберкулина) вызывают сенсибилизацию организ-
ма, но, наряду с этим, оказывают еще и повреждающее действие на ткани.
Возбудители туберкулеза устойчивы во внешней среде. При кипячении погибают через 5
минут, прямой солнечный свет убивает их в течение часа. Химические дезинфектанты по отноше-
нию к микобактериям малоэффективны (например, 5% раствор фенола убивает их только через 5-
6 часов). Туберкулезная палочка способна вырабатывать устойчивость ко многим антибактери-
альным средствам.
ТУБЕРКУЛЕЗ
Источником инфекции при туберкулезе является больной человек, реже – животное. Ос-
новной механизм передачи аэрозольный (чаще – воздушно-пылевой). Дополнительный путем за-
ражения служит алиментарный, в частности, заражение M.bovis часто происходит от крупного ро-
гатого скота через молоко и молочные продукты.
Туберкулез – это инфекционное заболевание человека и животных, характеризующееся на-
клонностью к хроническому течению и образованием специфических воспалительных изменений
(туберкулом). Туберкулезная палочка может поражать любой орган и любую ткань.
Входными воротами инфекции служат дыхательные пути (чаще всего), любые слизистые
оболочки и любой поврежденный участок кожи. Из ворот инфекции фагоцитами туберкулезные
палочки доставляются в региональные лимфатические узлы. При этом у инфицированного чело-
МДФд. Занятие № 23
- 19 -
века формируется так называемый первичный туберкулезный комплекс: гранулема в месте вне-
дрения возбудителя + воспалительный процесс в региональных лимфатических узлах + сенсиби-
лизация организма. При доброкачественном течении гранулема кальцифицируется и рубцуется, а
у человека формируется противотуберкулезный иммунитет (но возбудитель в гранулеме сохраня-
ется). При действии неблагоприятных факторов, снижающих антиинфекционную резистентность
организма человека, происходит гематогенная генерализация процесса с образованием множест-
венных очагов, склонных к распаду.
Инфекционная гранулема (бугорок) при туберкулезеобразуется в месте внедрения возбуди-
теля и является следствием защитной реакции организма, направленной на локализацию возбуди-
теля в месте внедрения.
В центре ее находятся гигантские клетки Пирогова-Лангганса с множеством ядер, именно в
этих клетках и находятся туберкулезные палочки. Центр гранулемы окружен эпителиоидными
клетками, составляющими главную ее массу. По периферии располагаются лимфоидные клетки.
При неблагоприятном течении процесса инфекционная гранулема может увеличиваться и
подвергаться творожистому (казеозному) распаду под влиянием токсических продуктов туберку-
лезной палочки.
При благоприятном течении процесса инфекционная гранулема окружается соединитель-
нотканной капсулой, сморщивается и пропитывается солями кальция. Так как туберкулезная па-
лочка в ней сохраняется, туберкулез является примером заболевания, при котором вырабатывается
так называемый нестерильный иммунитет.
Ведущую роль в иммунитете при туберкулезе играют Т-клетки. Антитела к корд-фактору и
другим факторам вирулентности палочки Коха играют вспомогательную роль. Локализация воз-
будителя путем образования гранулем происходит вследствие реакции гиперчувствительности за-
медленного типа (ГЗТ), очень выраженной при этой инфекции.
Инфекционная аллергия всегда сопутствует инфицированию туберкулезной палочкой. Вы-
является туберкулиновыми пробами (в большинстве стран предпочтение отдается внутрикожному
тесту – реакции Манту). Реакция Манту становится положительной через 6-10 недель после инфи-
цирования. Туберкулин, используемый в качестве аллергена, представляет собой фильтрат авто-
клавированной бульонной кльтурыM.tuberculosis. Для реакции Манту используется очищенный
белковый препарат туберкулина (ППД).
У детей туберкулиновая проба может иметь диагностическую ценность (а именно, у детей,
не вакцинированных БЦЖ). У взрослых туберкулиновые пробы ставятся с целью определения ин-
фицированности, отбора контингента для ревакцинации, контроля эффективности вакцинации, а
также для оценки течения туберкулезного процесса.
Сенсибилизированный организм (т.е. инфицированный туберкулезной палочкой) приобре-
тает способность быстро связывать новую дозу возбудителя и удалять ее (в этом процессе веду-
щую роль играют Т-лимфоциты) из организма. Поэтому заболевание туберкулезом у взрослых,
уже инфицированных туберкулезной палочкой, в большинстве случаев протекают относительно
доброкачественно, в виде местного процесса в легких, а не в виде генерализованного процесса, как
у детей при первичном заражении.
Патологическим материал при микробиологической диагностике туберкулеза забирается из
пораженного органа (при туберкулезе легких, наиболее часто встречающейся форме этой инфек-
ции, берется мокрота). Патологический материал микроскопируется (используется окраска по Ци-
лю-Нильсену и окраска флуорисцентным красителем аурамином) и, после обработки (для избав-
ления от сопутствующей микрофлоры) кислотой и последующей нейтрализацией щелочью ис-
пользуется для выделения чистой культуры и для заражения морской свинки. Выделенная чистая
культура идентифицируется до вида и тестируется на предмет чувствительности к лечебным пре-
паратам. Морская свинка в положительном случае заболевает и погибает. Наличие в патологиче-
ском материале возбудителей туберкулеза можно выявить и с помощью ПЦР.
Таким образом, при микробиологической диагностике туберкулеза используются микро-
скопический, культуральный, биологический, молекулярно-генетический методы. Серологический
метод (выявление в сыворотке крови специфических антител) используется редко.
Туберкулез – одна из немногих инфекций, диагноз которой можно поставить, используя
микроскопический метод. Однако, концентрация туберкулезных палочек в патологическом мате-
риале невелика, поэтому прямая микроскопия может дать ложноотрицательный результат. Пред-
почтительней пользоваться методами обогащения (гомогенизацией, флотацией) – для повышения
концентрации в полях зрения туберкулезных палочек. Еще более эффективна флуоресцентная
микроскопия с обработкой мазка флуоресцентной краской, чаще всего – аурамином.
Метод гомогенизации заключается в том, что суточная доза мокроты разбавляется равным
объемом 1% раствора едкого натра, энергично встряхивается 10-15 минут, нейтрализуется кисло-
той, центрифугируется и осадок используется для приготовления мазка. Метод флотации служит
для еще более сильного обогащения микроскопируемого материала: гомогенизированная мокрота
прогревается на водяной бане при 55
0
С в течение 30 минут, после чего к ней добавляют 1-2 мл
МДФд. Занятие № 23
- 20 -
ксилола, 10 минут встряхивают и отстаивают при комнатной температуре 20 минут – мазок дела-
ется из формируемого в результате отстаивания пенообразного слоя. Во всех случаях при микро-
скопической диагностике туберкулеза готовят так называемый «толстый мазок»: мокроту наносят
на предметное стекло в несколько слоев, каждый раз дожидаясь, пока предыдущий слой подсох-
нет.
При использовании в диагностике туберкулеза культурального, а также биологического ме-
тодов диагностики, патологический материал предварительно (т.е. перед засевом на питательную
среду или перед введением лабораторному животному) обрабатывают кислотой, затем нейтрали-
зуют щелочью и тщательно промывают водой. Эта процедура позволяет избавиться от посторон-
ней, кислотоподатливой, микрофлоры, но замедляют и без того отнюдь не быстрый рост возбуди-
телей туберкулеза, поэтому не применяется в тех случаях, когда патологический материал берется
из закрытых полостей (т.е. он в норме должен быть стерилен).
При культуральном методе диагностики туберкулеза патологический материал засевается
на среду Левенштейна-Йенсена и культивируется на протяжении от 2 до 12 недель. Выросшая
культура идентифицируется с помощью ниациновой пробы (с этой целью может использоваться и
биопроба). Обязательно определяют чувствительность выделенной культуры к туберкулостатиче-
ским препаратам.
При биологическом методе диагностики туберкулеза 0,1 мл патологического материала
вводится морской свинке или подкожно в паховую область или внутрибрюшинно. На 5-10 сутки у
животного развивается лимфаденит, а через 3-4 недели – положительная реакция на туберкулин.
Погибает морская свинка через 1-2 месяца после начала эксперимента. Бывший раньше «золотым
стандартом» в диагностике туберкулеза, биологический метод в настоящее время менее информа-
тивен, поскольку изониазидустойчивые штаммы туберкулезной палочки снижают свою вирулент-
ность для морской свинки.
Существует ускоренный метод выделения туберкулезной палочки (метод микрокультур,
метод Прайса), осуществляемый следующим образом. Готовятся «толстые мазки» из патологиче-
ского материала на узких предметных стеклах. Мазки обрабатываются 6% серной кислотой, ней-
трализуются щелочным раствором, промываются водой. Затем помещают во флаконы с гемолизи-
рованной цитратной кровью в разведении 1:4 (средой Школьникова). Через несколько дней куль-
тивирования (обычно каждый два дня по одному стеклу) мазки достают, окрашивают по Цилю-
Нильсену и микроскопируют. Этот метод позволяет не только выявить в мокроте микобактерии,
но и определить их вирулентность: вирулентные располагаются в виде «лисьих хвостов» (вследст-
вие наличия в них корд-фактора), невирулентные микобактерии располагаются беспорядочно.
Выделенная культура туберкулезной палочки идентифицируется до вида. Как правило,
M.africanum в европейских лабораториях не идентифицируется, для отличия же M.tuberculosis (че-
ловеческого типа возбудителя туберкулеза) от M.bovis (бычьего типа возбудителя туберкулеза)
используют ниациновую пробу Конно и биопробу. Нациновая проба осуществляется следующим
образом: к культуре микобактерий в жидкой питательной среде добавляется 1 мл раствора KCN и
1 мл раствора хлорамина, появляющаяся через несколько минут ярко-желтая окраска свидетельст-
вует о том, что культура принадлежит к M.tuberculosis, если цвет не меняется – культура принад-
лежит M.bovis. Для дифференциации этих двух видов с помощью биопробы культурой (или, для
экономии времени, мокротой больного) заражают одновременно морскую свинку и кролика. Мор-
ская свинка заболеет в любом случае – она служит индикатором наличия в патологическом мате-
риале туберкулезной палочки любого вида, а кролик заболеет лишь в случае заражения его
M.bovis.
Отдельную проблему представляет собой выявление L-форм туберкулезной палочки. Для
этого используют три подхода. Во-первых, существуют специальные флюоресцирующие диагно-
стические сыворотки против специфических антигенов L-форм палочки Коха (т.е. их можно вы-
явить с помощью РИФ). Во-вторых, проводят засев патологического материала в специальную по-
лужидкую среду с последующей микроскопией образовавшегося через полтора-два месяца мутно-
го облачка с включениями (похожего на манную крупу) с помощью фазово-контрастного микро-
скопа; полученная культура может верифицироваться методом ПЦР. В третьих, используют мно-
гократные пассажи на морских свинках: при этом L-формы повышают свою вирулентность и, в
конце концов, вызывают у лабораторного животного инфекцию.
Для специфической профилактики туберкулеза используется вакцина БЦЖ (вводится внут-
рикожно) – живой ослабленный штамм, полученный Кальметтом и Гереном из M.bovis. Эта вак-
цина в нашей стране входит в календарь обязательных прививок. Ревакцинацию проводят лицам с
отрицательной туберкулиновой пробой. У новорожденных со сниженной резистентностью приме-
няют менее реактогенную вакцину BCG-M (с меньшим содержанием антигена).
Для этиотропной терапии используют так называемые туберкулостатические препараты,
которые классифицируются на препараты первого ряда (например, изониазид) и альтернативные
средства (например, ПАСК – парааминосалициловая кислота). Курс лечения не должен продол-
жаться менее года.