ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 03.11.2019
Просмотров: 1407
Скачиваний: 3
31
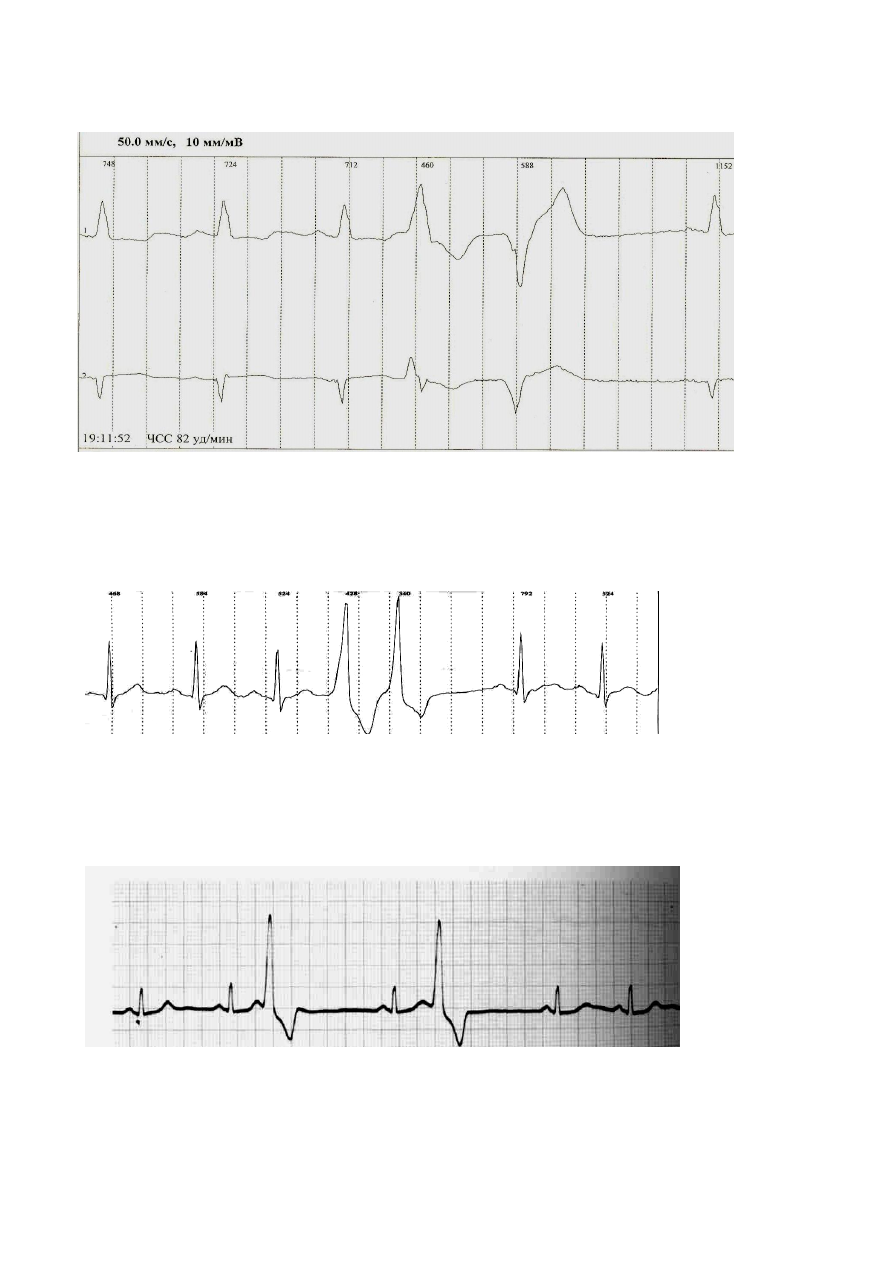
Рис. 10 Политопные желудочковые экстрасистолы
Рис. 11 Парные желудочковые экстрасистолы
Рис. 12 Ранние желудочковые экстрасистолы «R на Т»

32
Рис. 13 Частая желудочковая экстрасистолия с переходом
в пароксизмальную желудочковую тахикардию
Принципиальным отличием злокачественных желудочковых экстрасистол
является наличие органического заболевания сердца. Наибольшую угрозу в плане
прогноза представляют желудочковые экстрасистолы высоких градаций у боль-
ных ИБС, особенно после перенесенного инфаркта миокарда. У этих больных
чрезвычайно высока вероятность развития пароксизмов желудочковой тахикар-
дии, трепетания или фибрилляции желудочков и существенный риск внезапной
смерти.
В этих случаях обязательным является назначение препаратов IВ класса,
либо антиаритмических средств с универсальным действием (β-блокаторы, кор-
дарон, соталол или пропафенон).
Оценка фармакологических эффектов названных препаратов должна прово-
диться только после достижения дозы насыщения. Для большинства антиаритми-
ческих препаратов этот период составляет 4-7 дней. Исключение представляет
33
кордарон, действие которого должно оцениваться не ранее, чем через 2 недели, а
в значительной части случаев для этого требуется и более одного месяца постоян-
ного его приема. Длительный прием кордарона для профилактики рецидивов же-
лудочковых нарушений ритма и фибрилляции желудочков обнаружил положи-
тельный клинический результат в 39-79 % (в среднем – в 51 %) случаев. У сотало-
ла он составил в среднем около 40 %. Таких показателей не выявлено у других
антиаритмических препаратов.
Высокая эффективность кордарона и соталола не снижает проблемы их
безопасности в плане аритмогенного эффекта. Назначение препаратов III класса
требует обязательного контроля интервала Q-Т (не более 0,50 сек). За пределами
этой величины возрастает опасность полиморфной желудочковой тахикардии ти-
па «пируэт», которая может трансформироваться в фибрилляцию желудочков.
Выбор антиаритмических препаратов при экстрасистолии нужно проводить
с учетом их влияния на ЧСС. Лидокаин и мексилетин почти не влияют на ЧСС.
Этацизин и ритмилен, обладающие ваголитическим действием, обычно увеличи-
вают частоту пульса при вагусных брадикардиях. Неадекватный выбор препара-
тов, урежающих ЧСС, приводит к ухудшению состояния больного с синусовой
брадикардией и появлению осложнений, включая аритмогенный эффект и угнете-
ние синусового узла. Верапамил полезен для устранения экстрасистол у больных
с артериальной гипертензией и с синусовой тахикардией. Однако, он оказывает
действие только при суправентрикулярных аритмиях.
При наличии внутрижелудочковой блокады предпочтительнее назначение
β-адреноблокаторов, антагонистов кальция, мексилетина. Эти же препараты безо-
пасны для больных с удлинением интервала Q-Т.
Длительность антиаритмического лечения может составлять от 2-4 месяцев
до нескольких лет. Если высокий антиаритмический эффект препарата сохраняет-
ся в течение 4-6 недель можно попытаться постепенно его отменить или умень-
шить дозу. Резкое прекращение антиаритмической терапии, как правило, прово-
цирует рецидив аритмии.
34
Табл. 12
Средние дозы основных антиаритмических препаратов и
их влияние на ЧСС и временные показатели ЭКГ
Название пре-
парата
ЧСС
Длительность интервалов ЭКГ
Средние дозы в мг и
кратность приема
PQ
QRS
QT
Хинидин
0-↑
0-↑↓
↑↑
↑
200
3 раза
Новокаинамид
0
0-↑
↑↑
↑
250-500
3 раза
Дизопирамид
↑
↑
↑
↑
100-200
4 раза
Лидокаин
0
0
0
0
80-200
в/в
струйно
Мексилетин
0
0
0
0
200
2-3 раза
Пропафенон
↓
↑
↑
↑
150-300
2-3 раза
Кордарон
↓
↑
↑
↑
200
1-3 раза
Соталол
↓
↑
↑
↑
80
2 раза
Пропранолол
↓
↑
0
0
10-40
3-4 раза
Верапамил
↓
↑
0
0
80
3 раза
Дилтиазем
↓
↑
0
0-↑
60
2-3 раза
Этацизин
↑
↑
↑
↑
50
2-3 раза
Примечание: 0 – не изменяется; ↑ - увеличивается; ↓ - уменьшается
35
Список литературы:
1.
В.Н.Ардашев,В.И.Стеклов Лечение нарушений сердечного ритма. – М.,
1998. – 165 с.
2.
С.А.Бойцов, А.М.Подлесов Постоянная форма фибрилляции предсердий //
Сердце, 2002, Т. 1. - № 2. – С. 78-85.
3.
Ю.А.Бунин Лечение тахиаритмий сердца. – М., 2003. – 114 с.
4.
А.Л.Верткин Клинические рекомендации по лечению острых заболеваний
сердечно-сосудистой системы на догоспитальном этапе. В кн.: Фармакоте-
рапия заболеваний сердечно-сосудистой системы. Российский националь-
ный конгресс «Человек и лекарство», 8-й. – М., 2002. – С. 7-77.
5.
Внутренние болезни по Тисли Р.Харрисону / Под ред. Э.Фаучи и др. Пер. с
англ. – М.: Практика, 2005, Т. 4. – 418 с.
6.
С.П.Голицин Грани пользы и риска в лечении желудочковых нарушений
ритма сердца. Сердце, 2002, Т. 1. - № 2. – С. 57-63.
7.
М.А.Гуревич Мерцательная аритмия (вопросы этиологии, классификации и
лечения). Клиническая медицина, 2006, Т.2. – С. 7-15.
8.
Диагностика и неотложное лечение при нарушениях ритма сердца (реко-
мендации). – Мн., 2006. – 28 с.
9.
В.Л.Дощицин, И.В.Забелин Осложнения экстренной антиаритмической те-
рапии // Кардиология, 2004. - № 7. – С. 79-81.
10.
В.Л.Дощицин Лечение аритмий сердца. – М.: Медицина, 1993. – 320 с.
11.
В.Л.Дощицин, Е.В.Чернова Неотложная помощь больном с нарушениями
сердечного ритма. Рос.кардиол.журн. – 1996. - № 6. – С. 13-17.
12.
М.С.Кушаковский Аритмии сердца, 2-е изд. – СПб.: Фолиант, 1998. – 640 с.
13.
Е.А.Прохорович, О.Б.Талибов, А.Г.Тополянский Лечение нарушений ритма
и проводимости на догоспитальном этапе. Лечащий врач, 2002. - № 3. –
С. 56-60.
14.
Б.А.Татарский Тактика ведения больных с пароксизмальной фибрилляцией
предсердий // Сердце, Т. 1; 2. – С. 83-87.