Файл: Модели финансирования и организации систем здравоохранения.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.11.2023
Просмотров: 145
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
ОСОБЕННОСТИ ТРЕХ ОСНОВНЫХ МОДЕЛЕЙ ЗДРАВООХРАНЕНИЯ
Классификация систем здравоохранения ведущих стран согласно трем основным моделям
ОСОБЕННОСТИ МОДЕЛЕЙ ЗДРАВООХРАНЕНИЯ ПЯТИ ВЕДУЩИХ СТРАН
Ключевые параметры моделей здравоохранения пяти ведущих стран
Соотношение расходов и индикаторов эффективности системы здравоохранения
возмещения только в рамках ограниченного числа государственных программ. Рынок медицинских услуг и частного медицинского страхования играет доминирующую роль, а роль государства ограниченна. Большая часть медицинских услуг оказывается частными ЛПУ и частнопрактикующими семейными врачами. Благодаря частным страховым ком- паниям уровень конкуренции на рынке медицинских услуг очень высок, что положительно сказывается на их качестве, но только для материально обеспеченной части населения. При этом рационального использования ресурсов не достигается. Доля совокупных рас- ходов на здравоохранение к ВВП выше, чем в бюджетной и страховой моделях, но адек- ватного улучшения ключевых показателей здравоохранения населения не происходит. Роль государства в регулировании рынка медицинских товаров и услуг менее значитель- на, чем в бюджетной и социально-страховой системах. Государство контролирует допуск и доступ медицинских технологий на рынок, деятельность страховых компаний, занимается
защитой конкуренции. Вопросы обеспечения качества медицинских услуг решаются по- средством лицензирования и аккредитации медицинских учреждений и врачей, которые находятся в руках профессиональных медицинских организаций.
На рис. 1 показана классификация систем здравоохранения ведущих стран в соответ- ствии с тремя основными моделями — бюджетной, страховой и частной.
Рисунок1
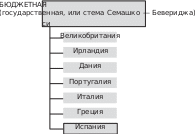
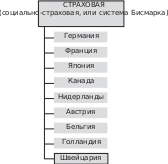

Источник:составленоавторами.
Давайте более детально остановимся на опыте пяти стран — Германии, Великобритании, США, Франции и Канады, в которых указанные выше модели получили наиболее яркое воплощение.
Германия является классическим примером социально-страховой модели. Источники финансирования распределяются следующим образом: социальное медицинское стра- хование (СМС) — 60 %, частное медицинское страхование (ЧМС) — 10 %, государствен- ный бюджет — 15 % и личные средства граждан — 15 %. Около 90 % населения охвачено программами СМС, 10 % — программами ЧМС, и при этом 3 % застрахованных в СМС имеют полис ДМС. Расходы на здравоохранение из общественных средств составляют 7,8 % от ВВП, совокупные — 11,7 % от ВВП2. Из общественных источников покрывается 75 % от всех расходов на здравоохранение. Движение средств здравоохранения выгля- дит следующим образом: сначала они аккумулируются в государственном фонде СМС,
2 MostEfficientHealthCare:Countries/BloombergVisualData
2013(http://www.bloomberg.com/visual-data/best-and-worst/most-efficient-health-care-countries).
затем поступают на счета частных некоммерческих страховых организаций, которые контролируют оплату услуг ЛПУ.
Эти организации, получившие название больничных касс (sickness funds, англ.; krankenkassen, нем.), а также их объединения и объединения врачей больничных касс формируют основу системы социального медицинского страхования (Social Health Insurance, SHI). Они учреждают саморегулирующиеся структуры, которые управляют фи- нансированием и оказанием услуг в объеме, гарантированном законом об обязательном медицинском страховании. Больничные кассы имеют статус частных некоммерческих организаций, занимаются страхованием рисков, связанных с болезнью. Объединенные комиссии плательщиков, состоящие из представителей больничных касс и поставщиков услуг (куда входят ассоциации врачей и стоматологов, а также больницы), на федеральном уровне участвуют в установлении льгот, нормативов, тарифов и цен на медицинские услу- ги. На региональном уровне эти комиссии заключают договоры на оказание медицинских услуг, выполняют контрольно-разрешительные функции.
По законам страны частным медицинским страхованием могут пользоваться только лица с доходами, превышающими €50 тыс. в год. Все остальные граждане в обязатель- ном порядке должны быть охвачены социальным медицинским страхованием. Начиная с 1996 г. имеется возможность свободного выбора больничных касс, а также возмож- ность смены больничной
кассы после 18-месячного срока контракта. В Германии суще- ствует несколько больничных касс, доступных только для специальных групп населения, например больничная касса фермеров, но и эти кассы обязаны заключать договоры с любыми гражданами независимо от профессиональной принадлежности.
Для страны характерны высокая децентрализация управления здравоохранением и разделение полномочий между федеральным правительством и правительствами земель.
Рынок медицинских услуг высокоразвит, государственное медицинское страхование играет ведущую роль, частное страхование — дополняющую. Медицинская помощь ока- зывается частными врачами и учреждениями различных типов собственности с преоб- ладанием частных некоммерческих ЛПУ. Основными формами оплаты медицинских услуг в стационарах являются методы глобального бюджета и КСГ (клинико-статистических групп)3, первичная помощь оплачивается методом оплаты за услугу.
Великобритания — наиболее яркий пример бюджетной модели. Государственный бюджет, который покрывает 85 % всех расходов на здравоохранение, остальные 15 % оплачи- ваются за счет ЧМС. Денежные средства аккумулируются в государственном бюджете, откуда они передаются в саморегулирующиеся организации, которые управляют финан- сированием ЛПУ. Форма управления здравоохранением централизованная. Государ- ственные расходы на здравоохранение составляют 7,7 % от ВВП, совокупные — 9,4 %4. Все население охвачено бесплатной медицинской помощью, соплатежи за медицинские услуги практически отсутствуют. Применяется фиксированный соплатеж в размере £7,85 за один рецепт для трудоспособного населения.
Большинство медицинских услуг оказываются государственными ЛПУ, а первичная ме- дицинская помощь — частнопрактикующими семейными врачами. Рынок медицинских
3 Каждаягруппахарактеризуетсянормативнойтехнологиейлеченияинормативнымизатратамимедицин-скихресурсов встоимостномвыражении(прим.ред.).
4 MostEfficientHealthCare:Countries/BloombergVisualData2013.
услуг и частное страхование играют дополняющую роль. Социальную и медицинскую по- мощь населению оказывают социальные службы и службы здравоохранения, которые включают Национальную службу здравоохранения Великобритании (NHS) и местные
защитой конкуренции. Вопросы обеспечения качества медицинских услуг решаются по- средством лицензирования и аккредитации медицинских учреждений и врачей, которые находятся в руках профессиональных медицинских организаций.
На рис. 1 показана классификация систем здравоохранения ведущих стран в соответ- ствии с тремя основными моделями — бюджетной, страховой и частной.
Рисунок1
Классификация систем здравоохранения ведущих стран согласно трем основным моделям



Источник:составленоавторами.
ОСОБЕННОСТИ МОДЕЛЕЙ ЗДРАВООХРАНЕНИЯ ПЯТИ ВЕДУЩИХ СТРАН
Давайте более детально остановимся на опыте пяти стран — Германии, Великобритании, США, Франции и Канады, в которых указанные выше модели получили наиболее яркое воплощение.
Германия
Германия является классическим примером социально-страховой модели. Источники финансирования распределяются следующим образом: социальное медицинское стра- хование (СМС) — 60 %, частное медицинское страхование (ЧМС) — 10 %, государствен- ный бюджет — 15 % и личные средства граждан — 15 %. Около 90 % населения охвачено программами СМС, 10 % — программами ЧМС, и при этом 3 % застрахованных в СМС имеют полис ДМС. Расходы на здравоохранение из общественных средств составляют 7,8 % от ВВП, совокупные — 11,7 % от ВВП2. Из общественных источников покрывается 75 % от всех расходов на здравоохранение. Движение средств здравоохранения выгля- дит следующим образом: сначала они аккумулируются в государственном фонде СМС,
2 MostEfficientHealthCare:Countries/BloombergVisualData
2013(http://www.bloomberg.com/visual-data/best-and-worst/most-efficient-health-care-countries).
затем поступают на счета частных некоммерческих страховых организаций, которые контролируют оплату услуг ЛПУ.
Эти организации, получившие название больничных касс (sickness funds, англ.; krankenkassen, нем.), а также их объединения и объединения врачей больничных касс формируют основу системы социального медицинского страхования (Social Health Insurance, SHI). Они учреждают саморегулирующиеся структуры, которые управляют фи- нансированием и оказанием услуг в объеме, гарантированном законом об обязательном медицинском страховании. Больничные кассы имеют статус частных некоммерческих организаций, занимаются страхованием рисков, связанных с болезнью. Объединенные комиссии плательщиков, состоящие из представителей больничных касс и поставщиков услуг (куда входят ассоциации врачей и стоматологов, а также больницы), на федеральном уровне участвуют в установлении льгот, нормативов, тарифов и цен на медицинские услу- ги. На региональном уровне эти комиссии заключают договоры на оказание медицинских услуг, выполняют контрольно-разрешительные функции.
По законам страны частным медицинским страхованием могут пользоваться только лица с доходами, превышающими €50 тыс. в год. Все остальные граждане в обязатель- ном порядке должны быть охвачены социальным медицинским страхованием. Начиная с 1996 г. имеется возможность свободного выбора больничных касс, а также возмож- ность смены больничной
кассы после 18-месячного срока контракта. В Германии суще- ствует несколько больничных касс, доступных только для специальных групп населения, например больничная касса фермеров, но и эти кассы обязаны заключать договоры с любыми гражданами независимо от профессиональной принадлежности.
Для страны характерны высокая децентрализация управления здравоохранением и разделение полномочий между федеральным правительством и правительствами земель.
Рынок медицинских услуг высокоразвит, государственное медицинское страхование играет ведущую роль, частное страхование — дополняющую. Медицинская помощь ока- зывается частными врачами и учреждениями различных типов собственности с преоб- ладанием частных некоммерческих ЛПУ. Основными формами оплаты медицинских услуг в стационарах являются методы глобального бюджета и КСГ (клинико-статистических групп)3, первичная помощь оплачивается методом оплаты за услугу.
Великобритания
Великобритания — наиболее яркий пример бюджетной модели. Государственный бюджет, который покрывает 85 % всех расходов на здравоохранение, остальные 15 % оплачи- ваются за счет ЧМС. Денежные средства аккумулируются в государственном бюджете, откуда они передаются в саморегулирующиеся организации, которые управляют финан- сированием ЛПУ. Форма управления здравоохранением централизованная. Государ- ственные расходы на здравоохранение составляют 7,7 % от ВВП, совокупные — 9,4 %4. Все население охвачено бесплатной медицинской помощью, соплатежи за медицинские услуги практически отсутствуют. Применяется фиксированный соплатеж в размере £7,85 за один рецепт для трудоспособного населения.
Большинство медицинских услуг оказываются государственными ЛПУ, а первичная ме- дицинская помощь — частнопрактикующими семейными врачами. Рынок медицинских
3 Каждаягруппахарактеризуетсянормативнойтехнологиейлеченияинормативнымизатратамимедицин-скихресурсов встоимостномвыражении(прим.ред.).
4 MostEfficientHealthCare:Countries/BloombergVisualData2013.
услуг и частное страхование играют дополняющую роль. Социальную и медицинскую по- мощь населению оказывают социальные службы и службы здравоохранения, которые включают Национальную службу здравоохранения Великобритании (NHS) и местные