ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 01.12.2023
Просмотров: 73
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Причины влажного кашля
В норме после покашливания у человека отделяется мизерное количество прозрачной слизи, но чаще влажный кашель вызван поражением органов дыхания. Обычно после откашливания мокроты больной ощущает облегчение. Распространенные причины кашля с мокротой:
-
Бронхиты: гнойный (в том числе его осложнение — бронхоэктатическая болезнь), обструктивный, атрофический. -
Легочная патология: вирусные и бактериальные пневмонии, гемосидероз, эхинококкоз. -
Воспаление гортани и трахеи. -
Отек легких: при осложнениях острой сердечной недостаточности, сердечной астмы, тяжелых поражениях дыхательной системы. -
Опухоли: бронхиолоальвеолярный рак, карциноид бронха, плоскоклеточный рак.
Причины лающего кашля
Кашлевые пароксизмы с характерным громким («лающим») звуком наблюдаются при распространении патологического процесса на слизистую оболочку гортани и область голосовых связок. Развитие лающего кашля чаще всего обуславливают:
-
Поражения гортани: ларингиты, истинный круп при дифтерии, ложный круп. -
Инфекции дыхательных путей: коклюш, парагрипп, аденовирусный фарингит. -
Болезни трахеи: осложнения после интубации, дискинезия, стеноз. -
Аллергические заболевания: бронхиальная астма, аллергический ларингит. -
Редкие причины: бериллиоз, экссудативный перикардит, туберкулез бронхов.
Диагностика
Самые распространенные причины появления кашля — заболевания дыхательной системы, поэтому организацией обследования занимается врач-пульмонолог. Для постановки диагноза необходимо использовать комплекс инструментальных методов и лабораторных анализов, которые направлены на выявление морфофункциональных нарушений и признаков патологических процессов. Наибольшую диагностическую ценность имеют:
-
Обследование ЛОР-органов. Для визуализации слизистой оболочки верхних отделов дыхательной системы назначают риноскопию, фарингоскопию и ларингоскопию. В ходе поиска причины симптома обращают внимание на воспалительные изменения тканей, объемные образования характер и количество мокроты на стенках органов. Производится забор мазка из зева для бактериоскопии. -
Анализ мокроты. Микроскопическое и бактериологическое изучение отделяемого помогает установить этиологию болезни. При длительном сухом кашле необходимо исключить инфицирование палочной Коха, для чего проводится посев мокроты на специальные питательные среды. При необходимости исследование дополняют экспресс-методами выявления туберкулеза. -
Рентгенологические методы. Рентгенография признана «золотым стандартом» для диагностики пневмонии как основной причины кашля. Рентген-исследования информативны при вовлечении бронхов и поражении структур средостения, которые зачастую сопровождаются кашлем. Рентгенологические снимки выполняют в двух проекциях. Для детального изучения структур грудной полости показана компьютерная томография. -
Серологические реакции. Определение в крови антител к различным вирусным и бактериальным возбудителям необходимо для верификации диагноза. Используются современные лабораторные методы — ИФА, РИФ, ПЦР. Дополнительно выполняют биохимический анализ крови для обнаружения признаков острого воспаления, при подозрении на аллергию показательны изменения иммунограммы. -
Другие инструментальные методы. Для визуализации структур бронхиального дерева назначают бронхоскопию, во время которой возможна биопсия патологически измененных участков для цитоморфологического анализа. Контрастная бронхография под местным обезболиванием рекомендована при возможных опухолевых новообразованиях.
Когда исключены респираторные причины кашля, применяют дополнительные методы диагностики: контрастную рентгенографию пищевода, ЭКГ, УЗИ сердца. Для установления степени дыхательных расстройств определяют газовый состав крови. При нарушениях функции внешнего дыхания проводят спирографию с оценкой основных показателей — объема форсированного выдоха, жизненной емкости легких. Некоторым больным необходима консультация иммунолога-аллерголога.
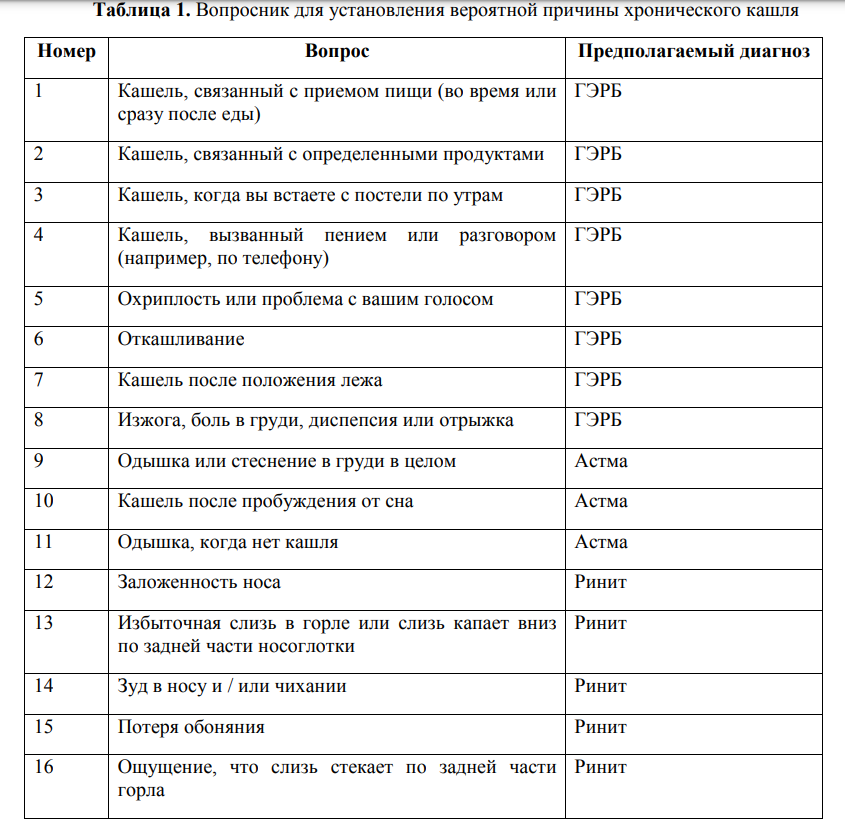
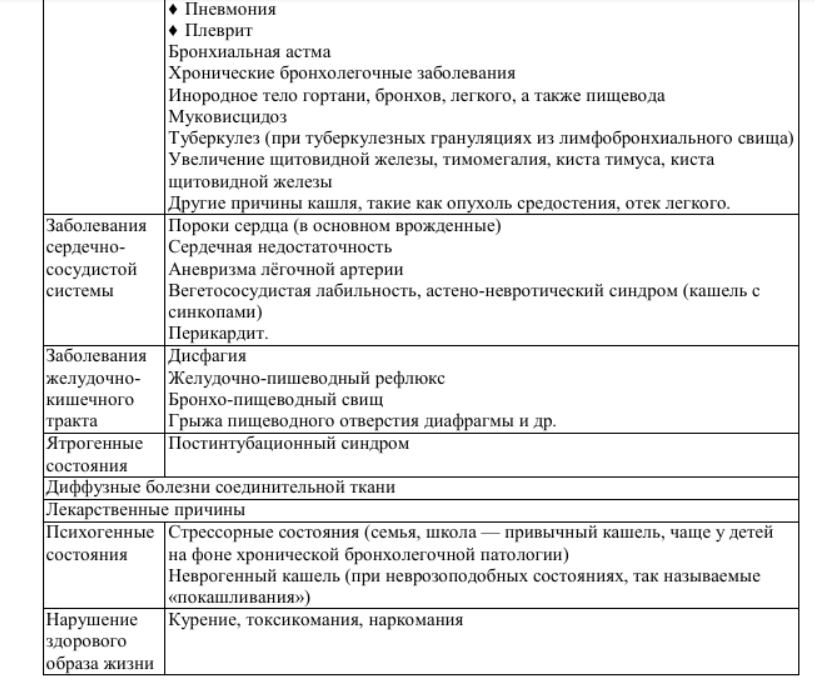
Физикальное обследование. В диагностике последовательно рассматриваются все анатомические области, где локализуются рецепторы и афферентные нервные пути блуждающего нерва и его ветвей; производится осмотр и обследование полости рта, носа и его придаточных пазух, ушей, гортани, дыхательной и сердечно-сосудистой системы [52, 39, 53]. Только кашлем наиболее часто могут проявляться: инфекции (острый бронхит, внебольничные пневмонии, туберкулез); аспирация инородного тела; анафилаксия; интерстициальные заболевания легких; опухоль, аневризма аорты Если при остром кашле появляются дополнительные симптомы: одышка, лихорадка, боль в грудной клетке, потеря веса, необходимо проведение рентгенографии органов грудной клетки в двух стандартных проекциях. Если появляется кровохарканье, то необходимо проведение рентгенографии органов грудной клетки в двух стандартных проекциях и бронхоскопии. При нормальной рентгенограмме грудной клетки причинами кашля могут быть: ОРВИ (вызванные респираторно-синтициальным вирусом, риновирусом, вирусом гриппа, вирусом парагриппа, аденовирусом, респираторным коронавирусом, метапневмовирусом); острый бронхит; аспирацией инородного тела; ингаляция токсических газов. Причинами хронического кашля при нормальной рентгенограмме грудной клетки могут быть: Внутриторакальные причины: ХОБЛ; БА; карцинома центральных бронхов; эндобронхиальный туберкулёз; бронхоэктазия; левожелудочковая недостаточность; интерстициальные заболевания лёгких; муковисцидоз; Внеторакальные причины: постназальный затёк; ГЭРБ; лекарственная терапия (например, иАПФ)
Алгоритм диагностики пациента при хроническом кашле:
1. При анамнезе и физикальном обследовании найдены предположительные причины кашля (вредные факторы, болезни ВДП, болезни НДП, ГЭРБ). Вмешательство: устранение раздражающего фактора или лечение основного заболевания.
2. Дальнейшая тактика определяется полученным результатом терапии основного заболевания. Если есть улучшение, то дополнительное обследование не требуется, следует продолжать успешную терапию. Если улучшения нет или не найдены предположительные причины кашля, то проводится спирометрия.
3. Проведение спирометрии: а) если по результатам спирометрии выявлена обратимая обструкция бронхов, то установлен диагноз БА (кашлевой вариант) б) если по результатам спирометрии обратимой обструкции не выявлено, то необходима рентгенография грудной клетки
4. При проведении рентгенографии грудной клетки возможны варианты результатов: а) если получен нормальный результат, то проводится рентгенография придаточных пазух носа для подтверждения диагноза синусит и последующего его лечения. Если после лечения улучшения нет, проводится ингаляционный провокационный тест с метахолином для диагностики кашлевого варианта БА б) паренхиматозное заболевание лёгких в) объёмное образование
5. Проведение пробы с метахолином: а) положительная проба – установлен диагноз БА
-
Тактика ведения в условиях ПМСП. -
Лечебная тактика при кашлевом синдроме. -
Критерии диагностики кашлевого синдрома в условиях ПМСП.
-
Особенности течения кашлевого синдрома у детей.
-
преобладание более плотного гелевого слоя бронхиального секрета над золевым, его повышенная вязкость вследствие высокого содержание сиаловой кислоты; -
относительно большее, чем у взрослых, количество бокаловидных клеток на единицу площади слизистой оболочки и ее обильная васкуляризация; -
трахея и бронхи имеют относительно и абсолютно узкий просвет, движение в бронхиолах более медленное, чем в бронхах, что способствует застою слизи и обусловливает частые закупорки слизистыми пробками, частые бронхиолиты у детей грудного возраста; -
вследствие слабого развития дыхательной мускулатуры, мышечных и эластичных волокон бронхиального каркаса отмечаются слабость и неэффективность кашлевых толчков у детей младшего возраста. -
В совокупности эти особенности обусловливают склонность к гиперкринии, отеку и сужению просвета дыхательных путей при воспалении. Чем младше ребенок, тем менее эффективный у него кашель и тем труднее ему откашлять мокроту, что предрасполагает к присоединению вторичной микрофлоры и развитию осложнений.
Иммунодефицитные состояния у детей часто сопровождаются
развитием хронических воспалительных процессов в бронхолегочной системе с
постоянным кашлем, характеризующимся отхождением большого количества
гнойной мокроты.
Следует подчеркнуть, что наиболее частой причиной кашля у детей
являются острые и хронические заболевания органов дыхания

-
Фармакотерапия кашлевого синдрома. Показания к консультации специалистов.
2. Синдром удушья.
-
Заболевания протекающие синдромом удушья у взрослых, детей, у подростков. -
Методы диагностика заболеваний синдромом удушья. -
Дифференциальная диагностика синдрома удушья. -
Тактика ведения в условиях ПМСП. -
Фармакотерапия и профилактика. -
Дифференциальная диагностика приступов удушья: обструктивные поражения дыхательных путей (бронхиальная астма, ХОБЛ); диффузные паренхиматозные заболевания легких; окклюзирующие заболевания сосудов легких и др. -
Отек легких (кардиогенный, некардиогенный).ТЭЛА
3.Синдром кардиалгии.
-
Заболевания протекающие с синдромом кардиалгии у взрослых, детей. у подростков, беременных женщин. -
.Критерии диагностики синдрома кардиалгии в условиях ПМСП. -
Дифференциальная диагностика синдрома кардиалгии. -
Методы диагностики заболевании сопровождающие синдромом кардиалгии -
Тактика ведения в условиях ПМСП. -
Фармакотерапия ИБС и профилактика.
4.Синдром артериальной гипертензии.
-
Заболевания протекающие с синдромом артериальной гипертензии у взрослых, детей. у подростков, беременных женщин. -
Критерии диагностики артериальной гипертензии в условиях ПМСП. -
Дифференциальная диагностика, заболеваний, сопровождающихся артериальной гипертензией. -
Методы диагностики заболевании синдромом артериальной гипертензии. -
Тактика ведения больных с синдромом артериальной гипертензии в условиях ПМСП. -
Применение гипотензивных препаратов по показаниям. -
Диспансеризация и профилактика осложнении артериальной гипертензии.
5.Синдром желудочной диспепсии.
-
Заболевания проявляющиеся синдромом желудочной диспепсии. -
Дифференциальная диагностика заболеваний синдромом желудочной диспепсии. -
Методы диагностики заболеваний синдромом желудочной диспепсии. -
Современные аспекты фармакотерапии. -
Ведение пациентов синдромом желудочной диспепсии в амбулаторных условиях