ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 1128
Скачиваний: 1
СОДЕРЖАНИЕ
Этиология наследственных заболеваний.
Общие закономерности патогенеза генных наследственных болезней.
Общие закономерности патогенеза хромосомных наследственных болезней.
6.5. Наследственное предрасположение к болезням.
Основные методы диагностики наследственных заболеваний человека, принципы терапии и профилактики.
Основные формы повреждения клеток
Реактивность и резистентность организма
острое и хроническое воспаление (рис. 6–24).
Эмиграция лейкоцитов в очаг воспаления. Роль медиаторов воспаления,
Стадии фагоцитоза, их механизмы и расстройства
Понятие о патогенности и вирулентности бактерий. Токсины.
Основные механизмы регуляции кислотно» основного состояния в полости рта.
Методы оценки кислотно-основного состояния в полости рта.
Водородный показатель и пищевые продукты.
Этиология панкреатической и внепанкреатической инсулиновой недостаточности
Классификация[править | править код]
Генетические дефекты функции бета-клеток[править | править код]
Мутации митохондриального гена[править | править код]
Генетически обусловленные синдромы[править | править код]
Этиология[править | править код]
Симптомы[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Патогенез и патогистология[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Классификация[править | править код]
Этиология[править | править код]
Биохимический механизм[править | править код]
Патогенез и патогистология[править | править код]
Диагностика[править | править код]
Клиническая картина[править | править код]
Осложнения[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Прогноз[править | править код]
Изучение проблемы[править | править код]
Гиперосмолярная неацидотическая
Гипергликемии и гипогликемии: виды, механизмы развития, значение для организма.
Нарушения жирового обмена. Дислипидемии. Ожирение. См вопрос про ожирение 44
Причины нарушения белкового состава плазмы крови. Нарушения конечных этапов белкового обмена.
Голодание, его виды, периоды развития.
Описание[править | править код]
Причины возникновения[править | править код]
Классификация ожирения[править | править код]
Распространённость[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение ожирения[править | править код]
Осложнения ожирения[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Эритроцитозы и эритремии. Этиология, виды, механизмы развития.
Классификация[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина и стадии развития болезни[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Основные сведения[править | править код]
Проявления[править | править код]
Этиология[править | править код]
Осложнения[править | править код]
Историческая справка[править | править код]
Сосудисто-тромбоцитарный гемостаз, его нарушения
Иммунная тромбоцитопения потребления – иммунная тромбоцитопеническая пурпура (итп)
Коагуляционный гемостаз, его нарушения
Патология свертывающей системы крови (коагулопатии)
Доброкачественные опухоли[править | править код]
Злокачественные опухоли[править | править код]
Типы роста опухолей[править | править код]
Метастазирование опухолей[править | править код]
Влияние опухоли на организм[править | править код]
Этиология опухолей[править | править код]
Классификация опухолей[править | править код]
Этиология злокачественных опухолей[править | править код]
Патогенез злокачественных опухолей[править | править код]
Морфогенез злокачественных опухолей[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Диагноз[править | править код]
Острая дыхательная недостаточность[править | править код]
Хроническая дыхательная недостаточность[править | править код]
Лечение[править | править код]
Прогноз[править | править код]
Этиопатогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение и прогноз[править | править код]
Прогноз[править | править код]
История и определение[править | править код]
Эпидемиология[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
1. Усиление перистальтики кишечника.
Классификация желтух[править | править код]
Клиника желтух[править | править код]
Желтуха паренхиматозная[править | править код]
Желтуха гемолитическая[править | править код]
Желтуха механическая[править | править код]
Лабораторные тесты[править | править код]
Физиологическая желтуха[править | править код]
Желтуха как нозология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ОСНОВНЫЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ТОПИЧЕСКАЯ ДИФФЕРЕНЦИРОВКА ПРИЧИН ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ И ИХ ПРИЗНАКИ
ТРАВМЫ КАК ПРИЧИНА ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ДРУГИЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Общие сведения[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Эпидемиология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Характеристика отдельных нарушений сердечного ритма[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Атриовентрикулярный (узловой) ритм
Идиовентрикулярный (желудочковый) ритм
Эффекты постокклюзионной реперфузии миокарда
Наиболее распространённая форма коронарной недостаточности — стенокардия — характеризуется спонтанной или вызванной медикаментозно сменой более или менее длительного периода ишемии миокарда периодом возобновления коронарного кровотока — реперфузией. Частота состояний, обусловленных постокклюзионной (постстенотической) реперфузией миокарда в последние десятилетия значительно увеличилась в связи с внедрением в клиническую практику различных ангиопластических (см. статью «Ангиопластика» в приложении «Справочник терминов») и/или медикаментозных (фибринолизис, дезагрегация клеток крови, вазодилатация и др.) методов устранения стеноза или окклюзии магистральных ветвей коронарных артерий.
Реперфузия
Возобновление тока крови (реперфузия) является самым эффективным способом прекращения действия патогенных факторов ишемии миокарда и устранения последствий их влияния на сердце.
| Реперфузия: |
| • препятствует развитию инфаркта миокарда, |
| • предотвращает формирование аневризмы в ранее ишемизированной зоне сердца, |
| • способствует образованию соединительной ткани в стенке аневризмы, если она развилась; |
| • потенцирует восстановление сократительной функции сердца. |
• Вместе с тем начальный этап постокклюзионной реперфузии коронарных сосудов и миокарда нередко сопровождается существенными расстройствами функции сердца: развитием аритмий, включая фибрилляцию желудочков, что чревато смерть пациента; преходящей дестабилизацией показателей центрального и органно‑тканевого кровообращения, дисбалансом биохимических и электрофизиологических параметров сердца.
Таким образом, на раннем этапе реперфузии возможно пролонгирование и даже потенцирование повреждения реперфузируемого участка сердца. В связи с этим сформулировано положение о том, что коронарная недостаточность является совокупностью двух синдромов: ишемического и реперфузионного, а не только одного — ишемического, как считалось ранее.
Реперфузионное повреждение миокарда
Постокклюзионная реперфузия коронарных артерий оказывает, наряду с основным — репаративным, восстановительным эффектом, также и патогенное действие на миокард. Последнее является совокупным следствием пролонгирования его ишемического повреждения, а также дополнительной альтерации миокарда факторами реперфузии и реоксигенации.
• Основные механизмы дополнительного — реперфузионного — повреждения клеток миокарда.
† Усугубление нарушения энергетического обеспечения клеток реперфузируемого миокарда на этапах ресинтеза, транспорта, утилизации энергии АТФ (см. рис. 22–9).
‡ Подавление ресинтеза АТФ. Основные причины: гипергидратация, набухание и разрушение митохондрий в реперфузируемом миокарде (является результатом осмотического отёка органелл, перерастяжения и разрыва их мембран в связи с избыточным накоплением в них Ca2+ и жидкости), разобщающий эффект избытка Ca2+, выход АДФ, АМФ и других пуриновых соединений из митохондрий кардиомиоцитов в межклеточную жидкость.
‡ Нарушение механизма транспорта энергии АТФ в клетках миокарда и снижение эффективности механизмов утилизации энергии АТФ.
† Нарастание степени повреждения мембран и ферментов клеток и миокарда (см. рис. 22–11). Причины: реперфузионная (кислородзависимая) интенсификации липопероксидного процесса, кальциевая активация протеаз, липаз, фосфолипаз и других гидролаз, а также осмотическое набухание и разрыв мембран клеток миокарда и их органелл.
† Нарастание дисбаланса ионов и жидкости в кардиомиоцитах (см. рис. 22–12). Причины: реперфузионные расстройства процессов энергообеспечения и повреждение мембран и ферментов. Это обусловливает накопление избытка Na+ и Ca2+ в клетках миокарда и как следствие — жидкости в них.
† Снижение эффективности регуляторных (нервных, гуморальных) воздействий на клетки миокарда (в норме способствующих интеграции и нормализации внутриклеточных процессов).
† Нарастание выраженности гормоно‑нейромедиаторной диссоциации.
• Рациональная терапия постишемических реперфузионных состояний позволяет:
† предотвратить развитие инфаркта миокарда или значительно уменьшить объём поражённого участка миокарда,
† стимулировать процессы репарации в сердечной мышце,
† нормализовать сократительную функцию сердца,
† восстановить оптимальные параметры кровообращения в организме.
Изменение основных показателей функции сердца ПРИ КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ
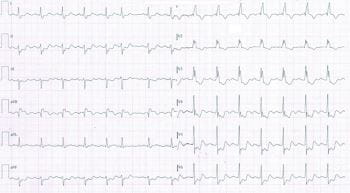
Коронарная недостаточность сопровождается характерными изменениями ЭКГ и показателей сократительной функции сердца.
• Изменения ЭКГ.
† В покое примерно у половины пациентов, которые не переносили ранее инфаркта миокарда, каких‑либо характерных отклонений не выявляется.
† В момент болевого приступа, как правило, регистрируются снижение (депрессия) сегмента ST (он становится горизонтальным либо дугообразным), инверсия зубца T (часто, но не всегда), преходящий подъём сегмента ST при вариантной стенокардии.
При отсутствии противопоказаний изменения на ЭКГ исследуют на фоне нагрузок.
• Изменения показателей сократительной функции сердца.
† Ударный и сердечный выброс. Они, как правило, снижаются.
‡ Величина снижения обычно коррелирует со степенью и продолжительностью ишемии миокарда, размером и топографией повреждённой зоны сердца.
‡ Причина: Снижение величины ударного выброса связано в основном с «выключением» ишемизированного региона миокарда из сократительного процесса. Одним из механизмов компенсации снижения ударного выброса сердца является тахикардия. Она обусловлена главным образом активацией симпатикоадреналовой системы (в ответ на падение величины сердечного выброса), а также — повышением давления крови в полых венах и предсердиях.
† Конечное диастолическое давление в полостях сердца обычно возрастает.
Основные причины: снижение сократительной функции повреждённого миокарда и уменьшение степени диастолического расслабления миокарда. Это вызвано субконтрактурным состоянием его в связи с избытком Ca2+ в цитозоле и миофибриллах кардиомиоцитов.
На начальном этапе коронарной недостаточности содержание Ca2+ в саркоплазме увеличивается в основном в связи с его выходом из митохондрий и саркоплазматической сети; на более поздних — в связи с его поступлением из внеклеточной жидкости через повреждённую плазмолемму.
† Скорость систолического сокращения и диастолического расслабления миокарда существенно снижается. Основные причины. дефицит энергии АТФ, повреждение мембран миофибрилл, саркоплазматической сети и саркоплазмы, снижение активности Ca2+‑зависимых АТФаз.
84. Острый инфаркт миокарда. Причины. Механизм развития. Клинические признаки.
Нарушения гемодинамики. Угрожающие жизни больного последствия острого инфаркта
миокарда.
Острое поражение миокарда - это миокардиальный некроз в результате резкой обструкции коронарной артерии. Симптоматика данных состояний включает дискомфорт в грудной клетке, сопровождающийся одышкой и/или без нее, тошноту и потливость. Диагноз основан на анализе ЭКГ и уровне маркеров некроза миокарда в сыворотке крови. Лечение – антиагреганты, антикоагулянты, нитраты, бета-блокаторы, статины и реперфузионная терапия. При инфаркте миокарда с подъемом сегмента ST – неотложная реперфузия с помощью фибринолитических препаратов, чрескожного вмешательства или, в редких случаях, операции АКШ. При инфаркте миокарда без подъема сегмента ST – реперфузия с помощью чрескожного вмешательства или операции аорто-коронарного шунтирования.
(См. также Обзор острых коронарных синдромов (Overview of Acute Coronary Syndromes)).
В США ежегодно регистрируется около 1,0 млн случаев инфаркта миокарда. Около 300–400 тыс случаев инфаркта миокарда (ИМ) заканчиваются фатально (см. также Остановка сердца).
ИМбST
© SPRINGER SCIENCE+BUSINESS MEDIA
Острый инфаркт миокарда (ИМ), наряду с нестабильной стенокардией, рассматривается как острый коронарный синдром. Острый ИМ включает в себя как инфаркт миокарда без элевации сегмента ST (ИМбST), так и инфаркт миокарда с элевацией сегмента ST (ИМпST). Различие между ИМбST и ИМпST имеет жизненно важное значение, так как стратегии лечения этих двух нозологий различны.
Патофизиология острого ИМ
Инфаркт миокарда определяется как некроз миокарда в клинической ситуации, соответствующей ишемии миокарда (1). Эти условия могут быть выполнены при повышении уровня кардиомаркеров в крови (преимущественно тропонина [cTn]) выше 99го перцентиля верхнего референтного предела (URL) плюс по крайней мере один из следующих показателей:
-
Симптомы ишемии -
Изменения на ЭКГ, указывающие на новый очаг ишемии (значительные изменения ST/T или блокада левой ножки пучка Гиса); -
Развитие патологических зубцов Q -
Наличие новых участков некроза миокарда или аномальное регионарное движение стенки, что подтверждается визуальной диагностикой -
Доказательства наличия интракоронарного тромба, полученные с помощью ангиографии или аутопсии
Немного отличные критерии используются при диагностировании инфаркта миокарда во время и после чрескожного вмешательства или аортокоронарного шунтирования, и в качестве причины внезапной смерти.
Инфаркт миокарда можно разделить на 5 типов на основании его этиологии и обстоятельств возникновения:
-
Тип 1: спонтанный инфаркт миокарда, обусловленный ишемией в связи с первичным коронарным повреждением (например, разрывом бляшки, эрозией или трещиной; коронарной диссекцией) -
Тип 2: ишемия вследствие повышения потребности в кислороде (например, при гипертонии) или уменьшения доставки кислорода (например, из-за спазма коронарной артерии или эмболии, аритмии, артериальной гипотензии) -
Тип 3: относящийся к внезапной неожиданной сердечной смерти -
Тип 4а: Связанный с чрескожным коронарным вмешательством (признаки и симптомы инфаркта миокарда со значениями сердечных тропонинов > 5 × 99-го процентиля ВРП) -
Тип 4b: связанный с подтвержденным тромбозом стента -
Тип 5: связанный с аортокоронарным шунтированием (признаки и симптомы инфаркта миокарда со значениями сердечных тропонинов > 10 × 99 процентиля ВРП)