ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 1151
Скачиваний: 1
СОДЕРЖАНИЕ
Этиология наследственных заболеваний.
Общие закономерности патогенеза генных наследственных болезней.
Общие закономерности патогенеза хромосомных наследственных болезней.
6.5. Наследственное предрасположение к болезням.
Основные методы диагностики наследственных заболеваний человека, принципы терапии и профилактики.
Основные формы повреждения клеток
Реактивность и резистентность организма
острое и хроническое воспаление (рис. 6–24).
Эмиграция лейкоцитов в очаг воспаления. Роль медиаторов воспаления,
Стадии фагоцитоза, их механизмы и расстройства
Понятие о патогенности и вирулентности бактерий. Токсины.
Основные механизмы регуляции кислотно» основного состояния в полости рта.
Методы оценки кислотно-основного состояния в полости рта.
Водородный показатель и пищевые продукты.
Этиология панкреатической и внепанкреатической инсулиновой недостаточности
Классификация[править | править код]
Генетические дефекты функции бета-клеток[править | править код]
Мутации митохондриального гена[править | править код]
Генетически обусловленные синдромы[править | править код]
Этиология[править | править код]
Симптомы[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Патогенез и патогистология[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Классификация[править | править код]
Этиология[править | править код]
Биохимический механизм[править | править код]
Патогенез и патогистология[править | править код]
Диагностика[править | править код]
Клиническая картина[править | править код]
Осложнения[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Прогноз[править | править код]
Изучение проблемы[править | править код]
Гиперосмолярная неацидотическая
Гипергликемии и гипогликемии: виды, механизмы развития, значение для организма.
Нарушения жирового обмена. Дислипидемии. Ожирение. См вопрос про ожирение 44
Причины нарушения белкового состава плазмы крови. Нарушения конечных этапов белкового обмена.
Голодание, его виды, периоды развития.
Описание[править | править код]
Причины возникновения[править | править код]
Классификация ожирения[править | править код]
Распространённость[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение ожирения[править | править код]
Осложнения ожирения[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Эритроцитозы и эритремии. Этиология, виды, механизмы развития.
Классификация[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина и стадии развития болезни[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Профилактика[править | править код]
Основные сведения[править | править код]
Проявления[править | править код]
Этиология[править | править код]
Осложнения[править | править код]
Историческая справка[править | править код]
Сосудисто-тромбоцитарный гемостаз, его нарушения
Иммунная тромбоцитопения потребления – иммунная тромбоцитопеническая пурпура (итп)
Коагуляционный гемостаз, его нарушения
Патология свертывающей системы крови (коагулопатии)
Доброкачественные опухоли[править | править код]
Злокачественные опухоли[править | править код]
Типы роста опухолей[править | править код]
Метастазирование опухолей[править | править код]
Влияние опухоли на организм[править | править код]
Этиология опухолей[править | править код]
Классификация опухолей[править | править код]
Этиология злокачественных опухолей[править | править код]
Патогенез злокачественных опухолей[править | править код]
Морфогенез злокачественных опухолей[править | править код]
Классификация[править | править код]
Патогенез[править | править код]
Диагноз[править | править код]
Острая дыхательная недостаточность[править | править код]
Хроническая дыхательная недостаточность[править | править код]
Лечение[править | править код]
Прогноз[править | править код]
Этиопатогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение и прогноз[править | править код]
Прогноз[править | править код]
История и определение[править | править код]
Эпидемиология[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиническая картина[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
1. Усиление перистальтики кишечника.
Классификация желтух[править | править код]
Клиника желтух[править | править код]
Желтуха паренхиматозная[править | править код]
Желтуха гемолитическая[править | править код]
Желтуха механическая[править | править код]
Лабораторные тесты[править | править код]
Физиологическая желтуха[править | править код]
Желтуха как нозология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ОСНОВНЫЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ТОПИЧЕСКАЯ ДИФФЕРЕНЦИРОВКА ПРИЧИН ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ И ИХ ПРИЗНАКИ
ТРАВМЫ КАК ПРИЧИНА ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ
ДРУГИЕ ПРИЧИНЫ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Общие сведения[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Эпидемиология[править | править код]
Классификация[править | править код]
Клинические проявления[править | править код]
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
Лечение[править | править код]
История[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Клиника[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Этиология[править | править код]
Патогенез[править | править код]
Классификация[править | править код]
Характеристика отдельных нарушений сердечного ритма[править | править код]
Диагностика[править | править код]
Лечение[править | править код]
Атриовентрикулярный (узловой) ритм
Идиовентрикулярный (желудочковый) ритм
Расположение инфаркта
Инфаркт миокарда преимущественно затрагивает ЛЖ, при этом возможно распространение процесса на ПЖ и предсердия.
ИМ правого желудочка обычно развивается вследствие окклюзии правой коронарной артерии или доминирующей огибающей артерии. Основными проявлениями являются увеличение давления заполнения ПЖ, часто сочетающееся с тяжелой трикуспидальной регургитацией и снижением сердечного выброса.
Нижнезадняя локализация ИМ часто приводит к дисфункции ПЖ примерно у половины пациентов и проявляется гемодинамическими нарушениями у 10-15%. Дисфункция ПЖ должна быть заподозрена у каждого пациента с нижнезадней локализацией ИМ и повышенным центральным венозным давлением с гипотонией или шоком. Развитие ИМ ПЖ на фоне ИМ ЛЖ существенно увеличивает риск смерти.
ИМ передней локализации обычно больше по распространенности и характеризуется худшим прогнозом по сравнению с нижнезадним ИМ. Развитие переднего ИМ обычно связано с окклюзией в бассейне левой коронарной артерии, особенно передней нисходящей артерии; нижнезадний ИМ связан с обструкцией правой коронарной артерии или доминирующей огибающей артерией.
Распространенность инфаркта
Инфаркт может быть
-
Трансмуральный -
Нетрансмуральный
Трансмуральный ИМ вовлекает все слои миокарда от эпикарда к эндокарду и характеризуется появлением аномальных зубцов Q на ЭКГ.
Нетрансмуральные (включая субэндокардиальные) инфаркты не проходят через стенку желудочков и вызывают только появление аномалий ST-сегмента и зубца Т (ST-T аномалии). Субэндокардиальные инфаркты обычно поражают внутреннюю треть миокарда, где напряжение стенки наиболее высоко, а миоардиальный кровоток наиболее уязвим для изменения кровообращения. Развитие данного типа инфарктов может следовать после длительных периодов гипотонии.
Поскольку трансмуральное распространение ИМ не может быть точно верифицировано клиническими методами, обычно ИМ классифицируют как ИМпST и ИМбST в зависимости от наличия элевации сегмента ST или зубцов Q на ЭКГ. Объем поврежденного миокарда можно приблизительно оценить с помощью величины и длительности повышения креатинфосфокиназы или, чаще всего, пикового уровня сердечных тропонинов.
Инфаркт миокарда без подъема сегмента ST (инфаркт миокарда без ST, субэндокардиальный инфаркт миокарда) – это некроз сердечной мышцы (подтвержденный анализом кардиомаркеров в крови: уровни тропонина Т или тропонина I и креатинкиназа повышены), который не сопровождается острой элевацией сегмента ST на ЭКГ. Для ИМбST характерны такие изменения ЭКГ как депрессия сегмента ST, инверсия зубца Т или их сочетание.
Инфаркт миокарда с элевацией сегмента ST (ИМсST, трансмуральный инфаркт миокарда) это некроз кардиомиоцитов, сопровождающийся стойкой элевацией сегмента ST на ЭКГ, которая не исчезает после приема нтитроглицерина. Тропонин I или тропонин Т и креатинкиназа повышены.
Инфаркт миокарда при отсутствии ишемической болезни сердца (MINOCA)
Инфаркт миокарда при отсутствии обструктивного поражения коронарных артерий (MINOCA) обнаруживается примерно у 5-6% пациентов с острым ИМ, которым проводят коронарографию. (2). Пациенты с MINOCA преимущественно моложе, женщины и не имеют дислипидемии. У них, как правило, развивается некроз миокарда без выраженного атеросклероза коронарных артерий. При MINOCA часто наблюдается разрушение бляшки и вазоспазм коронарных артерий. Причинами MINOCA являются коронарный тромбоз или эмболия и спонтанная диссекция коронарной артерии. Медикаментозное лечение должно основываться на основном механизме развития MINOCA у каждого конкретного пациента.
Справочные материалы по патофизиологии
-
1. Thygesen K, Alpert JS, Jaffe AS, et al, the Writing Group on behalf of the Joint ESC/ACCF/AHA/WHF Task Force for the Universal Definition of Myocardial Infarction: ESC/ACCF/AHA/WHF Expert Consensus Document Third Universal Definition of Myocardial Infarction. Circulation 126:2020–2035, 2012. doi: 10.1161/CIR.0b013e31826e1058 -
2. Tamis-Holland JE, Jneid H, Reynolds HR, et al: Contemporary diagnosis and management of patients with myocardial infarction in the absence of obstructive coronary artery disease: A scientific statement from the American Heart Association. Circulation 139:e891–e908, 2019. doi.org/10.1161/CIR.0000000000000670
Симптомы и признаки острого ИМ
Симптомы ИМсST и ИМбST схожи. За несколько дней или недель до коронарного события около 2/3 пациентов отмечают продромальные симптомы, которые включают нестабильную или прогрессирующую стенокардию, одышку или усталость.
Обычно первым симптомом развития ИМ является интенсивная боль глубоко за грудиной, описываемая пациентами как сдавление или ноющая боль, часто ирради-рующая в спину, нижнюю челюсть, левую руку, правую руку, плечи или во все указанные области. По своим характеристикам боль аналогична таковой при стенокардии, но обычно более интенсивная и продолжительная, часто сопровождающаяся одышкой, обильным потоотделением, тошнотой и/или рвотой. Прием нитроглицерина и покой оказывает только частичный или временный эффект. Однако болевой синдром может быть менее выраженным, около 20% острых ИМ протекают бессимптомно (т.е., клиника отсутствует или проявляется неспецифическими симптомами, котрые не воспринимаются больным как заболевание), что наиболее часто проявляется у пациентов с сахарным диабетом. Пациенты часто интерпретируют возникшую боль в грудной клетке как нарушение пищеварения, отчасти это связано с положительным эффектом после отрыгивания воздуха и принятия антацидов.
У некоторых пациентов заболевание проявляется потерей сознания.
У женщин характерно частое развитие атипичной клиники ИМ. Для пожилых пациентов более характерны жалобы на одышку, чем на ишемический тип болей в области грудной клетки.
В тяжелых случаях ишемии пациент часто имеет выраженный болевой синдром, сопровождающийся беспокойством и страхом смерти. Могут возникать тошнота и рвота, особенно при инфаркте миокарда нижней локализации. Преобладают одышка и слабость из-за недостаточности левого желудочка, отека легких, шока или клинически выраженной аритмии.
Кожные покровы могут быть бледными, холодными, влажными от пота. Возможно появление периферического или центрального цианоза. Возможно появление нитевидного пульса, колебания уровня артериального давления, хотя у многих пациентов регистрируется артериальная гипертензия во время болевого приступа.
Данные аускультации сердца характеризуются возникновением дистантных шумов, почти у всех пациентов регистрируется 4-й тон сердца. Может отмечаться возникновение мягкого систолического дующего шума с максимумом на верхушке сердца, отражающего возникновение дисфункции папиллярных мышц. Во время первичного осмотра шум трения или более выразительный шум могут указывать на ранее имеющиеся нарушения в сердце или на другой диагноз. Определение шума трения перикарда в течение первых нескольких часов с момента развития симптомов инфаркта миокарда свидетельствует скорее в пользу острого перикардита, чем инфаркт миокарда. Однако возникновение шума трения перикарда, часто непостоянного, характерно на 2–3 сут после ИМсST. У 15% пациентов отмечается чувствительность при пальпации грудной клетки.
При развитии ИМ правого желудочка (ПЖ) отмечается повышенное давление наполнения ПЖ, расширение яремных вен (часто с симптомом Куссмауля), прозрачность лёгочных полей и гипотония.
Диагностика острого ИМ
-
ЭКГ в динамике -
Измерение уровня кардиомаркеров в динамике -
Проведение коронарной ангиографии по экстренным показаниям (если не применялись фибринолитики) у пациентов с ИМпST или его осложнениями (сохраняющаяся ангинозная боль, гипотензия, значительное повышение уровня сердечных маркеров, нарушения ритма) -
Отсроченная коронарная ангиография (в течение 24–48 часов) для пациентов с ИМБП ST без осложнений
(См. также алгоритм Подходы к лечению острого инфаркта миокарда ( Approach to Acute Myocardial Infarction ).
Оценка начинается с начальной ЭКГ и ЭКГ в динамике, а также с определения в динамике кардиологических маркеров, что помогает дифференцировать нестабильную стенокардию, инфаркт миокарда с подъемом ST (ИМсST) и инфаркт миокарда без подъема ST (ИМбST). Это различие является ключевым при поиске путей решения, так как фибринолитики показаны пациентам с ИМпST, но могут увеличить риск для пациентов с ИМбST и нестабильной стенокардией. Кроме того, пациентам с острой формой ИМпST показана экстренная КГ, а пациентам с ИМбST она обычно не проводится.
ЭКГ
ЭКГ является наиболее важным тестом и должна быть проведена как можно скорее (например, в течение 10 минут от начала болей).
Для ИМпST начальная ЭКГ обычно является диагностической, показывая подъем сегмента ST ≥ 1 мм в 2 или более смежных отведениях, охватывающих поврежденную область (см. рисунки Острый боковой инфаркт левого желудочка , Боковой инфаркт левого желудочка , Боковой инфаркт левого желудочка (через несколько дней) , Острый нижний (диафрагмальный) инфаркт левого желудочка , Нижний (диафрагмальный) инфаркт левого желудочка и Нижний (диафрагмальный) инфаркт левого желудочка [через несколько дней).
Передний ИМ левого желудочка (ЭКГ сделана через несколько часов после первых симптомов заболевания)
| Регистрируется острейшая фаза с элевацией сегмента ST в отведениях I, aVL, V4, V6 и реципрокная депрессия в других отведениях.4, and V6and reciprocal depression in other leads. 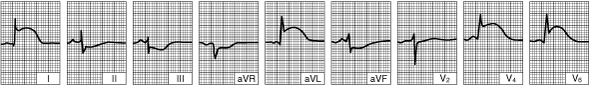 |
ИМ боковой стенки левого желудочка (через 24 часа с момента развития заболевания)
| Отмечается уменьшение элевации ST, формирование зубцов Q и уменьшение амплитуды зубца R в отведениях I, aVL, V4, V64, and V6. 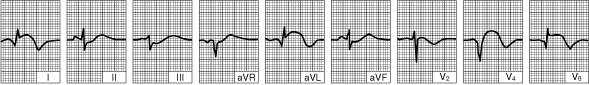 |
ИМ боковой стенки левого желудочка (через несколько суток с момента развития заболевания)
| Сохраняются глубокие зубцы Q и снижение вольтажа зубцов R. Отмечается возвращение к изолинии сегмента ST. В течение последующих нескольких месяцев не наблюдается существенной динамики ЭКГ. 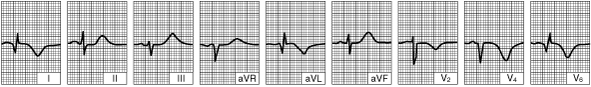 |
Нижний ИМ (диафрагмальный) левого желудочка (отслеживание, в течение нескольких часов после начала болезни)
| Отмечается острейшая стадия - элевация сегмента ST в отведениях II, III, aVF и реципрокная депреcсия в других отведениях. 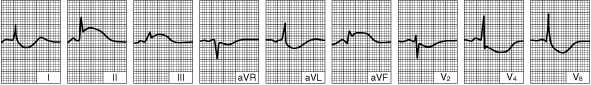 |