ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.11.2021
Просмотров: 4271
Скачиваний: 21

рированных растворов или в больших количествах, введении ане
стетиков с просроченным сроком годности.
При непереносимости определенного анестетика может раз
виться аллергическая реакция или анафилактический шок.
При спинномозговой анестезии (перидуральной и эпидураль-
ной) может быть резкое падение артериального давления, оста
новка дыхания и сердца. Для предупреждения этих осложне
ний необходимо перед местной анестезией в беседе с пациентом
хорошо ознакомиться с анамнезом, провести премедикацию,
применять лучше слабоконцентрированные анестетики строго
определенной дозировки, проверять на ампуле срок годности и
название препарата, перед анестезией уложить пациента в го
ризонтальное положение и не проводить анестезию на коже с
гнойничковыми заболеваниями.
4.6. Уход за пациентом после местной анестезии
После местной анестезии необходимо уложить пациента в том
положении, которого требует характер операции. Если есть на
руш ения общего состояния (тошнота, рвота, бледность ко ж
ных покровов, снижение артериального давления, головная боль,
головокружение), то уложить пациента без подушки.
После любого вида обезболивания за пациентом надо наблю
дать в течение двух часов: измерить артериальное давление и
температуру тела, подсчитать пульс, осмотреть послеопераци
онную повязку. При осложнениях необходимо оказать меди
цинскую помощь и срочно вызвать врача.
При
падении артериального давления
необходимо пациен
та уложить горизонтально, ввести внутримышечно 1—2 мл кор
диамина, подготовить до прихода врача 1% раствор мезатона,
0,2% раствор норадреналина, 5% раствор глюкозы, 0,05% ра
створ строфантина или 0,06% раствор коргликона, преднизолон
или гидрокортизон.
При
аллергической реакции
или
анаф илакт ическом шоке
улож и ть п ац и ен та гори зонтальн о, ввести внутрим ы ш ечно
1 мл 0,1% раствора адреналина гидрохлорида, внутривенно
10 мл 10% раствора хлорида кальция или антигистаминные пре
параты (2—3 мл 1% раствора димедрола, или 1—2 мл 2% раство
ра супрастина, или 2,5% раствора пипольфена), подготовить 2,4%
раствор эуфиллина, 40% раствор глюкозы, 1% раствор мезато
на, стероидные гормоны.

При
остановке ды хания и сердца
провести закрытый мас
саж сердца и искусственную вентиляцию легких до появления
пульса и дыхания, подготовить 1% раствор мезатона и 5% ра
створ эфедрина гидрохлорида.
При
интоксикации
ввести внутримышечно 2 мл 50% раство
ра анальгина, 1 мл 1% раствора димедрола, при судорожном
синдроме — 2 мл 0,5% раствора седуксена.
4.7. Сестринский процесс при проведении
местной анестезии
М едицинская сестра должна четко и правильно осуществ
лять сестринский процесс по этапам:
1. Сестринское обследование и оценка ситуации паци
ента.
Так к а к местная анестезия все-таки имеет небольшой про
цент осложнений, медицинской сестре необходимо выяснить, нет
ли противопоказаний к проведению этого вида обезболивания.
В беседе с пациентом она объясняет цель и преимущества мест
ной анестезии, получая согласие на ее проведение. Собрав необ
ходимую субъективную и объективную информацию о состоя
нии здоровья пациента, сестра должна провести анализ, запол
нить документацию с целью ее использования в качестве осно
вы для сравнения в дальнейшем.
2. Диагностирование или определение проблем пац и
ента.
При проведении местной анестезии могут быть поставлены
следующие сестринские диагнозы:
I снижение двигательной активности, связанное с введением
местноанестезирующих растворов;
I тошнота, рвота связанные с появившимся осложнением.
I боль, связанная с восстановлением чувствительности после
операции;
I страх возможных осложнений.
После формирования всех сестринских диагнозов медсестра
устанавливает их приоритетность.
3.
Планирование необходимой помощи пациенту и реа
лизация плана сестринских вмешательств.
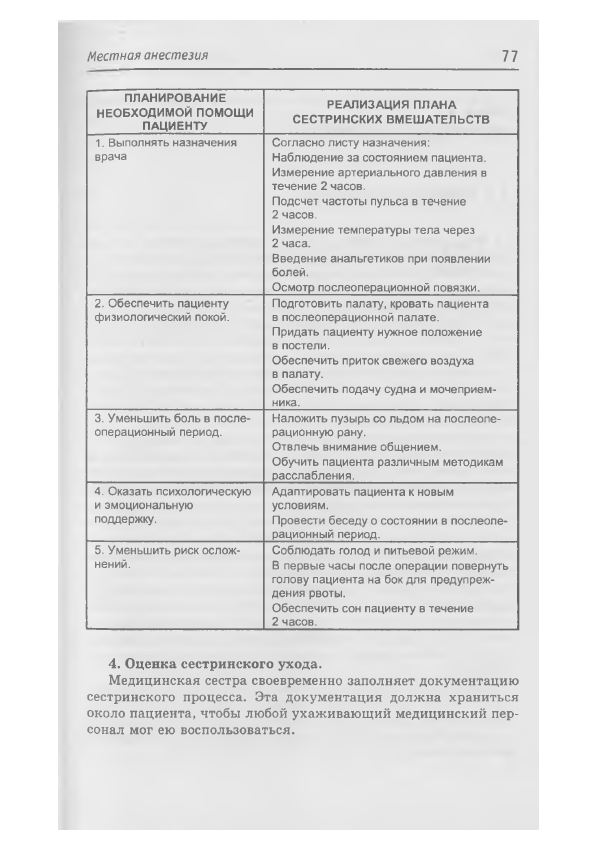
ПЛАНИРОВАНИЕ
НЕОБХОДИМОЙ ПОМОЩИ
ПАЦИЕНТУ
РЕАЛИЗАЦИЯ ПЛАНА
СЕСТРИНСКИХ ВМЕШАТЕЛЬСТВ
1. В ы полнять назначения
врача
С о гл асн о листу назначения:
Н аблю де ние за состоянием пациента.
И змерение артериального д авлен ия в
течение 2 часов.
П одсчет частоты пульса в течение
2 часов.
И змерение температуры те л а через
2 часа.
В ведение анальгетиков при появлении
болей.
О с м о тр послеоперационной повязки.
2. О беспечить пациенту
физиологический покой.
П одготовить палату, кровать пациента
в послеоперационной палате.
П ридать пациенту нужное положение
в постели.
О бе спе чить приток свежего воздуха
в палату.
О бе спе чить подачу судна и мочеприем
ника.
3. Ум еньш ить боль в после
операционный период.
Н алож ить пузырь со л ьдом на послеопе
рационную рану.
О твл еч ь внимание общением.
О бучи ть пациента различным методикам
расслабления.
4. О казать психологическую
и эм оциональную
поддержку.
А д апти ровать пациента к новым
условиям.
П ровести беседу о состоянии в послеопе
рационный период.
5. Ум еньш ить риск ослож
нений.
С о б л ю д ат ь голод и питьевой режим.
В первые часы после операции повернуть
голову пациента на бок д л я предупреж
дения рвоты.
О бе спе чить сон пациенту в течение
2 часов.
4. Оценка сестринского ухода.
Медицинская сестра своевременно заполняет документацию
сестринского процесса. Эта документация долж на храниться
около пациента, чтобы любой ухаж иваю щ ий медицинский пер
сонал мог ею воспользоваться.

Глава 5
ИНФУЗИИ И ТРАНСФ УЗИИ
5.1. Инфузионная терапия
Инфузионная терапия является одним из главных методов
профилактики и лечения нарушений функций жизненно важ
ных органов и систем при любом тяжелом заболевании или по
вреждении. Этот метод позволяет управлять и контролировать
снабжение организма водой, электролитами, энергией, белка
ми, лекарственными средствами. Кроме того, задачами инфузи-
онной терапии являются: восстановление центрального крово
обращения, восстановление микроциркуляции, восстановление
диуреза и нормализация водно-солевого обмена, кислотно-ще-
лочного состояния, выведение токсинов, ликвидация острых
нарушений свертываемости, парентеральное питание, ликвида
ция гипоксии и анемии.
Инфузионная терапия проводится по строгим показаниям при
тщательном соблюдении мер по профилактике инфекционных
осложнений, под постоянным наблюдением за состоянием па
циента, физиологическими и биохимическими показателями,
отражающими состояние функции дыхания, кровообращения,
почек.
Выбор препаратов для инфузии зависит от характера основ
ного и сопутствующих заболеваний, стадии болезни, патофизи
ологических изменений в организме и других факторов. При
проведении инфузионной терапии растворы чаще всего вводят в
периферические или центральные вены путем венепункции,
венесекции или катетеризации вены. По показаниям инфузии
также могут проводиться внутриартериально, внутрикостно (в
губчатое вещество кости), в лимфатические сосуды (эндолимфа
тически).
Подкожные вливания
в настоящее время применяются ред
ко, так как могут покрыть потребности организма лиш ь в воде,
всасывание жидкости из подкожной клетчатки требует расхода
энергии, а гипертонические растворы при подкожном введении
вызывают некроз.

Внутривенные вливания
Внутривенно можно вводить все трансфузионные средства, но
при этом имеются определенные трудности и опасности (спав
шиеся или плохо выраженные периферические вены, тромбиро-
вание просвета иглы, выскальзывание иглы из вены, воспале
ние стенки вены и т. д.).
Таким образом, внутривенное вливание в периферические
вены путем пункции иглой применяется на короткий срок.
Венесекция
в настоящее время применяется редко, так как
велик риск инфицирования раны в месте разреза кож и с после
дующим развитием септического тромбофлебита. Вливание пу
тем венесекции может продолжаться 1—2 суток, затем вену не
обходимо перевязывать. Этот метод используется сейчас лиш ь
тогда, когда невозможна венепункция и нет врача, владеющего
методом катетеризации центральных вен.
Катетеризация вены
делает пациента более мобильным,
позволяет избежать повреждения вены при движ ениях.
Чащ е катетеризируют подключичную вену или верхнюю по
лую вену с помощью специальной канюли из полиэтилена, на
детой на иглу, служащую стилетом, или путем венепункции
иглой с широким просветом, через которую вводят в вену про
водник, а по нему после удаления иглы — катетер.
Если невозможно ввести катетер в центральную вену, кате
теризируют периферические вены (на руках или на ногах) пу
тем венепункции или (реже) венесекции.
Внутрикостное введение
растворов используется, когда не
возможен внутривенный путь. После местной анестезии новока
ином прокалывают специальной широкопросветной иглой м яг
кие ткани в области гребня подвздошной кости, пяточной кос
ти, бугристости большеберцовой кости и, вращ ая иглу, прони
кают в губчатое вещество кости. Мандрен из иглы удаляют и,
перед началом переливания, вводят в кость 10—15 мл 0,5% р а
створа новокаина, а затем осуществляют инфузию. Недостатком
этого метода является низкая скорость инфузии.
Внутриартериальные нагнетания
используются для восста
новления эффективной сердечной деятельности, когда тяж елая
гиповолемия ведет к полному прекращению коронарного крово
тока и внутривенные вливания бесперспективны. Вливания ж ид
кости в артерию при терминальных состояниях производят под
давлением 160—200 мм. рт. ст., вводя 200—250 мл в течение