ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.11.2021
Просмотров: 4212
Скачиваний: 21
б
а
Рис.
8 5 . Виды ф имоза.
Рис.
8 6 . Параф им оз (о) и его вправление
6
— атроф ический
Лечение проводится оперативное. До 2-х лет проводится рас
крытие крайней плоти пуговчатым зондом. Родителям рекомен
дуют после такого вмешательства проводить несколько раз в
день ванночки с антисептиком и ежедневно открытие головки
полового члена с последующим закрытием.
В более старшем возрасте, особенно при гипертрофическом
фимозе, показана операция — иссечение листков крайней плоти.
19.6.3. Парафимоз
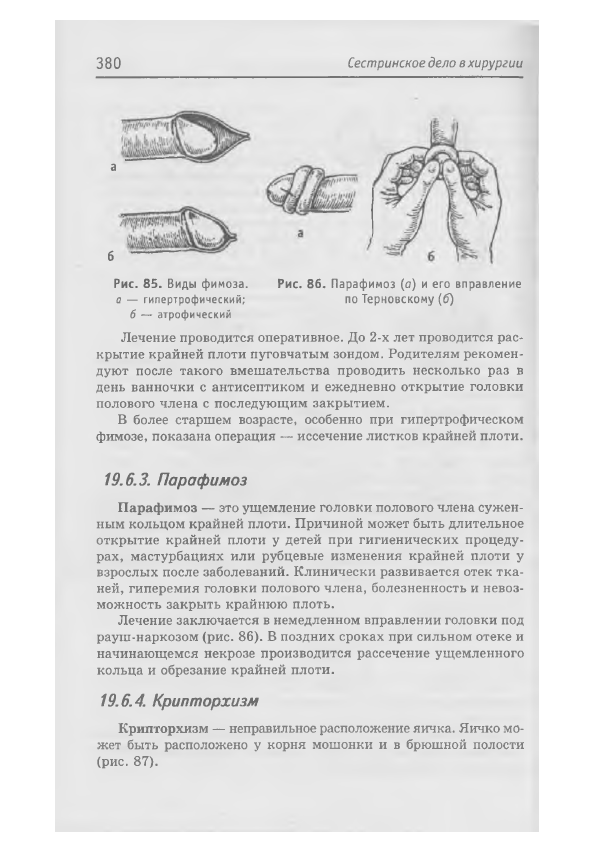
П араф им оз — это ущемление головки полового члена сужен
ным кольцом крайней плоти. Причиной может быть длительное
открытие крайней плоти у детей при гигиенических процеду
рах, мастурбациях или рубцевые изменения крайней плоти у
взрослых после заболеваний. Клинически развивается отек тк а
ней, гиперемия головки полового члена, болезненность и невоз
можность закрыть крайнюю плоть.
Лечение заключается в немедленном вправлении головки под
рауш-наркозом (рис. 86). В поздних сроках при сильном отеке и
начинающемся некрозе производится рассечение ущемленного
кольца и обрезание крайней плоти.
19.6.4. Крипторхизм
Крипторхизм — неправильное расположение яичка. Яичко мо
жет быть расположено у корня мошонки и в брюшной полости
(рис. 87).
а
— гипертроф ический;
по Терновском у (6)

Клинически различают лож
ный и истинный крипторхизм.
При истинном крипторхизме яич
ко при пальпации не обнаружи
вается совсем, у корня мошонки
или в паховом канале. При лож
ном крипторхизме яичко обнару
ж ивается у корн я м ош онки и
рукой опускается до конца мо
шонки.
При лож ном кри п торхизм е
яичко само опускается в мошон
ку к периоду полового созрева
ния, поэтому оперативное вмеша
тельство проводить не нужно. Опе
рация — опускание и подшива
ние яи ч ка проводится только при истинном крипторхизме сра
зу после постановки диагноза.
19.6.5. Водянка яичка
Водянка яичка может быть врожденной патологией, когда
не зарастает вагинальный отросток брюшины и в оболочках
яи ч ка скапливается серозная жидкость, и приобретенной после
травмы. Клинически водянка яичка характеризуется увеличе
нием половины или всей мошонки. При пальпации образование
мягкое, безболезненное, яично обычных размеров. Диафаноско-
пия выявляет характерный симптом просвечивания. Этот симп
том проводится при дифференциальной диагностике пахово-мо-
шоночной грыжи. Оперативное лечение проводится у детей стар
ше 1 года. Если не проводить оперативное лечение, то может
наступить атрофия яичка.
19.7. Заболевания органов мочеполовой системы
19.7.1. Мочекаменная болезнь
Причинами мочекаменной болезни являю тся недостаток ви
таминов (особенно витамина А), изменения белкового обмена и
pH мочи, частые воспалительные процессы в мочевых путях.
Ри с. 8 7 . Ф орм ы аном алии
по ло ж ен и я яичек,
о — паховая экт опия;
б — бедренная; в — лонная;
г — пром еж ност ная

Клинически заболевание проявляется почечной коликой.
Сильная коликообразная боль с иррадиацией в низ живота свой
ственна мигрирующим камням. Тупая, ноющая боль, вызываю
щ ая чувство тяжести в пояснице и не имеющая характерной
иррадиации, отмечается при наличии больших камней лохан
ки. Кроме почечной колики отмечается повышение температу
ры тела, тошнота, рвота, метеоризм, запоры, интоксикация. Для
камней нижних мочевых путей характерны дизурические явле
ния: частое болезненное мочеиспускание, моча мутного цвета,
часто гематурия. При пальпации живота будет болезненность в
области больной почки, напряжение мышц. Положительный
симптом Пастернацкого на стороне заболевания. В общем ана
лизе крови лейкоцитоз, сдвиг лейкоцитарной формулы влево.
В общем анализе мочи гематурия, лейкоциты, пиурия.
Для постановки диагноза необходимо провести рентгенологи
ческое (внутривенную урографию или ретроградную пиелогра
фию, где можно увидеть тень камня и нарушение функции поч
ки) и ультразвуковое исследование, цистоскопию и хромоци
стоскопию (определяется выделительная функция почек). Фун
кцию и степень воспалительных изменений почек определяют
при помощи проб Зимницкого и Каковского-Аддиса. Пациента
с почечной коликой необходимо госпитализировать в урологи
ческое отделение. В период ремиссии пациент проходит амбу
латорное лечение.
В момент почечной колики пациенту вводятся обезболиваю
щие препараты и спазмолитики, назначаются теплые ванны и
грелки, обильное питье и мочегонные средства. При присоеди
нении пиелонефрита вводятся антибиотики. В амбулаторных ус
ловиях лечение проводится цитратными средствами, препара
тами, растворяющими камни (магурлит, блемарек, фитолизин
и др.), мочегонными отварами трав. Можно растворить только
ураты, оксалаты и фосфаты. Для этого проводится исследова
ние осадка мочи. Хирургическое лечение заключается в удале
нии камня петлей, введенной с помощью цистоскопа в мочеточ
ник, удалении камней при операции пиелотомии и цистотомии
или удалении почки — нефрэктомии.
Больным с рецидивирующим течением мочекаменной болез
ни назначается санаторно-курортное лечение в Ессентуках, Же-
лезноводске, Трускавце. Важная роль в профилактике заболева
ния принадлежит правильному питанию и здоровому образу
жизни.

19.7.2. Туберкулез почки
Туберкулез почки чаще бывает вторичным в результате ме
тастатического заноса микобактерий туберкулеза или распрост
ранения восходящим путем из мочевого пузыря.
Клинически заболевание проявляется учащенным мочеис
пусканием и ж ж ением в конце его, никтурией, тупыми болями
в поясничной области или почечной коликой в период обостре
ния. При поражении мочевого пузыря появляется болезненное
частое мочеиспускание с выделением крови. Общее состояние
тоже страдает: появляется быстрая утомляемость, слабость, пло
хой аппетит, усиленное потоотделение ночью, субфебрильная
температура тела. В запущенных случаях заболевания появля
ются свищи мочевого пузыря. В анализе мочи появляется бе
лок, гной, эритроциты, микобактерии туберкулеза. Д ля уточне
ния диагноза проводится внутривенная урография, ретроград
ная пиелография, хромоцистоскопия, ультразвуковое и изотоп
ное исследование почек.
В начальных стадиях заболевания проводится консерватив
ное лечение: антибиотики, ПАСК, фтивазид. Обязательное са
наторно-курортное лечение.
При неэффективном консервативном лечении необходима
операция: резекция почки или нефрэктомия.
19.7.3. Опухоли почки
Опухоли почки могут быть первичными и метастатически
ми. Различают три вида течения заболевания: длительный скры
тый период, быстрое течение с метастазированием, постепенное
развитие заболевания.
Клинически для злокачественной опухоли характерна гема
турия, которая появляется внезапно без болей и приводит к
анемии; боль постоянная с иррадиацией в бедро и половые орга
ны. При пальпации образование больших размеров, бугристая,
не смещается. Симптом Пастернацкого положительный. Д ля
постановки диагноза проводится хромоцистоскопия, внутривен
ная урография, аортография, ультразвуковое и радиоизотопное
исследование.
Лечение только оперативное — удаление почки. Дополнитель
но проводится химиотерапия и лучевая терапия.

19.7.4. Нефроптоз
Нефроптоз — опущение почки. Причинами являются трав
мы, резкое исхудание, слабость мышечно-связочного аппарата
почки.
Клинически проявляется болями при беге, пры ж ках, быст
рой ходьбе, которые в положении лежа проходят. Почечные
колики возможны только при перегибе мочеточника. В этом
случае может развиться гидронефроз. При пальпации в поло
жении стоя всегда пальпируется почка, иногда пальпируется и
в положении леж а. Симптом Пастернацкого положительный
только при присоединившемся пиелонефрите, почечной колике
или гидронефрите. С целью диагностики проводят ультразвуко
вое и рентгенологическое исследование.
Консервативное лечение заключается в проведении лечеб
ной физкультуры, массажа мышц живота и поясничной облас
ти, лечении пиелонефрита. При оперативном лечении проводит
ся подшивание связок почки.
19.7.5. Гидронефроз
Гидронефроз — прогрессирующее расширение лоханки и ча
шечек, возникшее вследствие затруднения пассажа мочи из поч
ки. Причинами этого заболевания могут быть пиелонефрит, гло-
мерулонефрит, нефроптоз, туберкулез и опухоль, камни почек,
врожденные патологии почек.
Заболевание развивается постепенно. Появляются боли, ко
торые носят разнообразный характер — от ноющих тупых до
приступов почечной колики. Часто отмечаются изменения мочи:
появляется кровь от микрогематурии до сильного кровотече
ния, лейкоциты при воспалительном процессе. При пальпации
почка определяется увеличенной в размерах, болезненной и легко
смещающейся. В дальнейшем начинает страдать общее состоя
ние: отмечается слабость, повышенная утомляемость, сниже
ние аппетита, похудание, симптомы хронической почечной не
достаточности .
Основные методы диагностики гидронефроза — рентгеноло
гические, где определяется расширение чашечно-лоханочной
системы, непроходимость мочи по мочеточникам, увеличение
почки.
Лечение только оперативное: ликвидация причины заболе
вания или удаление почки.