Файл: 1. арттардаы созылмалы гепатит кезінде ауруханаа дейінгі кезеде емдеу мен ктім алгоритмі.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 23.11.2023
Просмотров: 227
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
1. Қарттардағы созылмалы гепатит кезінде ауруханаға дейінгі кезеңде емдеу мен күтім алгоритмі
Лечение проводится со ответсвенно по протоколу МЗ.
Цели лечения хронического гепатита В:
супрессия HBV
- эрадикация HBV практически невозможна из-за непрерывного цикла внеклеточной и внутриклеточной (цитоплазматической и внутриядерной) репликации вируса с наличием промежуточных форм (ковалентно замкнутой кольцевой ДНК), труднодоступных для существующих противовирусных препаратов;
- чаще удается достичь низкий или неопределяемый уровень HBV ДНК при сохраняющейся циркуляции HBsAg;
- гораздо реже достигается неопределяемый уровень HBV ДНК с клиренсом / сероконверсией HBsAg, что трактуется как «функциональное» излечение, при котором вирус находится под постоянным иммунным контролем, аналогично резидуальной инфекции у пациентов после перенесенного ОГВ;
замедление / прекращение прогрессирования заболевания печени;
профилактика цирроза печени(ЦП) и его осложнений;
профилактика гепатоцеллюлярная карцинома(ГЦК)
Режим:
-
соблюдение принципов рационального питания; -
охранительный режим при наличии гепатита: избегать избыточной инсоляции, перегрева тела; в продвинутых стадиях заболевания и при портальной гипертензии – ограничение физических нагрузок, облегчение режима работы; -
барьерная контрацепция при половых контактах с не вакцинированными партнерами ; -
вакцинация против гепатита А(в протоколе так написано, но не знаю можно ли старикам); -
вакцинация половых партнеров против гепатита В; -
индивидуальное пользование средствами личной гигиены; -
минимизация факторов риска прогрессирования: исключение алкоголя, табака, марихуаны, гепатотоксичных лекарственных средств, включая биологически активные добавки, нормализация веса тела и т.д.
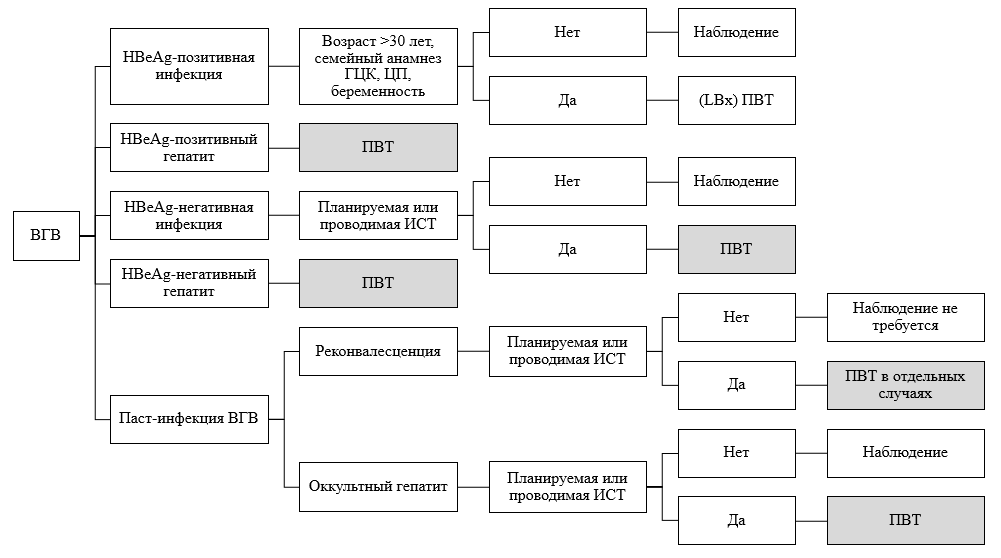
Общие показания к ПВТ:
-
HBV-ДНК ≥2 000 МЕ/мл; -
AЛТ ≥ верхней границы нормы (ВГН); -
активность и тяжесть заболевания печени: ≥ A2 и/или ≥ F2 -
Кроме того, учитываются возраст, общее состояние, семейный анамнез по ЦП, ГЦК, наличие внепеченочных проявлений и принадлежность пациентов к отдельным группам
Основные стратегии противовирусной терапий
| | Пег-ИФН (пегилированный интерферон) | АН (аналоги нуклеозидов/нуклеотидов) |
| Путь введения | Подкожно | Внутрь |
| Длительность | 48 недель | Неопределенная / Завершение до достижения стоп-точек у отдельных категорий пациентов |
| Переносимость | Плохая | Хорошая |
| Безопасность при длительном применении | Возможны побочные явления (психические, неврологические, эндокринные нарушения) | Крайне редкие побочные явления (в отношении функции почек, состояния костей для некоторых АН) |
| Противопоказания | Множество (декомпенсированное заболевание печени, сопутствующая патология) | Практически нет (в случаях ХБП – подбор дозы в зависимости от СКФ) |
| Стратегия | Индукция длительного иммунного контроля посредством фиксированного курса лечения | Остановка гепатита и прогрессирования заболевания путем ингибирования репликации вируса |
| Уровень вирусной супрессии | Умеренный (различные виды ответа) | Универсально высокий |
| Эффект на потерю HBeAg | Умеренный, в зависимости от исходных характеристик | Низкий в первый годы, увеличивается во время длительной терапии |
| Эффект на потерю HBsAg | Различный, в зависимости от исходных характеристик (в целом, выше сравнению с АН) | Низкий: медленно возрастает по мере лечения у HBeAg-позитивных пациентов, обычно очень низкий у HBeAg-негативных пациентов |
| Риск рецидива после завершения терапии | Низкий при наличии устойчивый вирусологический ответ на 6-12 месяце после лечения | Средний, если проводится консолидирующая терапия после HBeAg-сероконверсии |
| Ранние стоп-точки (правила остановки терапии) | Есть | Нет |
| Риск развития резистентности вируса | Нет | Минимальный или отсутствует |
| Возможность применения при беременности | Нет | Имеется (TDF) |
Список лекарственных средств
| МНН | Режим дозирования |
| Пег-ИНФ альфа-2а | 180 мкг еженедельно подкожно |
| Тенофовир дизопроксил фумарат (TDF) | 300 мг в сутки внутрь |
| Тенофовир алафенамид фумарат (TAF) | 25 мг в сутки внутрь |
| Энтекавир (ETV) | 0,5 мг в сутки внутрь |
Мониторинг ПВТ
| Исследования | Кратность | |
| Пег-ИФН | АН | |
| ОАК с подсчетом тромбоцитов | Каждые 2 недели в первый месяц, далее каждые 4 недели | Каждые 12 недель |
| АЛТ, АСТ, Билирубин Альбумин, МНО | Каждые 4 недели | Каждые 12 недель |
| Креатинин / клиренс креатинина, Мочевина | Каждые 12 недель | У пациентов с низким риском почечных осложнений* каждые 12 недель в первый год лечения, далее – каждые 24 недели при отсутствии ухудшения). У пациентов с высоким риском почечных осложнений* – каждые 4 недели в первые 3 месяца, далее каждые 12 недель до конца первого года лечения, далее - каждые 24 недели (при отсутствии ухудшения). При клиренсе креатинина менее 60 мл/мин или уровне фосфатов сыворотки менее 2 мг/дл целесообразна более частая оценка |
| Фосфаты | | |
| ТТГ | Каждые 12 недель | |
| АФП | Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП | Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП |
| УЗИ ОБП | Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП | Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП |
| Осмотр глазного дна | Каждые 12 недель | |
| HBV DNA (качественный, количественный тест) | На 12, 24 и 48 неделях ПВТ и через 24 и 48 недель после ее окончания | Каждые 12 недель для подтверждения ВО и далее каждые 12-24 недели во время ПВТ и после ее прекращения (при фиксированном курсе) |
| HBeAg / anti-HBe (у исходно HBeAg-позитивных пациентов) | На 24 и 48 неделях ПВТ и через 24 и 48 недель после ее окончания | Каждые 24 недели во время ПВТ и после ее прекращения (при фиксированном курсе) |
| HBsAg (количественный тест) | На 12 и 24 неделях ПВТ | |
| HBsAg / anti-HBs | Каждые 48 недель после сероконверсии HBeAg и негативации HBV ДНК у HBeAg-позитивных пациентов или негативации HBV ДНК у HBeAg-негативных пациентов | Каждые 48 недель после сероконверсии HBeAg и негативации HBV ДНК у HBeAg-позитивных пациентов или негативации HBV ДНК у HBeAg-негативных пациентов во время ПВТ и после ее завершения (при фиксированном курсе) |
Динамическое наблюдение за пациентами с HBV-инфекцией
| Минимальный перечень исследований | Стадия заболевания | |
| F0-F3 | F4 / ЦП | |
| Общий анализ крови с подсчетом тромбоцитов | Каждые 6 месяцев | Каждые 3 месяца |
| Функциональные пробы печени (АЛТ, АСТ, билирубин, креатинин, альбумин, МНО, щелочная фосфатаза, ГГТП) | Каждые 6 месяцев | Каждые 3 месяца |
| АФП | Не реже, чем каждые 6 месяцев | Не реже, чем каждые 6 месяцев |
| УЗИ органов брюшной полости | Не реже, чем каждые 6 месяцев | Не реже, чем каждые 6 месяцев |
| ПЦР: HBV ДНК (качественный тест, при положительном результате – количественный) | Каждые 6 месяцев | Каждые 3 месяца |
| anti-HDV | Каждые 6 месяцев | Каждые 6 месяцев |
| НЭ | Ежегодно | |
| ЭГДС | | При отсутствии ВРВ пищевода, желудка при исходном обследовании каждые 1-2 года (особенно у пациентов с показателями жесткости печени при непрямой эластографии более 20 кПа и одновременном снижении количества тромбоцитов менее 150 000/мкл), при наличии варикозно расширенных вен пищевода, желудка – каждые 6-12 месяцев |
Пациенты с коинфекцией HCV
Всем пациентам с ХГВ обязателен скрининг ВГС (anti-HCV)
HCV-коинфекция ускоряет прогрессирование заболевания и повышает риск ГЦК
Данная категория пациентов является приоритетной для ПВТ
Лечение ХГС с использованием противовирусных агентов прямого действия может вызвать реактивацию ХГВ
Ко-инфицированным пациентам, имеющим стандартные показания для терапии ХГВ, назначаются АН
HBsAg-позитивным пациентам, получающим противовирусные агенты прямого действия по поводу гепатита С, необходима одновременная профилактика реактивации ХГБ с помощью АН во время лечения ХГС и на протяжении 12 недель после его окончания с тщательным мониторингом
HBsAg-негативные anti-HBc-позитивные пациенты, получающие противовирусные агенты прямого действия по поводу гепатита С, должны тщательно наблюдаться и обследоваться на предмет реактивации ХГВ в случае повышения активности АЛТ
Особенности у пожилых
У пациетов пожилового возраста начинается инсулинорезистентность, что приводит к риску возниконвения жировому гепатозу и дальнейшим заболеваниям печени.
У пожилых более тяжело протикает цирроз печени, так как возрастные изменения в цнс + печоночная энцефалопатия.
2. Артериялық гипертензияның барлық дәрежелерінде жүрек-тамырлық қатерлері бар егде жастағы пациенттерді жүргізу ерекшеліктері (диагноз мысалдарымен).
Примичание: АГ почти всегда развивается у стариков, нужно знать правельную классафикацию(для постоновки диагноза), и факторы риска(для выбора правельной тактики лечния).
Введение пожилых пациентов с АГ:
1. Оценка жалоб, подробный анамнез.
Жалобы на АГ, гловные боли, слабость. Из анамнеза: наследственность, перенесенные и сопутсвующие заболевания(ибс, атеросклероз, сд).
Факторы риска:
систолическое выше 140 мм рт. ст.; диастолическое выше 90 мм рт. ст.;
муж старше 55 лет; жен старше 65 лет;
курение;
холестерин выше 6,5 ммоль/л;
сахарньтй диа6ет;
ожирение;
Ранняя менопауза
Малоподвижный образ жизни
Психологические и социально-экономические факторы
Частота сердечных сокращений (значение в покое >80 уд/мин)
семейный анамнез ранних сердечно-сосудистых за6олеваний.
Поражение органов мишеней:
Гипертроия левого желудочка
Протеинурия и/или уровень креатинин 1,2-2 мг
Сужение артерий сетчатки.
Цереброваскулярные заболевания: ишемический инсульт, геморрагический инсульт, ТИА
ИБС: ИМ, стенокардия, реваскуляризация миокарда
Наличие атероматозных бляшек при визуализации
Сердечная недостаточность, в том числе СН-сФВ
Заболевание периферических артерий
Фибрилляция предсердий
2. Осмотр
Измерение АД
Определение массы тела
оценка других систем
3. Лабораторно-инструментальные обследования
ОАМ, ОАК, калий, натрий, креатинин' глюкоза холестерин о6щий и липопротеидов высокой плотности),