Файл: Предварительный диагноз, обосновать Патогенез План обследование.docx
Добавлен: 10.01.2024
Просмотров: 82
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
-
Предварительный диагноз, обосновать -
Патогенез -
План обследование -
Терапия -
Тактика ведения -
Прогноз и профилактика
5 курс ВБ
Задача №1
Вы – врач общей практики врачебной амбулатории. Поступил вызов на дом к пациенту (-ке) 65 лет. Жалобы: на сильные головные боли, боли в области сердца, одышку, общую слабость.
В анамнезе: Страдает артериальной гипертензией в течение 10 лет, ИБС - течение 5 лет, состоит на «Д» учете. Максимальные подъемы АД 180\100 мм рт ст. Периодически принимает кардикет, диротон, кардиомагнил. Ежегодно получает стационарное лечение в ГКЦ. Курит по 10 сигарет в день с 30 лет. Данное ухудшение состояния в течение 4 часов, когда появились вышеуказанные жалобы, вызвал врача на дом.
Объективно: рост 176 см, вес 84 кг. Больной в вынужденном положении – полусидя, держит руку на области сердца. Состояние больного средней степени тяжести. Гиперстенического телосложения. Кожные покровы обычной окраски, акроцианоз. Периферических отеков нет. В легких везикулярное дыхание, хрипов нет. ЧДД 22 в минуту. Тоны сердца глухие, ритм правильный, ЧСС 88 ударов в мин. АД 220\120 мм рт ст.
ЭКГ: Ритм синусовый, 88 ударов в мин. Депрессия сегмента ST в отведениях I. AVL,V5-V6. Зубец Q и подъем ST во II,III,AVF. Гипертрофия левого желудочка.
Вопросы:
1.Сформулируйте клинический диагноз.
ОКС. Острый инфаркт миокарда(нижнебоковая стенка). Артериальная гипертензия 3 степени, риск 4. (Гипертонический криз)
Термин «Острый коронарный синдром» используют для обозначения обострение ишемической болезни сердца. Этим термином обьединяют такие клинические состоянии как ИМ и нестабильную стенокардию.
2. Патогенез
Наиболее частая причина ОИМ -90 процент случаев это тромбоз венечной артерии, развившиеся на фоне атеросклеротических изменений. При разрыве капсулы фиброзной бляшки ее содержимое вступает в контакт с кровью, в результате чего происходит агрегация тромбоцитов, активизируется свертывающая система крови. Присоединение фибрина и эритроцитов формирует полноценный тромб. Существенное значение в этом играют состояние сосудистого тонуса и различные сосудосуживающие факторы(в данном случае АГ). Таким образом в результате остро возникшего дисбаланса мужду потребностью миокарда в кислороде и его доставкой возникает некроз/омертвение миокарда.
3.План обследования.
Лабораторные исследования (по показаниям)
1. ОАК- находят неспецифические изменении, такие как- Нейтрофильный лейкоцитоз до 12-15. Появляется через несколько часов от момента возникновения боли и сохраняется в течении 3-7 дней. СОЭ увеличивается позже и остается повышенной 1-2 недели
2. ОАМ – при ОАМ возникают признаки почечной недостаточности вследствие АГ такие как: эритроцитурия, лейкоцитурия, протеинурия
3. БХА крови- сывороточные маркеры. Специфичным яв-я КФК, миоглобин, тропонин. Повышение ЛДГ,АСТ, АЛТ неспецифичны.
ТРОПОНИН-самый специфичный.
3. креатинин сыворотки крови, СКФ – (показывает функциональное состояние почек)
4. липидный спектр (ХС, ЛПНП, ЛПВП, ТГ) (диагностика дислипидемии)
5. глюкоза крови, ПГТТ, гликолизированный гемоглобин (верификация гликемических нарушений)
6. оценка электролитного баланса- калий, натрий, магний
7. d-димер - (при диф. диагностике с ТЭЛА)
8. proBNP – (тип В натрийуретический пептид – для лабораторной оценки сердечной недостаточности)
Инструментальное исследование
ЭКГ-
Рентгенография органов грудной клетки- для выявление осложнения ИМ (застой в легких) и для проведение дифф.диагностики (пневматоракс, расслоение аорты, ТЭЛА)
Ислледование глазного дна - из-за АГ
4. Тактика ведения пациента. Профилактика. Реабилитация.
-
Экстренная госпитализация в лечебное учреждение, в котором имеются условия для выполнения коронарографии и проведения ЧКВ.
( Чрескожное коронарное вмешательство)
-
Транспортировать в положении лежа с приподнятым головным концом под контролем АД, ЧСС.
Лечение:
| Нитроглицерин под язык– таблетка 0,5 мг. Доступ к чистому воздуху, кислородотерапия. |
| Антиагрегантная терапия-Ацетилсалициловая кислота 300 мг прожевать и выпить водой. Клопидогрель 300 мг (4 табл) внутрь |
| Доступ к вене. И поставить физ-раствор Морфин 1%-1,0 натрий 0,9% хлориді ерітіндісімен араластырып 20,0 дейін т/і 3 мг ерітіндіні бөліктеп енгізіп ауырсынуды басты. |
| Бетта блокатор- Метопролол 0,1%-5.0 Антикоагулянт-Гепарин 5000 МЕ |
Режим постельный.
Диета №10 с ограничением легко усваиваемых углеводов, преобладанием ненасыщенных жиров, достаточным содержанием белков и витаминов. Необходимо ограничить содержание поваренной соли.
Блокаторы медленных кальциевых канальцев
Rp.: Felodipini 0.01.
D.t.d. № 30 in dragee
S.: по 1 таблетке 2 раза в день расширяет коронарные и периферические (главным образом артериальные) сосуды, оказывает отрицательное инотропное действие, уменьшает потребность миокарда в кислороде. В отличие от верапамила не оказывает угнетающего влияния на проводящую систему сердца и обладает слабой антиаритмической активностью.
Профилактика:
Профилактические мероприятия – скрининг на раннее выявление дислипидемии, АГ, СД и ИБС с оценкой предтестовой вероятности и проведением нагрузочного тестирования, при необходимости с визуализацией (стресс-ЭКГ, стресс ЭхоКГ, МРТ и др.) при выявлении высокого ишемического риска своевременное направление в специализированные центры на диагностическую КАГ.
Реабилитация
-
Функциональная оценка -
Изменения образа жизни: регулярные физические упражнения, изменение диеты, снижение веса, прекращение курения -
Лекарственные препараты: продолжение терапии с применением антитромбоцитарных средств, бета-блокаторов, ингибиторов АПФ и статинов.
Задача №2
Вы – врач общей практики врачебной амбулатории. На приеме пациент 60 лет. Жалобы: на боли в области сердца сжимающего характера, с иррадиацией в левую половину грудной области одышку при физической нагрузке, сердцебиение.
В анамнезе: Страдает ИБС в течение 3-х лет, состоит на «Д» учете. Получал стационарное лечение год назад. Принимает кардикет, кардиомагнил. Курит по 15 сигарет в день с 30 лет.
Боли возникают при ходьбе по ровной поверхности на 600 метров, при подъеме по лестнице выше 2-го этажа, психоэмоциональных стрессах, боль купируется приемом нитроглицерина - 1 таблетка под язык.
Объективно: Рост 178 см, вес 86 кг. Больной умеренно-повышенного питания. Беспокоен, в обстановке ориентирован. Кожные покровы чистые, обычной окраски. Периферических отеков нет. В легких везикулярное дыхание, хрипов нет. ЧДД 18 в минуту. Границы сердца не увеличены. Тоны сердца приглушены, ритм правильный. ЧСС 84 удара в минуту. АД 120\80 мм рт ст. Живот мягкий, б\болезненный.
ОАК: эритроциты 5,3х1012\л, Нв 147 г\л, лейкоциты 5,6х109
\л, с\я 63, лимфоциты 32, моноциты 5, СОЭ 6 мм\ч.
БАК: калий – 5,1 ммоль\л, натрий 149 ммоль\л, креатинин – 102 ммоль\л, глюкоза – 5,3 ммоль\л, билирубин 12,4 мкмоль\л, холестерин – 5,8 ммоль\л, триглицериды – 2,3 ммоль\л.
Коагулограмма: протромбиновый индекс 96%, фибриноген 4г\л, АЧТВ – 15 сек.
Вопросы:
1.Сформулируйте клинический диагноз.
Стабильная стенокардия напряжения, ФК II.
Патогенез
В результате увеличение потребности миокарда в кислороде при физической нагрузке и невозможности его полноценного обеспечения кровью из-за сужение венечных артерий возникает ишемия миокарда.
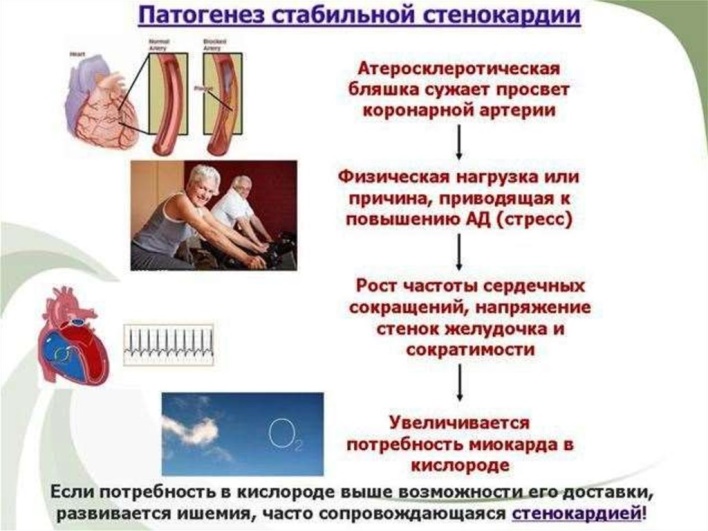
В результата ишемии развиваются нарушения сократительной функции соответствующего участка сердечной мыщцы. Возникают изменения биохимических и электрических процессов. Из-за отсутствии кислорода клетки переходят на анаэробный тип окисления: глюкоза распадается до лактата, уменьшается внутриклеточный рН и истощается энергетический запас в кардиомиоцитах. Ионы калия внутри клеток уменьшаются а натрий увеличивается. ЛАКТАТ_раздражает нервные окончании_БОЛЬ
2.План обследования.
Лабораторные данные играют только вспомогательную роль. Т.к позволяют лишь выявить дислипидемию и сопуствующие заболевании такие как СД.
1)ОАК-включая гемоглобин и подсчет лейкоцитов.
2)Рекомендуется проводить скрининг на наличие СД 2 типа у всех пациентов с ИБС или при подозрении на ИБС, путем определения уровня глюкозы натощак и гликированного гемоглобина HbA1c и дополнительного проведения глюкозотолерантного теста (ГТТ).
3)ОАМ-креатинина и определение почечной функции (клиренс креатинина). Почечная дисфункция может возникнуть в связи с артериальной гипертонией, сахарным диабетом или реноваскулярным заболеванием, и оказывает негативное влияние на прогноз у пациентов со стабильной стенокардией. Следовательно, основная функция почек должна быть оценена при помощи определения скорости клубочковой фильтрации (СКФ),
4) BNP/NT-proBNP(тип В натрийуретический пептид)-для лабораторной оценки сердечной недостаточности.
Инструментальные методы:
ЭКГ- во время приступа – нарушение реполяризации в виде изменения зубцов Т. Смещения сегмента СТ вверх или вниз от изолинии.
Суточное мониторирование ЭКГ- позволяет выявить болевые безболевые эпизоды ишемии миокарда.
Велэргометрия- горизонтальное депрессия сегмента СТ более 1 мм
Эхокардиография- позволяет определить сократительную способность миокарда и провести дифф диагностику болевого синдрома.
ЗОЛОТОЙ СТАНДАРТ-коронарная ангиография. Но в данном случае не надо т.к он проводится при ФК выше 3, и людям с ФК 1-2 после инфаркта миокарда
4. Тактика ведения пациента. Профилактика. Реабилитация.
1. Постельный режим.
2. Диета с исключением жирной и солёной пищи.
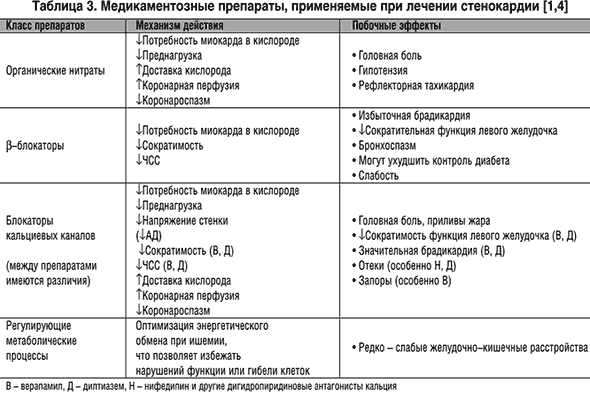
3. Лекарственные препараты:
1. Для купирования приступа стенокардии:
Группа нитратов:
-короткого действия: Нитроглицерин-0,5 мг по 1 таблетки под язык
-пролонгированного действия:изосорбид динитрат, изосорбид мононитрат-10-40мг 2-4 раза в день
Бетта блокаторы- неселективные: пропроналол-10-40 мг 4раза в день
Селективные бетта1 адреноблокаторы(действуют непосредственно на сердце)- метопролол 25-200 мг в сутки, бисопролол 5-20 мг в сутки
Блокаторы кальциевых каналов-Нифедипин-30-90 мг в сутки, верапамил 80-120 мг, дилтиазем 30-90 мг
 Профилактические мероприятия:
Профилактические мероприятия:-
Отказ от курения -
Диета и контроль веса
В настоящее время руководство по профилактике рекомендует:
1. рациональное сбалансированное питание;
2. контроль калорийности продуктов во избежание ожирения;
3. увеличение потребления фруктов и овощей, а также цельнозерновых круп, рыбы (особенно жирных сортов), постного мяса и нежирных молочных продуктов;
4. заменить насыщенные жиры, мононенасыщенными и полиненасыщенными жирами из овощных и морских источников, а также снизить общее количество жиров (из которых меньше, чем одна треть должна быть насыщенными) до менее 30% от общего числа потребления калорий;
5. ограничение потребления соли при сопутствующей артериальной гипертонии и сердечной недостаточности. -
Физическая активность -
Контроль артериального давления
Реабилитация больных со стабильной стенокардией
Дозированные физические нагрузки позволяют:
- оптимизировать функциональное состояние сердечно-сосудистой системы пациента с помощью включения кардиальных и экстракардиальных механизмов компенсации;
- повысить ТФН;
- замедлить прогрессирование ИБС, предупредить возникновение обострений и осложнений;