Файл: Предварительный диагноз, обосновать Патогенез План обследование.docx
Добавлен: 10.01.2024
Просмотров: 87
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Мочеиспускание не нарушены, безболезненно. Стул регулярный 1р/д, оформленный.
Вопросы:
Большие критерии:
· Кардит;
· Полиартрит;
· Хорея;
· Кольцевидная эритема;
· Подкожные ревматические узелки.
Малые критерии:
· Клинические: артралгия, лихорадка;
· Лабораторные: увеличение СОЭ, повышение концентрации СРБ;
· Удлинение интервала Р—R на ЭКГ, признаки митральной и/или аортальной регургитации при эхокардиографии;
Патогенез: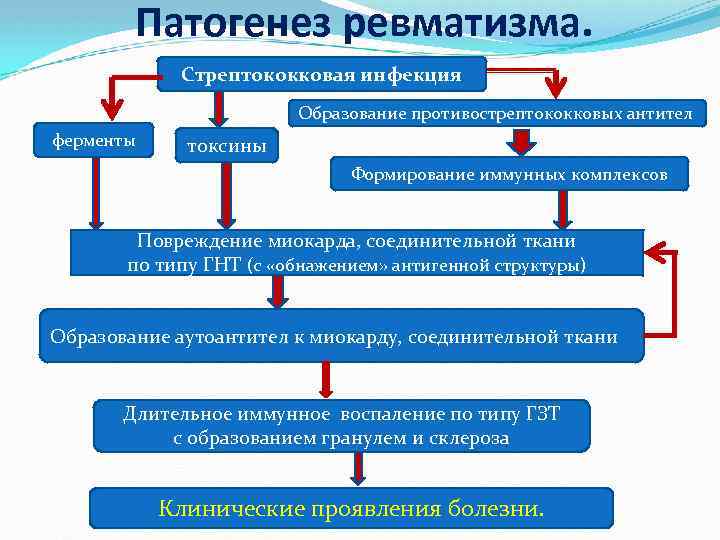
2.План обследования.
Лабораторные исследование

Инструментальные исследования[1,-5,12,13]:
· ЭКГ: уточнение характера нарушений сердечного ритма и проводимости (при сопутствующем миокардите);
· Рентгенография органов грудной клетки: с диагностической целью. (Возможны признаки ревматического пневмонита)
· ЭхоКГ: необходима для диагностики клапанной патологии сердца и выявления перикардита. При отсутствии вальвулита ревматическую природу миокардита или перикардита следует трактовать с большой осторожностью.
· рентгенография суставов для дифференциальной диагностики с другими артритами.
· компьютерная томография высокого разрешения при особых случаях, для выявления признаков ревматического пневмонита, тромбоэмболии в мелкие ветви легочной артерии.
4. Тактика ведения пациента. Профилактика. Реабилитация
Диета 10. Санация миндалин. .
Бензилпенициллина (В лактамный АБ) – в/м 1 млн ЕД, 4р/сут. 7-10 дн.
Преднизолон внутрь 5 мг 1-2 р/сут
Нпвс диклофенак
Рекомендуются диспансеризация и врачебный осмотр 4р/год
Рекомендуются наблюдение у врача общей практики, ревматолога, кардиохирурга.
5 курс ВБ
Задача №14
Женщина 57 лет. Жалобы на боли в коленных суставах, которые усиливаются при ходьбе. В последние несколько дней боли усилились. В анамнезе: Боли периодически беспокоят в течение 2 лет, но резко усилились в последние несколько недель. Болезнь связывает с повышением массы тела, наступлением климакса. Объективно: рост 162 см и вес 76 кг, повышенного питания.
Объективный статус: Состояние удовлетворительное. Положение активное. Кожные покровы обычные, чистые. Отечность в области коленных суставов. Ч.Д. 28 в мин. Тоны сердца ясные, ритмичные. Артериальное давление 120 /90мм.рт.ст., пульс 78 ударов в минуту. Живот правильной формы, участвует в акте дыхания, безболезненный при поверхностной пальпации. Симптом раздражения брюшины отрицательный. Размеры печени по Курлову –9х8х7 см край закруглен, поверхность гладкая, мягко-эластичной консистенции, безболезненная. Симптом поколачивания отрицателен с обеих сторон. Стул регулярный, оформленный. Мочеиспускание свободное. Физикальное обследование: коленные суставы и межфаланговые суставы незначительно увеличены в объеме, местная температура не повышена. При разгибании отмечается хруст (крепитация), подвижность суставов ограничена.
Данные лабораторно-инструментального исследования:
ОАК: эритроциты 4,3х1012л, гемоглобин 130 г/л, ЦП 0,9 лейкоциты 9х109/л, Сегментоядерные – 74%, Палочкоядерные-4, Эозинофилы –4%, Моноциты – 1%, Лимфоциты – 17%, СОЭ 15 мм/ч.
Биохимический анализ крови:
Мочевая кислота – 0,36 мкмоль/л
ОАМ: количество 100,0 мл, удельный вес – 1022, цвет – светло - желтый, прозрачность – прозрачная белок – отр Микроскопия:лейкоциты – 2-3 в п/зр.эритроциты – 1-2 в п/з ураты- ++
Вопросы:
1.Сформулируйте клинический диагноз.
Первичный Остеоартрит тип 1(постменопаузальный), полиатроз: МФС(узелки гебердена-дистальный и бушара-проксимальный), гонартроз. ФНС 1


Патогенез: После климакса-снижается уровень эстрогенов-эстрогены яв-я:
В основе патогенеза остеопороза лежит дисбаланс процессов ремоделирования костной ткани: избыточная резорбция и недостаточное образование костной ткани, что связано с нарушением системных и локальных механизмов регуляции ремоделирования костной ткани.
2.План обследования.
Лабораторные исследования [
ОАК при наличии синовита ускорение СОЭ;
РФ (для дифференциальной диагностики с ревматоидным артритом);
Исследование синовиальной жидкости-помутнение, повышение вязкости
Инструментальные исследования
· Рентгенограмма пораженных суставов;
· УЗИ суставов при наличии синовита;
· МРТ коленных суставов для дифференциальной диагностики
4. Тактика ведения пациента. Профилактика. Реабилитация.
Режим 2, своб., стол 15, диета, сниж массы тела
Мед.терапия – НПВС диклофенак 75-200 мг, 1-3р/сут///
ГКС - бетаметазон ацетат в/с 4 мг/мл 1 раз
Хондропротекторы-хондроитин сульфат 1000-1500 мг/сутки 2-3 приема
применение образовательных программ для пациентов;
· ЛФК с исключением статических нагрузок, лечебная физкультура;
· снижение (коррекция) массы тела;
· применение специальных приспособлений для суставов (фиксирующие повязки, наколенники, ортопедические стельки, ортезы, хождение с тросточкой);
· физиотерапия (местное применение холода или тепла, ультразвуковая терапия) – при отсутствии противопоказаний;
массаж.
ПРОФИЛАТКИКА- контроль за массой тела
· исключить тяжелые физические перегрузки (бытовые, спортивные, профессиональные).
· ношение ортезов, наколенников.
ДИСП.НАБЛ. 2Р/ГОД
5 курс ВБ
Задача №15
Вы – врач общей практики врачебной амбулатории. На прием к Вам пришел пациент - мужчина 50 лет.
Жалобы: на головные боли, тошноту, мелькание мушек перед глазами.
В анамнезе: Ранее к врачам не обращался. АД не измерял. Данное ухудшение состояния в течение 3-х часов, принимал аспирин, цитрамон без эффекта. При измерении АД выявлено его повышение до 160/100 мм рт ст.
Курит по 10-15 сигарет в день в течение 25 лет. Работает менеджером в банке. Работа
связана с частыми психоэиоциальными перегрузками, не был в отпуске 3 года. Часто употребляет соленую пищу. Мать длительно страдает артериальной гипертензией.
Объективно: рост 169 см и вес 99 кг, ИМТ - 32 . Беспокоен, в обстановке ориентирован. Гиперемия лица. Периферических отеков нет. ЧДД 20 в минуту. В легких везикулярное дыхание, хрипов нет. Границы сердца увеличены на 2-2,5 см. Тоны сердца слегка приглушены, ритм правильный. ЧСС - 96 уд/мин, напряжен. АД 160\100 мм рт ст. Печень не увеличена.
Мочеиспускание свободное, безболезненное.Стул регулярный.
ЭКГ: Ритм синусовый,78 ударов в минуту. Отклонение электрической оси сердца влево. Гипертрофия левого желудочка.
Осмотр глазного дна: умеренный спазм артерий сетчатки, вены извитые.
Вопросы:
1.Сформулируйте клинический диагноз.
Артериальная гипертензия, 2 степени, очень высокий риск. Осложнение АГ: гипертоническая ретинопатия. Ожирение 1 степени.
Патогенез
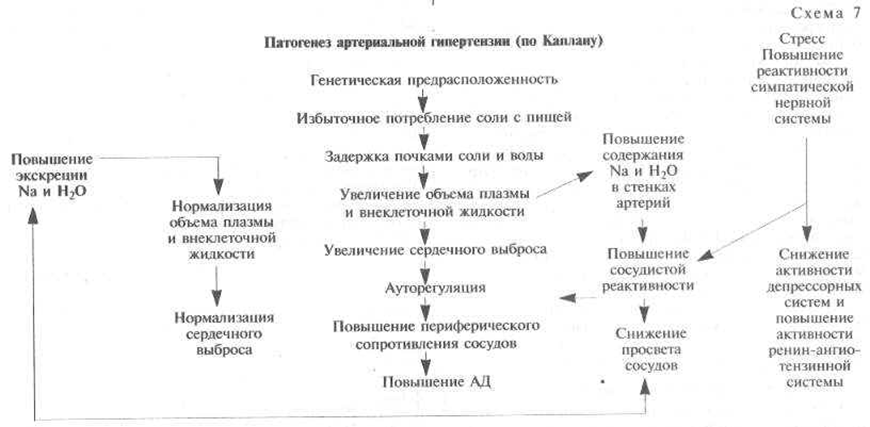
2.План обследования.
- ЭКГ, ЭхоКГ , УЗИ органов брюшной полости.
- ОАК, ОАМ, БХ крови – глюкоза, Гиперлипидемия обусловлена ожирением, является фактором риска ССЗ. гипертрофия ЛЖ, является следствием АГ.
- консультация офтальмолога,
- Уровень креатинина крови с обязательным определением СКФ (выявление почечной дисфункции на фоне первичной АГ)
Инструментальный
УЗИ органов брюшной полости и забрюшинного пространства, УЗИ надпочечников;
ЭКГ, ЭХО-КГ;
Глазное дно;
Неврологическое обследование;
Топическая диагностика: КТ (при хромаффинных опухолях органов грудной клетки, брюшной полости и малого таза), МРТ (при параганглиомах головы и шеи, а также при противопоказаниях к лучевой нагрузке).
4. Тактика ведения пациента. Профилактика. Реабилитация.
Необходимо назначить диету стол №10, с ограничением поваренной соли, жидкости. коррекция всех модифицируемых ФР (курение, дислипедемия, гипергликемия, ожирение)
иАПФ – каптоприл – 12,5 – 50 мг, 2р/сут перорально
статины – аторвастатин – 20-40 мг 1р/сут (устранение дислипидемии)
трансквилизаторы-феназепам
Задачи динамического наблюдения: контроль и коррекция факторов риска, достижение целевых уровней АД, ХЛНП, контроль показателей гликемического профиля, динамическая оценка состояния органов-мишеней.
390>320>
Вопросы:
-
Сформулируйте клинический диагноз. Острая ревматическая Лихорадка, кардит, кольц.эритема, лихорадка.
Большие критерии:
· Кардит;
· Полиартрит;
· Хорея;
· Кольцевидная эритема;
· Подкожные ревматические узелки.
Малые критерии:
· Клинические: артралгия, лихорадка;
· Лабораторные: увеличение СОЭ, повышение концентрации СРБ;
· Удлинение интервала Р—R на ЭКГ, признаки митральной и/или аортальной регургитации при эхокардиографии;
Патогенез:

2.План обследования.
Лабораторные исследование

Инструментальные исследования[1,-5,12,13]:
· ЭКГ: уточнение характера нарушений сердечного ритма и проводимости (при сопутствующем миокардите);
· Рентгенография органов грудной клетки: с диагностической целью. (Возможны признаки ревматического пневмонита)
· ЭхоКГ: необходима для диагностики клапанной патологии сердца и выявления перикардита. При отсутствии вальвулита ревматическую природу миокардита или перикардита следует трактовать с большой осторожностью.
· рентгенография суставов для дифференциальной диагностики с другими артритами.
· компьютерная томография высокого разрешения при особых случаях, для выявления признаков ревматического пневмонита, тромбоэмболии в мелкие ветви легочной артерии.
4. Тактика ведения пациента. Профилактика. Реабилитация
Диета 10. Санация миндалин. .
Бензилпенициллина (В лактамный АБ) – в/м 1 млн ЕД, 4р/сут. 7-10 дн.
Преднизолон внутрь 5 мг 1-2 р/сут
Нпвс диклофенак
Рекомендуются диспансеризация и врачебный осмотр 4р/год
Рекомендуются наблюдение у врача общей практики, ревматолога, кардиохирурга.
5 курс ВБ
Задача №14
Женщина 57 лет. Жалобы на боли в коленных суставах, которые усиливаются при ходьбе. В последние несколько дней боли усилились. В анамнезе: Боли периодически беспокоят в течение 2 лет, но резко усилились в последние несколько недель. Болезнь связывает с повышением массы тела, наступлением климакса. Объективно: рост 162 см и вес 76 кг, повышенного питания.
Объективный статус: Состояние удовлетворительное. Положение активное. Кожные покровы обычные, чистые. Отечность в области коленных суставов. Ч.Д. 28 в мин. Тоны сердца ясные, ритмичные. Артериальное давление 120 /90мм.рт.ст., пульс 78 ударов в минуту. Живот правильной формы, участвует в акте дыхания, безболезненный при поверхностной пальпации. Симптом раздражения брюшины отрицательный. Размеры печени по Курлову –9х8х7 см край закруглен, поверхность гладкая, мягко-эластичной консистенции, безболезненная. Симптом поколачивания отрицателен с обеих сторон. Стул регулярный, оформленный. Мочеиспускание свободное. Физикальное обследование: коленные суставы и межфаланговые суставы незначительно увеличены в объеме, местная температура не повышена. При разгибании отмечается хруст (крепитация), подвижность суставов ограничена.
Данные лабораторно-инструментального исследования:
ОАК: эритроциты 4,3х1012л, гемоглобин 130 г/л, ЦП 0,9 лейкоциты 9х109/л, Сегментоядерные – 74%, Палочкоядерные-4, Эозинофилы –4%, Моноциты – 1%, Лимфоциты – 17%, СОЭ 15 мм/ч.
Биохимический анализ крови:
Мочевая кислота – 0,36 мкмоль/л
ОАМ: количество 100,0 мл, удельный вес – 1022, цвет – светло - желтый, прозрачность – прозрачная белок – отр Микроскопия:лейкоциты – 2-3 в п/зр.эритроциты – 1-2 в п/з ураты- ++
Вопросы:
1.Сформулируйте клинический диагноз.
Первичный Остеоартрит тип 1(постменопаузальный), полиатроз: МФС(узелки гебердена-дистальный и бушара-проксимальный), гонартроз. ФНС 1


Патогенез: После климакса-снижается уровень эстрогенов-эстрогены яв-я:
-
активируют остеобласты -
подавляют активность остеокластов
В основе патогенеза остеопороза лежит дисбаланс процессов ремоделирования костной ткани: избыточная резорбция и недостаточное образование костной ткани, что связано с нарушением системных и локальных механизмов регуляции ремоделирования костной ткани.
2.План обследования.
Лабораторные исследования [
ОАК при наличии синовита ускорение СОЭ;
РФ (для дифференциальной диагностики с ревматоидным артритом);
Исследование синовиальной жидкости-помутнение, повышение вязкости
Инструментальные исследования
· Рентгенограмма пораженных суставов;
· УЗИ суставов при наличии синовита;
· МРТ коленных суставов для дифференциальной диагностики
4. Тактика ведения пациента. Профилактика. Реабилитация.
Режим 2, своб., стол 15, диета, сниж массы тела
Мед.терапия – НПВС диклофенак 75-200 мг, 1-3р/сут///
ГКС - бетаметазон ацетат в/с 4 мг/мл 1 раз
Хондропротекторы-хондроитин сульфат 1000-1500 мг/сутки 2-3 приема
применение образовательных программ для пациентов;
· ЛФК с исключением статических нагрузок, лечебная физкультура;
· снижение (коррекция) массы тела;
· применение специальных приспособлений для суставов (фиксирующие повязки, наколенники, ортопедические стельки, ортезы, хождение с тросточкой);
· физиотерапия (местное применение холода или тепла, ультразвуковая терапия) – при отсутствии противопоказаний;
массаж.
ПРОФИЛАТКИКА- контроль за массой тела
· исключить тяжелые физические перегрузки (бытовые, спортивные, профессиональные).
· ношение ортезов, наколенников.
ДИСП.НАБЛ. 2Р/ГОД
5 курс ВБ
Задача №15
Вы – врач общей практики врачебной амбулатории. На прием к Вам пришел пациент - мужчина 50 лет.
Жалобы: на головные боли, тошноту, мелькание мушек перед глазами.
В анамнезе: Ранее к врачам не обращался. АД не измерял. Данное ухудшение состояния в течение 3-х часов, принимал аспирин, цитрамон без эффекта. При измерении АД выявлено его повышение до 160/100 мм рт ст.
Курит по 10-15 сигарет в день в течение 25 лет. Работает менеджером в банке. Работа
связана с частыми психоэиоциальными перегрузками, не был в отпуске 3 года. Часто употребляет соленую пищу. Мать длительно страдает артериальной гипертензией.
Объективно: рост 169 см и вес 99 кг, ИМТ - 32 . Беспокоен, в обстановке ориентирован. Гиперемия лица. Периферических отеков нет. ЧДД 20 в минуту. В легких везикулярное дыхание, хрипов нет. Границы сердца увеличены на 2-2,5 см. Тоны сердца слегка приглушены, ритм правильный. ЧСС - 96 уд/мин, напряжен. АД 160\100 мм рт ст. Печень не увеличена.
Мочеиспускание свободное, безболезненное.Стул регулярный.
ЭКГ: Ритм синусовый,78 ударов в минуту. Отклонение электрической оси сердца влево. Гипертрофия левого желудочка.
Осмотр глазного дна: умеренный спазм артерий сетчатки, вены извитые.
Вопросы:
1.Сформулируйте клинический диагноз.
Артериальная гипертензия, 2 степени, очень высокий риск. Осложнение АГ: гипертоническая ретинопатия. Ожирение 1 степени.
Патогенез

2.План обследования.
- ЭКГ, ЭхоКГ , УЗИ органов брюшной полости.
- ОАК, ОАМ, БХ крови – глюкоза, Гиперлипидемия обусловлена ожирением, является фактором риска ССЗ. гипертрофия ЛЖ, является следствием АГ.
- консультация офтальмолога,
- Уровень креатинина крови с обязательным определением СКФ (выявление почечной дисфункции на фоне первичной АГ)
-
определение гликемии (гипергликемия натощак выше 7,0 ммоль/л по плазме в венозной крови, выше 11,1 ммоль/л – в любое время суток.), гликолизированного гемоглобина;
-
биохимический анализ крови: электролиты; -
определение уровня адреналина и норадреналина во время приступа; -
определение свободных метанефринов плазмы (повышение уровня метанефрина плазмы крови до диагностических значений); -
определение фракционированных метанефринов суточной мочи (повышение экскреции метанефрина (в норме <320 мкг/сут), норметанефрина (в норме <390 мкг/сут) с мочой);
Инструментальный
УЗИ органов брюшной полости и забрюшинного пространства, УЗИ надпочечников;
ЭКГ, ЭХО-КГ;
Глазное дно;
Неврологическое обследование;
Топическая диагностика: КТ (при хромаффинных опухолях органов грудной клетки, брюшной полости и малого таза), МРТ (при параганглиомах головы и шеи, а также при противопоказаниях к лучевой нагрузке).
4. Тактика ведения пациента. Профилактика. Реабилитация.
Необходимо назначить диету стол №10, с ограничением поваренной соли, жидкости. коррекция всех модифицируемых ФР (курение, дислипедемия, гипергликемия, ожирение)
иАПФ – каптоприл – 12,5 – 50 мг, 2р/сут перорально
статины – аторвастатин – 20-40 мг 1р/сут (устранение дислипидемии)
трансквилизаторы-феназепам
Задачи динамического наблюдения: контроль и коррекция факторов риска, достижение целевых уровней АД, ХЛНП, контроль показателей гликемического профиля, динамическая оценка состояния органов-мишеней.
390>320>