Файл: Клинические и дополнительные методы обследования детей с хирургическими стоматологическими заболеваниями.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.01.2024
Просмотров: 357
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Методика –
-
удаление СО вместе с деформированной костью и передней стенки оболочки кисты в пределах выпячивание. -
сглаживают острые крася кости, -
тампонируют полость.
Показания к цистэктомии:
-
Небольшие радикулярные кисты, расположенные в пределах 1-2 зубов -
При сохранении костной стенки дна ВЧ-пазухи и ее СО -
При фолликулярных кистах, когда погиб фолликул постоянного зуба
Методика (операция Брамана)
-
Выкраивается слихисто-надкостничный лоскут в проекции наибольшего выпячивания кости
ножка обращена к переходной складке -
Удаление деформированной кости, всей оболочки кисты -
Размещение выкроенного лоскута в костной полости
Осложнения радикулярных кист:
-
Гнойно-воспалительные процесс в мягких тканях -
Периоститы -
Остеомиелиты -
Регионарные лимфадениты -
Свищи -
Синусит
-
Воспалительные корневые кисты челюстей у детей. Патогенез. Клиника. Принципы лечения кист у детей.
См вопрос номер 18
Радикулярные кисты – 94-96 %
Фолликулярные кисты – 4-6 %
Одонтогенные кисты чаще встречаются у детей 7-12 лет. Но могут развиваться и в младшем возрасте 4-5 лет
Классификация кист челюстей:
1. Одонтогенные кисты воспалительного происхождения:
- Радикулярная,
- Радикулярная зубосодержащая
- Резедуальная (остатотчная, которая остается после удаления причинного зуба).
2. Одонтогенные кисты невоспалительного происхождения:
-фолликулярная;
- киста прорезывания .
3. Неодонтогенные кисты- пороки развития
-фиссуральная (носо-небного канала, глобуломаксилярная, носогубная)
- травматическая.
Патогенез радикулярных кист:
Хроническое воспаление в периодонте ►пролиферация эпителиальных клеток или размножение эпителиальных клеток►микроскопические полости сливаются в единое кистозное образование ►давление на окружающую кость приводит к ее атрофии.
Патоморфология радикулярных кист: Наружная оболочка кисты (соединительнотканная), Внутрянняя- многослойный плоский эпителий.
Для кистозных образований челюсти характерно : относительно медленный рост, но быстрее, чем у взрослых;
наличие скрытого периода с бессимптомным лечением ,
периоды клинического проявления с симптомами доброкачественной опухоли (бессимптомный период затрудняет определение давности заболевания.
У детей кисты растут быстрее чем у взрослых, что объясняется :
- интенсивностью обменных процессов в растущем организме;
податливостью костных стенок челюсти,
нерпавномерностью роста отдельных участков челюсти в различные периоды.
Клиническая картина радикулярных кист:
- молочные моляры нижней челюсти
- Жалобы могут отсутствовать
Деформация челюсти
симптом Венсана
Валик Гербера (выпячивание в нижнем носовом ходу)
-На н/ч определяется симптом «Окна» с ровными краями, в месте отсутствия костной ткани и податливость стенки кисты.
- причинный зуб с кариозной полостью и омертвевшей пульпой
- при нагноении симптомы интоксикации.
Лечение кист челюстей : цистэктомия – удаляется вся оболочка кисты
Цистотомия – удаляется передняя стенка кисты.
Показания к цистотомии:
-фолликулярные кисты челюстей,
- радикулярные кисты от временных зубов ( зубосодержащие ), в полости которых находится фолликул постоянного зуба.
- радикулярные кисты верхней челюсти с нарушением костного дна носовой полости и небной пластики .
- большие радикулярные кисты НЧ с резким истончением основания челюсти (толщина кости меньше 0,5 см)
Показания к цистэктомии:
- при небольших радикулярных кистах, расположенных в пределах 1-2 зубов при сохраненной костной стенке дна ВЧ пазухи и ее слизистой оболочки.
- При фолликулярных кистах, когда погиб фолликул постоянного зуба, изменился цвет, отсутствует естественный блеск части коронки, зуб мягкий, что определяется при операции )
-
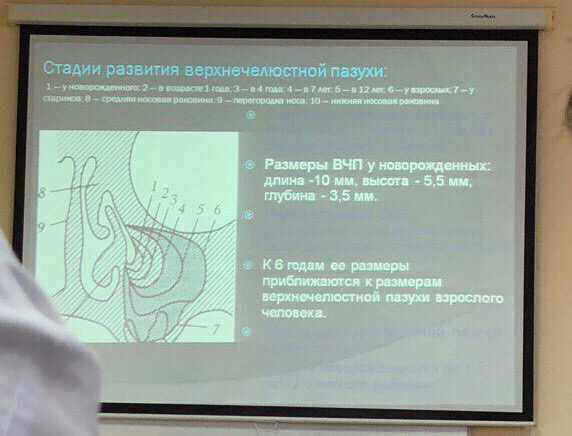
Строение верхнечелюстной пазухи. Типы верхнечелюстных пазух. Острый и хронический одонтогенный верхнечелюстной синусит у детей. Клиника, диагностика и лечение.
Типы верхнечелюстных пазух .
Пневматический типхарактеризуется наибольшим объемом пазухи, истончением и выпуклостью костных стенок, выраженностью углублений или бухт в сторону скулового, небного и альвеолярного отростков, за счет чего дно пазухи оказывается ниже дна носовой полости.
Склеротический тип отличается очень малыми полостями, не вдающимися в сторону челюстных отростков. Стенки пазухи толстые, с выраженным губчатым слоем кости.
Промежуточный тип представляет собой среднюю форму между пневматическим и склеротическим типами пазух. Тип строения верхнечелюстной пазухи зависит от формы и объема лицевого скелета и черепа. Верхушки корней зубов могут находиться очень близко от нижней стенки пазухи и в ряде случаев отделяться от пазухи только слизистой оболочкой. Особенно это характерно для первого моляра.
Строение слизистой оболочки верхнечелюстного синуса.
Слизистая оболочка состоит из 3 слоев:
- внутреннего эпителиального, представленного мерцательно-цилиндрическими и слизистыми бокаловидными клетками.
Среднего –состоящего из ацинозных слизистых желез, расположенных в сроме.
Наружного – соединительнотканного.
Острый и хронический одонтогенный верхнечелюстной синусит у детей. Клиника, диагностика и лечение.
Клиника :
Характерные признаки:
- Затруднение носового дыхания
- появление слизисто-гнойного или гнойного отделяемого из соответствующей половины носа.
- отек мягких тканей щечной и подглазничной области.
- чувство давления и напряжения в области пораженной пазухи,
- резкие боли, иррадирующие по ходу ветвей тройничного нерва
- болезненность при пальпации клыковой ямки,
-в полости рта- признаки острого остеомиелита ВЧ
Диагностика:
-Риноскопия
-Пункция ВЧ пазухи
-Рентгенография- обзорная рентгенография в носо-подбородочной проекции (затемнение пораженной пазухи с четкими границами)
- Электродиагностика зубов
- Иммунологическое исследование
- аллергологическое исследование
-Ультразвуковое (эхо- графия)
- Эндоскопия
-Термометрия
-Флюорография
-Компьютерная томография
Лечение острого одонтогенного синусита:
Хирургическое:
- удаление зуба
-вскрытие субпериостальных абсцессов, флегмон
-пункция ВЧ пазухи
Медикаментозное:
- антибактериальное
-десенсибилизирующее
-общеукрепляющее
-физиотерапия
- орошение полости носа сосудосуживающими препаратами.
Клиника хронического одонтогенного синусита
- головные боли
-тяжесть в голове
- одностороннее нарушение носового дыхания
- снижение обоняния
-выделение из носа, нередко со зловонным запахом
-Лунка после удаления зуба не заживает , из нее «Выбухают грануляции», иногда при употреблении жидкой пищи она вытекает через нос .
-Лицо ребенка симметрично
-кожа на стороне заболевания обычного цвета,
пальпация передней стенки ВЧ пазухи болезненна
- гнойое выделение из соответствующей половины носа
- обоняние снижено
- слизистая оболочка верхнего преддверия цианотична
- наличие соустья между пазухой и ротовой полостью
- бывают полипы
Дифференцируют с одотогенными кистами проросшими в пазуху, новообразованиями ВЧ, риногенным гайморитом.
Лечение:
консервативное: Сосудосуживающие препараты для улучшения оттока эксудата, 5% р-р эфедрина гидрохлорида, санорин, нафтезин.
- Жаропонижающие и анальгетики: анальгин, амидопирин
- Десенсибилизирующие средства: димедрол по 0,03-0,05г, супрастин по 0,025г, диазолин о 0,05-0,1г 3 р/д
при тяжелом течении:
Антибиотики: макролиды (Азитромицин)
пенициллины (амоксициллин),Сульфаниламиды.
-Физиотерапия: УВЧ, СВЧ, инфракрасный лазер,
-Общеукрепляющая терапия
-Стимулирующая терапия
-
Рост и развитие тканевых структур лимфатических узлов у детей. Этиология, патогенез, клиника и лечение острых серозных лимфаденитов ЧЛО у детей. Хронические лимфадениты.
Рост и развитие лимфатических узлов – проходит в 4 стадии:
I стадия – эмбриональная – происходит накопление клеточных элементов:
-
Ретикулярных клеток -
Эндотелиальных клеток -
Лимфоцитарных клеток
II стадия (от 3 до 4 лет) – развитие лимфоидной ткани, развиваются лимфатические элементы
III стадия (4-8 лет) стадия интенсивного развития
-
Приобретение ретикулоэндотелиального строения -
Образование пазух л.у.
IV стадия (от 8 до 12 лет) – завершается структурное формирование лимфатической системы – образуются:
-
Капсулы л.у. -
Трабекулы
Классификация лимфаденитов:
-
По путям проникновения:
-
одонтогенный (с 6 лет) -
неодонтогенный (до 5 лет) – ОРВИ, ОРЗ, сепсис, туберкулез
-
По остроте
-
Острый (серозный, гнойный) -
Хронический (гиперпластический) -
Аденофлегмона (при расплавлении капсулы л.у.)
Острый серозный лимфаденит
(редко диагностируется, т.к. быстро переходит в гнойную)
Клиника
Жалобы – на наличие подвижного «шарика», болезненное при пальпации, легкая степень интоксикации (незначительное повышение t)
Анамнез – ранее беспокоила зубная боль или зуб недавно лечили
Внешний осмотр
-
Невыраженная степень интоксикации -
При пальпации - округлое образование, малоболезненное, чаще подвижное -
Консистенция – плотно-эластическая -
Поверхность – ровная -
Кожа над очагом – не изменена, в складку собирается -
В ПР – причинный зуб – изменен в цвете, перкуссия + -
Возможно стоматогенная, тонзилогенная этиология
Диагностика
-
Анамнез, жалобы -
Клиника -
УЗИ л.у. -
Гистологическое исследование пунктата (цитология)
Лечение – чаще всего лимфаденит вторичное заболевание:
-
Лечение и устранение первичных очагов инфекции -
Физиотерапевтические методы (УВЧ, СВЧ, Э/ф ферментов, ГНЛ) -
Новокоиновые блокады шейных симпатических ганглиев на стороне поражения по Тимофееву
-
Этиология, патогенез, клиника и лечение детей с острыми гнойными лимфаденитами ЧЛО. Аденофлегмоны у детей.
Этиология – делятся на одонтогенные и неодонтогенные (стоматогенные, тонзилогенные).
Чаще всего – следствие невылеченного или нелеченного серозного лимфаденита.
Клиника
Жалобы – симптомы интоксикации, увеличенный л.у., пульсирующая боль в нем
Внешний осмотр и осмотр ПР:
-
Лицо асимметричное за счет инфильтрата в определенной обл. -
Кожа над ней отечная, гиперемированя, в складку не собирается -
При пальпации – болезненный, увеличенный л.у. -
Поверхность - !!!нечеткие границы (при серозном – границы четкие) -
Симптом флюктуации не всегда присутствует за счет плотной и напряженной оболочки л.у. -
Открывание рта свободное -
Чаще всего в ПР причинный зуб изменен в цвете/под пломбой, перкуссия +
Диагностика:
-
Клинические. -
Лабораторные:
-
пункционная биопсия с последующим с гистологическим исследованием -
экцизионная биопсия + гисто
-
Функциональные:
-
лимфография -
УЗ эхография -
сцинтиграфия -
термография
Лечение:
-
Устранение первичного очага инфекции (удаление или резекция верхушки корня) -
При наличии свища – кюретаж с удалением грануляционной ткани на всем протяжении свищевого хода -
При абсцедировании – разрез в точке наибольшего выбухания, ПХО
Аденофлегмона – гнойное расплавление капсулы л.у. с переходом процесса на окружающую подкожно-жировую клетчатку
-
Фурнкулы и карбнкулы чло у детей. Клиника, диагностика и лечение. Осложнение. Исход.
Фурункулы у детей чаще встречаются в 8-12-летнем возрасте, когда начинается половое созревание и на лице появляются угревая сыпь и комедоны, которые могут нагнаиваться. Около 30 % фурункулов локализуются на лице. Они наблюдаются у детей в 5-6 раз чаще, чем карбункулы.