ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.03.2019
Просмотров: 757
Скачиваний: 1
11
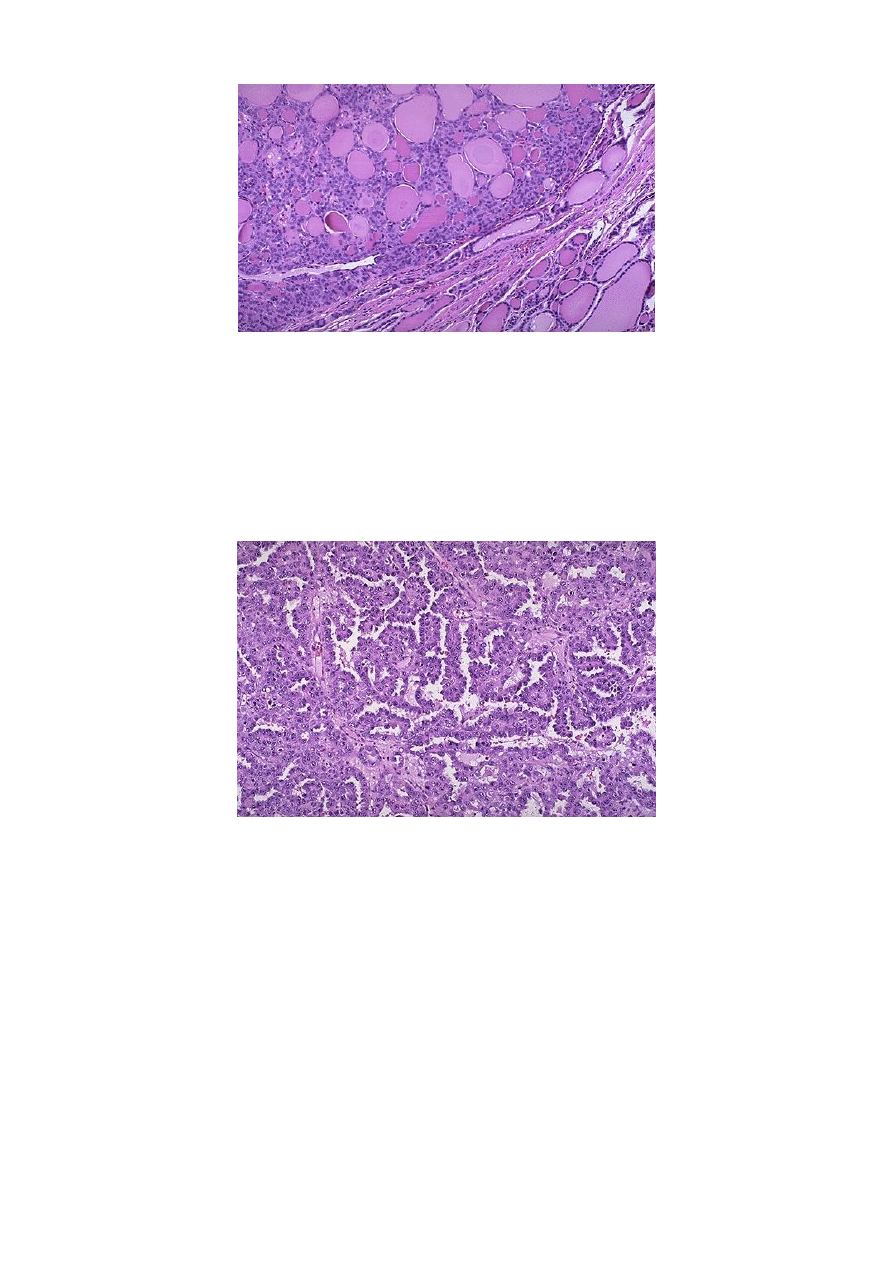
Рис.8 Фолликулярная аденома: нормальные фолликулф видны справа внизу,
аденоматозные фолликулы содержат коллоид, но они разной формы и величины.
Различают
фолликулярный,
папиллярный,
солидный
и
недифференцированный рак щитовидной железы (рис.9, 10). Наиболее
часто встречается папиллярный рак. Для папиллярного рака щитовидной
железы характерны кистозно-измененные фолликулы, эпителиальные
сосочки, врастающие в кровеносные сосуды.
Рис.9 Папиллярная аденокарцинома: в опухолевой ткани видны папиллярные выросты
и большое количество кровеносных сосудов в строме опухоли.
Необходимо отметить, что в Белоруссии рак щитовидной железы у
детей до 1986 года (авария на ЧАЭС) встречался очень редко (1 случай на
1млн. населения). В 1995 году заболеваемость раком щитовидной железы
достигла 4 случаев на 100 тысяч населения. Средний возраст больных на
момент операции составил 11 лет. В структуре карцином преобладал
папиллярный рак (96,2%). Развитие папиллярного рака щитовидной
железы и аденом связывают с включением онкогена RET, который в норме
не экспрессируется в тиреоидных клетках. При радиационно-
индуцированном раке частота перестроек RET-онкогена резко возрастает
(с 15,8% до 49–87%).

12
Рис.10 Солидный рак: опухоль из С-клеток. В центре и справа видны тяжи опухолевых
клеток, слева - железа сохранила фолликулярное строение.
Детскому раку присуще развитие регионарных метастазов и высокая
скорость инвазивного роста. Рак щитовидной железы метастазирует
гематогенно в легкие и кости.
Болезни надпочечников
Болезни, сопровождающиеся гиперфункцией надпочечников,
связаны с избыточной продукцией половых гормонов (преимущественно,
андрогенов), глюкокортикоидов, минералокортикоидов. Гиперпродукция
стероидных гормонов обусловлена чаще всего гормонально-активными
опухолями коры надпочечников.
Наиболее удачно объединяет клинические и морфологические
признаки опухолей классификация О.В Николаева (1947), в которой
выделяются:
Альдостерома – опухоль, продуцирующая альдостерон и вызывающая
первичный альдостеронизм (синдром Кона).
Глюкостерома – выделяет глюкокортикоиды. Клинически это
проявляется в синдроме Иценко-Кушинга.
Андростерома, которая синтезирует преимущественно андрогены, что
приводит к развитию вирилизации у женщин.
Кортикоэстрома – выделяет эстрогены, вызывающие гинекомастию и
вирилизацию у мужчин.
Существует также смешанные опухоли.
Все
новообразования
коры
надпочечников
делят
на
доброкачественные (аденомы) (рис.11) и злокачественные (карциномы).
Точный диагноз имеет большое значение, так как удаление аденомы
сопровождается практически полным излечением.
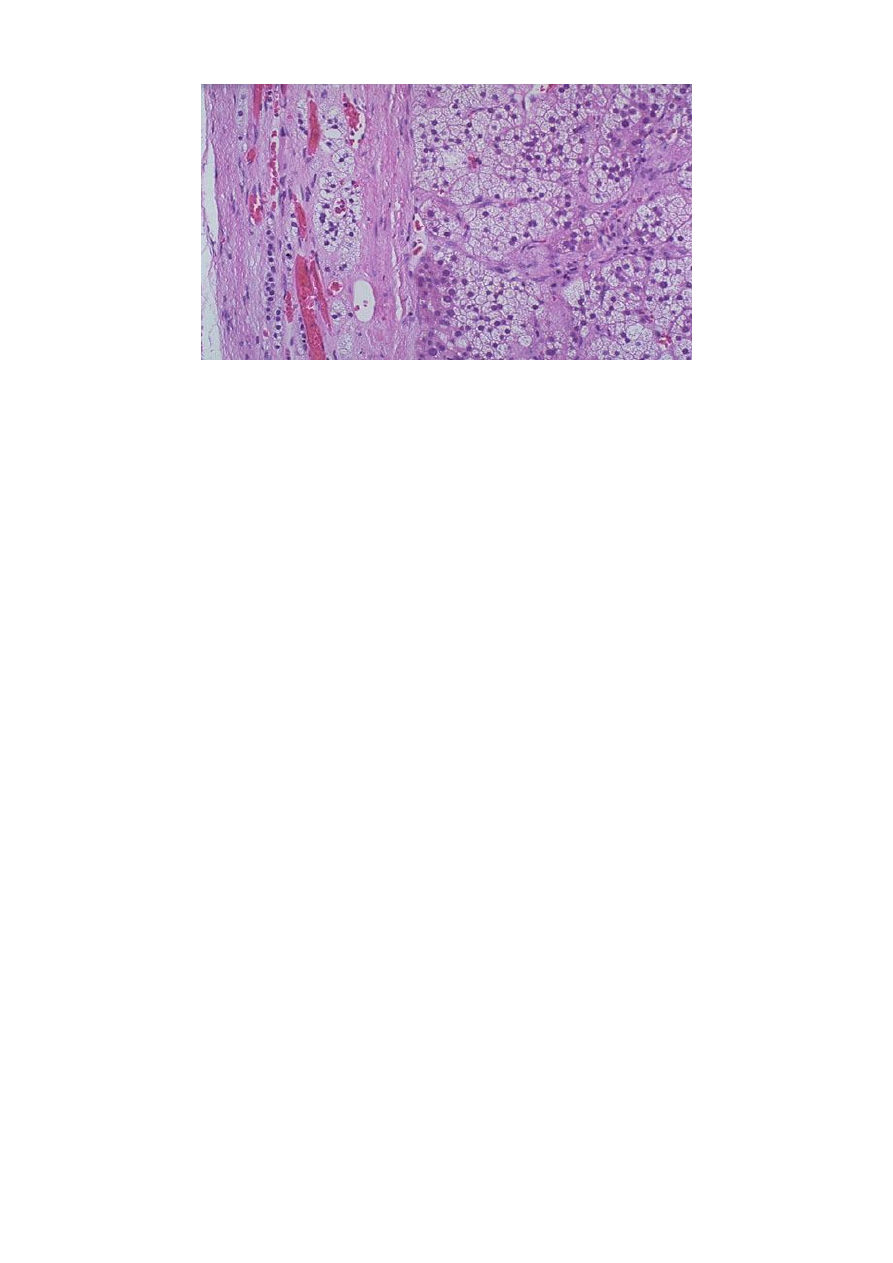
13
Рис.11 Аденома коры надпочечников: слева хорошо видна капсула опухоли,
клетки корковой зоны с явлениями умеренного полиморфизма.
Наиболее
часто
из
опухолей
надпочечников
встречается
глюкостерома, которая может быть доброкачественной (аденома) и
злокачественной (рак). Аденомы инкансулированы, округлой формы,
небольших размеров (до 5 см). Опухоли большего размера, как правило,
злокачественные. Они крупные (до 3 кг), мягкие, покрыты тонкой
капсулой. На разрезе множественные некрозы, кровоизлияния,
кальцификаты, кисты придают опухоли пестрый вид. Микроскопически
раки
отмечаются
значительным
клеточным
полиморфозом.
В
надпочечнике, содержащем опухоль, и в контрлатеральном органе
наблюдаются выраженные атрофические изменения.
Во внутренних органах, в костях скелета, в коже, мышцах
патологические изменения сходны с таковыми при болезни Иценко-
Кушинга: артериосклероз, гипертрофия миокарда левого желудочка,
миогенная дилатация полостей сердца, жировая дистрофия печени и
цирроз, остеопороз, ожирение и т.д.
При
развитии
альдостеромы
у
больных
развивается
гиперальдостеронизм. В 1955 году Конн описал синдром первичного
гиперальдостеронизма, вызванного аденомой коры надпочечников,
удаление которой привело к полному выздоровлению больного. Для
синдрома Конна характерны следующие симптомы: гипертензия,
гипокалемия,
гипохлоремический
алкалоз,
повышение
уровня
альдостерона, низкий уровень ренина, которые отмечаются у 100%
больных. Несколько реже (у 70–85%) больных встречаются: протеинурия,
гипостенурия, нарушение окисления мочи, изменения ЭКГ, повышенный
уровень калия в моче, мышечная слабость, ночная полиурия.
Морфологически выделяют 6 вариантов гиперальдостеронизма с
низким уровнем ренина:
1. Аденома в сочетании с перифокальной атрофией коры надпочечника.
2. Аденома в сочетании с гиперплазией клеток окружающей ее коры
надпочечника.
3. Первичный рак надпочечника.
14
4. Аденоматоз коры (множественные аденомы).
5. Изолированная диффузная или очаговая гиперплазия.
6. Гиперплазия всех зон коры надпочечника. Гиперпластические
изменения проводят к увеличению массы надпочечника в 2–3 раза и
гиперпродукции альдостерона (рис.12).
Рис.12 Образцы надпочечников: в центре нормальные надпочечники, верхние образцы
взяты у пациентов с атрофией надпочечников (Аддисонова болезнь или
долговременная кортикостероидная терапия), внизу – гиперплазированные
надпочечники, что связано с аденомой гипофиза и гиперсекрецией АКТГ (болезнь
Кушинга).
Патогенез заболевания связан с гиперпродукцией альдостерона, что
приводит к задержке натрия в организме и выделению калия. Задержка
натрия ведет к гипертонии, так как альдостерон усиливает действие
норадреналина и повышает мышечный тонус артериол. Кроме того,
избыток натрия ведет к повышению возбудимости мышц, вплоть до
развития судорог. Потеря калия проявляется миастенией и парезами из-за
уменьшения сократительной способности мышц. Полиурия развивается
вследствие потери калия и в связи с антогонистическим действием
альдостерона на антидиуретический гормон.
Миокардиопатии развиваются вследствие избыточной продукции
минералокортикоидов и проявляются в виде некрозов миокарда.
Изменения в почках связаны с недостатком калия и ведут к протеинурии,
гипоизостенурии, полиурии. Морфологически в почках обнаруживаются
гиперплазия и гидропическая дистрофия эпителия почечных канальцев.
Гиперплазированный эпителий может закрывать просвет канальцев.
Андростерома встречается редко, преимущественно, у женщин в
возрасте до 35 лет, вызывает вирилизацию, степень которой зависит от
степени гормональной активности. У женщин уменьшается подкожно-
жировой слой, увеличивается масса мышц, грубеет голос, отмечается рост
волос на теле и конечностях, на лице. Грудные железы могут
атрофироваться. Нарушается менструальный цикл. Самочувствие хорошее,
а работоспособность может возрасти.
15
Макроскопически: опухоль инкапсулирована, поверхность красно-
коричневого цвета, с очагами некрозов, кровоизлияний, встречаются
кисты. Клетки обычных размеров с пузыревидными ядрами, образуют
также и ацинарные структуры.
В злокачественных опухолях отмечается выраженный ядерный и
клеточный полиморфизм и атипизм.
У детей вирилизующие опухоли, как правило, злокачественные.
Острая
недостаточность
коры
надпочечников
(синдром
Уотерхауса-Фридериксена) наиболее часто встречается у детей вследствие
кровоизлияния в кору надпочечника, родовой травмы, асфикции, острых
инфекционных заболеваний (сепсиса, гриппа, скарлатины, дифтерии и др.).
Патогенез связан с выпадением функции надпочечников.
Клинические симптомы включают нитевидный пульс, одышку, цианоз,
повышение температуры, адинамию, потерю сознания. В крови
гиперкалиемия, азотемия, гипогликемия, анемия. Возможно развитие
комы. Из-за резкого снижения или отсутствия синтеза глюко- и
минералокортикоидов происходит потеря ионов натрия и хлоридов с
мочой и уменьшение всасывания их в кишечнике. Одновременно из
организма выделяется жидкость. Потеря воды происходит также
вследствие неукротимой рвоты и жидкого стула. Обезвоживание наступает
за счет потери внеклеточной жидкости. В результате резкой дегидратации,
уменьшается объем крови, что приводит к шоку. В большинстве случаев
острая надпочечниковая недостаточность приводит к смерти.
При макроскопическом исследовании надпочечники часто имеют
вид кисты, наполненной кровью. При микроскопии видны диффузные и
очаговые, геморрагические и некротически изменения в надпочечниках.
Хроническая почечная недостаточность (болезнь Аддисона,
"бронзовая болезнь") – заболевание, обусловленное двусторонним
поражением коры надпочечников с уменьшением продукции гормонов
надпочечников. Деструкция коры надпочечников может быть результатом
таких заболеваний, как туберкулез, кандидоз, токсоплазмоз, сифилис,
амилоидоз, лимфогранулематоз, а также последствием лечения
цитостатиками и кортикостероидами (подавление секреции АКТГ).
Патогенез хронической почечной недостаточности обусловлен
пониженной продукцией минерало- и глюкокортикоидов. Клинически
различают две фазы: промежуточную и кризы. Для промежуточной фазы
характерны жалобы на слабость, астению, адинамию, похудание (усиление
распада белка и уменьшение жировой прослойки из-за недостатка
глюкокортикоидов), меланодермию (гиперпигментацию кожи и слизистых
оболочек). Гипотония – одно из ранних и обязательных проявлений
хронической надпочечниковой недостаточности. Основными симптомами
аддисонического
криза
являются
коллапс,
обезвоживание,
гемоконцентрация, азотемия, гликемия.
Патологоанатомические
изменения
зависят
от
причинного
заболевания. К наиболее частым причинам разрушения надпочечников