ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 16.03.2019
Просмотров: 53446
Скачиваний: 1953
215
Обследование, установление диагноза заболевания предусматривают определение
тяжести состояния больного. В этом отношении балльная оценка является наиболее
объективной. Так, шкала Глазго (табл. 5) позволяет оценить функциональное состояние
ЦНС при различных вариантах нарушения сознания при травме головы, нарушениях
мозгового кровообращения, отравлениях, эндогенной интоксикации. Пациенты с
показателем выше 9 баллов имеют больше шансов на выздоровление. Показатели шкалы
Глазго введены как элемент оценки общего состояния больного и прогноза заболевания в
систему SAPS (simplified acute physiology score). Эта система основана на балльной оценке
отклонений каждого из параметров от нормальных величин - в сторону как увеличения,
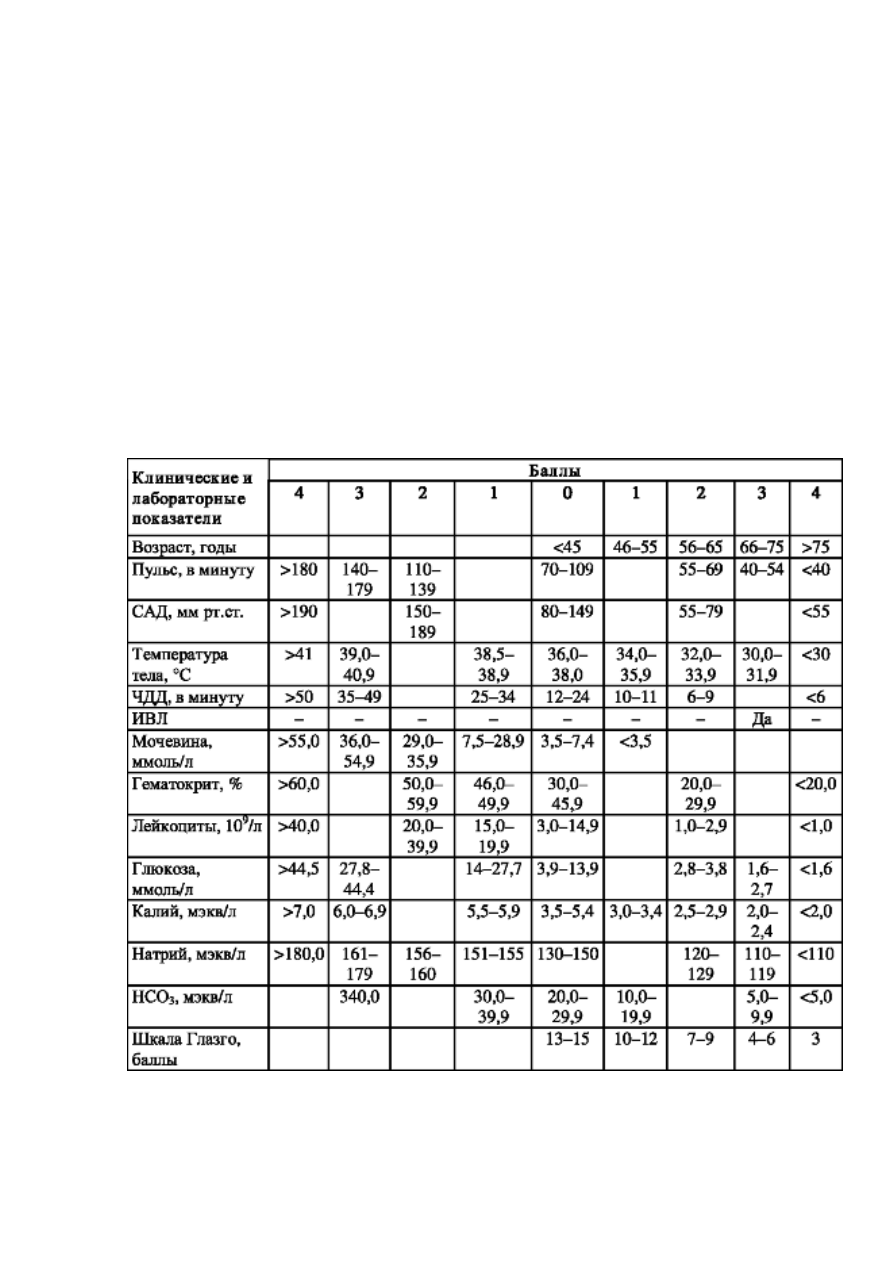
так и уменьшения. Учитывают 14 показателей, в том числе баллы шкалы Глазго (табл. 6).
В практике используют и другие варианты балльной оценки (Apache II, III).
Таблица 6. Оценка тяжести общего состояния больного по системе SAPS
По сумме баллов системы SAPS оценивают прогноз заболевания, определяя тяжесть
состояния больного (табл. 7).
216
Таблица 7. Прогнозирование вероятности летального исхода по системе SAPS
История болезни
История болезни - документ, имеющий важное лечебное, научное и юридическое
значение. История болезни должна быть написана аккуратно, чётким разборчивым
почерком, без сокращений.
История болезни при хирургических заболеваниях составляется на основании общих
правил, поэтому ниже мы рассмотрим только те особенности, которые характерны для
хирургической клиники.
I. Паспортная часть (заглавный лист истории болезни)
1. Фамилия, имя, отчество.
2. Возраст.
3. Пол.
4. Профессия и место работы.
5. Место постоянного жительства.
6. Семейное положение.
7. Дата поступления в стационар.
8. Клинический диагноз:
а) основное заболевание;
б) сопутствующие заболевания;
в) осложнения основного заболевания.
9. Операция: название, дата.
10. Послеоперационные осложнения.
217
11. Дата выписки.
Примечание: пп. 9-11 заполняют в случае, если больному к моменту курации
проведено оперативное лечение.
II. Жалобы больного
Обследование больного начинают с выяснения жалоб - постановки вопроса, на что
жалуется больной или что у него болит. Необходима тщательная детализация жалоб.
Например, при наличии болей необходимо по возможности установить:
а) их точную локализацию и иррадиацию;
б) время появления;
в) стойкость, интенсивность и характер;
г) повторность и периодичность;
д) связь болевых ощущений с физическим напряжением, травмой, приёмом пищи,
физиологическими отправлениями (актом мочеиспускания, дефекации);
е) сочетание болей с изжогой, рвотой, головокружением, потерей сознания, позывами
к мочеиспусканию и др.;
ж) колебания температуры тела с момента возникновения заболевания и появления
болей;
з) что предпринимает больной для снятия болей, какие лекарственные препараты
принимает, приводит ли это к успокоению болей.
При наличии других жалоб необходима тщательная их детализация по аналогичной
схеме.
III. История развития данного заболевания (anamnesis morbi)
1. Начало и дальнейшее развитие болезни. Когда появились первые признаки
заболевания, как развивалась болезнь, когда и каким образом установлен диагноз болезни.
2. Какое лечение проводилось до поступления в клинику. Какая была оказана первая
помощь в экстренных ситуациях. Кто оказывал первую помощь при несчастных случаях
(самопомощь, взаимопомощь). Каким образом проводилась транспортировка больного
при травматических повреждениях.
3. Субъективные данные о функционировании отдельных систем, определяемые путём
опроса больного.
IV. История жизни больного (anamnesis vitae)
1. Профессиональный анамнез, наличие профессиональных вредностей,
профессиональных болезней.
218
2. Влияние внешней среды: климатические условия, экологическая обстановка на
протяжении жизни больного.
3. Семейный анамнез.
4. Предшествовавшие заболевания, аллергологический анамнез. Перенесённые
операции, их течение, осложнения. Специальные виды лечения (лучевая терапия,
химиотерапия при онкологических заболеваниях).
5. Наследственность: состояние здоровья родителей (если они умерли - причина их
смерти). Рост и развитие в детском возрасте.
6. Вредные привычки: употребление алкоголя, табака, наркотических веществ.
V. Данные объективного исследования (status objectivus)
Общие данные.
1. Общее состояние больного.
2. Температура тела, пульс, дыхание.
3. Рост, телосложение, упитанность (масса тела).
4. Исследование кожи, слизистых оболочек, подкожной жировой клетчатки,
лимфатической, мышечной, сосудистой, костной систем, полости рта.
5. Исследование сердца и лёгких.
6. Исследование брюшной полости.
7. Исследование мочеполовой системы.
8. Исследование эндокринной и нервной систем.
Данные исследования органа или области тела, где локализован патологический
процесс (status localis).
1. Осмотр. Описать положение органа, его форму, цвет кожных покровов, наличие
кожных складок и нормальных кожных линий, сосудистого рисунка, прозрачность тканей,
направление оси органа, привести данные сравнения симметричных частей тела,
сравнения парных органов.
2. Активные движения: объём движений, угол подвижности суставов, степень
ограничения движений, болезненность при движении.
3. Пассивные движения: объём движений, болезненность, патологическая
подвижность.
4. Перкуссия: характер звука - тупой, высокий, коробочный; границы притупления,
локализация притупления и перемещение зоны притупления при изменении положения
тела, органа.
219
5. Пальпация: указание на положение, форму, величину припухлости, консистенцию,
болезненность, подвижность (смещаемость), напряжение мышц, наличие следов на коже
от давления, пальпации; наличие флюктуации, состояние местной температуры;
определение звуковых симптомов (например, хруст, треск, крепитация, наличие
патологической пульсации).
6. Аускультация: наличие сердечных тонов, их звучность, ритмичность; характер
лёгочных шумов, наличие перистальтических кишечных шумов, дополнительные шумы
при выслушивании крупных сосудов.
VI. План обследования больного
Лабораторные, рентгенологические, инструментальные, функциональные
исследования. Пункция. Биопсия.
VII. Предварительный диагноз
Для установления и обоснования предварительного диагноза необходим тщательный
анализ полученной информации с учётом соответствия выявленного синдрома (комплекса
симптомов) тому или иному синдрому, известному из учебника, разборов, по результатам
обследования ранее курируемого больного.
В первую очередь при анализе материалов, полученных в ходе обследования больного,
необходимо определить поражение той или иной системы органов - дыхания,
кровообращения, пищеварения, мочевыделения, кроветворения, эндокринной, нервной,
опорно-двигательного аппарата. Затем сгруппировать симптомы по признаку общего
механизма развития и отношения к определённому органу, т.е. определить ведущий
синдром и сопоставить его с известным ранее синдромом. При сходстве сопоставляемых
синдромов и проявлений течения болезни с таковыми при известных заболеваниях
устанавливают предварительный диагноз.
VIII. Клинический (окончательный) диагноз
Клинический диагноз устанавливают на основании полного обследования больного.
IX. План лечения больного. Определение показаний и противопоказаний к
операции.
Срочность операции, характер предполагаемой операции
X. Методы лечения
1. Консервативные (предусматривают также подготовку больного к операции с учётом
характера патологического процесса, его локализации, состояния других органов и
систем).
2. Оперативные: вид операции.
XI. Прогноз
1. Для жизни.