Файл: Хирургическая стоматология, вчлх, лфк, реабилитология.doc
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 805
Скачиваний: 4
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Амбулаторные лечебные мероприятия должны быть направлелены на заживление перфорационного отверстия и профилактику острого гайморита. Удаление протолкнутого корня следует проводить в стационарных условиях, вкрывая верхнечелюстную пазуху через передне-боковую стенку ее. Это позволяет хорошо осмотреть пазуху и быстро обнаружить корень. Целесообразно делать сообщение с нижним носовым ходом, что предупреждает возможное скопление экссудата в результате реактивного отека слизистой оболочки и облегчает при необходимости дальнейшее лечение пазухи. При наличии сообщения верхнечелюстной пазухи с полостью рта производится одновременное пластическое закрытие его.
Если в течение 2-3 недель после удаления зуба перфорационное отверстие верхнечелюстной пазухи не зарастает, то образуется эпителизированный свищевой ход, ведущий из полости рта в пазуху. Диаметр лунки удаленного зуба значительно сокращается за счет образования рубцовой ткани по ее краям, поэтому поперечник оставшегося свища обычно не превышает 0,5 см. Располагаются они на гребне альвеолярного отростка с уклоном в щечную или небную сторону.
При наличии свища верхнечелюстная пазуха часто бывает воспалена, при этом более характерным является хроническое воспаление, иногда с периодическими обострениями. Воспалительные изменения слизистой оболочки пазухи бывают выражены в различной степени, что выявляется с помощью контрастной рентгенографии пазухи с введением иодолипола через свищевой ход.
На контрастной рентгенограмме верхнечелюстных пазух при наличии изменений не полипозного характера выявляется равномерное утолщение всей слизистой оболочки или на ограниченном участке, преимущественно в области дна ее. При диффузных полипозных изменениях слизистой оболочки контуры контрастной массы неровные, извилистые, резко выступающие в просвет пазухи, при ограниченном процессе полипозные разрастания занимают главным образом дно верхнечелюстной пазухи и переднюю стенку ее.
Другие придаточные пазухи носа в процессе обычно не вовлекаются.
Симптомы хронического воспаления верхнечелюстной пазухи у ряда больных выражаются в наличии односторонней головной боли, затруднения носового дыхания и гнойных выделений из соответствующего носового хода, чувства тяжести и болезненности в области верхней челюсти пораженной стороны. Наличие свищевого хода, сообщающего верхнечелюстную пазуху с полостью рта, усугубляет заболевание. Отягощает картину болезни гнойные выделения из свищевого хода в полость рта, что вызывает отвращение к пище. У большинства больных наблюдается прохождение воздуха из носа в полость рта и обратно через свищевой ход в нос при кашле, чихании, сморкании и пр. Некоторым больным трудно быстро и громко разговаривать, другие жалуются па невозможность «затянуться» при курении и проникновении дыма через свищ в нос. Попадание жидкости или пищи изо рта в нос является самым неприятным ощущением. Особенно оно тягостно при приеме пищи за общим столом. Характерно, что даже точечного размера свищи пропускают жидкость. Чтобы избежать этого больные стараются закрывать отверстие либо ватным тампоном, либо хлебным шариком, либо придавливанием щеки рукой. В результате больные становятся часто раздражительными и необщительными.
При больших размерах дефектов сообщающих верхнечелюстную пазуху с полостью рта, наблюдается изменение звучности произношения (гнусавость). Оно происходит за счет соединения воздушного пространства верхнечелюстной пазухи с носовой и ротовой полостями.
Свищи верхнечелюстной пазухи, если больные не обращаются за лечением, могут существовать длительное время, периодически вызывая обострение хронического гайморита. Описан случай возникновения рака на месте бывшего свища с гнойными выделениями через 20 лет после удаления зуба.
Лечение больных со свищами верхнечелюстной пазухи включает правильное сочетание действий по отношению к пазухе и свищу. При наличии воспаления пазухи попытки закрыть свищ с помощью пластических методов не приводят к положительному результату.
В ряде случаев консервативное лечение острого или хронического воспаления пазухи неполипозного характера (катарального, гнойного) Приводит к ликвидации процесса или его затиханию. Лечение заключается в ежедневном промывании верхнечелюстной пазухи через свищ растворами антисептиков до получения чистых промывных вод с последующим введением в пазуху антибиотиков (линкомицина, цефазолина).
При отсутствии клинических симптомов гайморита, подтвержденных повторной контрастной рентгенографией верхнечелюстных пазух, возможно пластическое закрытие свища без гайморотомии.
Если воспалительный процесс в пазухе не ликвидируется, показанным является операция на верхнечелюстной пазухе с одновременной пластикой свищевого хода в условиях стационара. Операция проводится под потенцированным местным - применяется проводниковая (ин-фраорбитальная, туберальная, палатинальная) и инфильтрацион-иая анестезия или общим обезболиванием.
Имеется большое количество методов, предложенных для закрытия свища верхнечелюстной пазухи. Это свидетелеьствует не только об определенной сложности лечения свищей верхнечелюстной пазухи, но и о недостаточной эффективности имеющихся способов, т. к. рецидивы свищей достигают в среднем 5-6%.
Для закрытия свища верхнечелюстной пазухи возможно использование тканей как со щечной поверхности альвеолярного отростка, так и с небной. Некоторые авторы используют двуслойный метод, когда первый слой образуют за счет опрокидывания лоскутов, выкроенных вокруг свища, второй слой - за счет тканей щечной или небной стороны. Используют и мостовидные лоскуты, когда одно основание (ножка) лоскута образовано тканями с вестибулярной (щечной) стороны, второе - тканями со стороны неба. Для закрытия свища применяется и свободная пересадка слизистой оболочки полости рта в область дефекта. Для этого на слизистой оболочке щеки выкраивается округлой формы лоскут, который на тампоне укладывается на освеженный свищевой ход и удерживается с помощью защитной пластинки.
Наиболее распространенным методом закрытия свищей верхнечелюстной пазухи является применение трапециевидного слизисто-надкостичного щечно-десневого лоскута. Для образования его первый разрез делают по гребню альвеолярного отростка через отверстие свищевого хода, не доходя до десневого края соседних зубов на 2-3 мм, чтобы иметь борта для подшивания боковых отделов лоскута. Если зубы по соседству со свищом отсутствуют, то длина разреза на альвеолярном гребне должна превышать диаметр свища на 1,5-2 см, учитывая, что костный дефект, как правило, значительно больше видимого на глаз свища. Оба конца разреза продлевают на щечную сторону альвеолярного отростка в виде расходящихся между собой разрезов до переходной складки верхнего свода преддверия полости рта.
Если производится одновременно и гайморотомия, то разрез продлевают по переходной складке верхнего свода преддверия полости рта и заканчивают на уровне расположения бокового резца и зуба мудрости. Все ткани рассекают до кости. Образованный слизистой адкостничный щечно-десяевой лоскут имеет трапецевидную форму, основание его обращено в сторону переходной складки верхнего свода преддверия полости рта, свободный конец соответствует свищу.
После отсепаровывания лоскута распатором и отведения его крючками вверх обнажают передне-боковую стенку верхнечелюстной пазухи. С помощью бормашины трепанами и фрезами вскрывают ее впереди скулоальвеолярного гребня, при этом образуют окно диаметром около 1,5-2 см, что вполне достаточно для обозрения пазухи, удаления патологически измененной слизистой оболочки и создания соустья в нижний носовой ход. Последнее также производится трепанами. Пользование бормашиной позволяет мягко, не травматично оперировать на кости, что лучше переносится больными, чем работа долотом.
При вскрытии верхнечелюстной пазухи необходимо оставлять костный мостик между дефектом на альвеолярном отростке и трепанационным отверстием в передней стенке пазухи. Это позволяет сохранять контуры альвеолярного отростка, что имеет положительное значение для последующего протезирования, особенно беззубой верхней челюсти.
При ревизии верхнечелюстной пазухи удаляют лишь патологически измененую слизистую оболочку и полипозные разрастания, а также инородные тела (корни зуба и т, д.). Неизмененную слизистую оболочку пазухи сохраняют. Если не было значительного кровотечения из пазухи, последнюю оставляют свободной, при обильном кровотечении тампонируют полоской иодоформной марли, смоченной в вазелиновом масле. Конец ее предварительно выводится через образованное соустье в нижний носовой ход.
После проведения необходимых вмешательств на верхнечелюстной пазухе приступают непосредственно к закрытию дефекта. Свищевой ход иссекают и обнажается костный дефект лунки отсутствующего зуба, который значительно превышает размеры существующего свища. С небной поверхности десны в области дефекта иссекают эпителиальный покров на протяжении до 3 мм, ткани с надкостницей отделяют от кости, чем создается их подвижность. Свободный край щечно-десневого лоскута также освежают от эпителиального покрова.
Чтобы придать щечно-десневому лоскуту большую мобильность, необходимо у его основания параллельно переходной складке линейным разрезом рассечь надкостницу на всем протяжении до подслизистого слоя. Благодаря этому лоскут удлиняется не менее, чем на 1см и свободно, без натяжения соприкасается с освеженными тканями с небной стороны дефекта. Рассечение надкостницы у основания лоскута гарантирует надежное закрытие дефекта и устраняет возможность уплощения преддверия полости рта и образования натянутой складки из слизистой оболочки, препятствующей ношению верхнего съемного зубного протеза.
Для соединения краев лоскутов в области дефекта лучше применять вертикальный петлеобразный шов по Б. В. Парину, который дает точное прилегание раневых поверхностей друг к другу и препятствует подвертыванию эпителизированных краев лоскута внутрь. Для этого первый вкол иглы делают с небной стороны дефекта во всю толщу мягких тканей отступя от края раны на 1 см, выкол на щечно-десневом лоскуте на таком же расстоянии (1 см) от края. Не снимая иглы с иглодержателя параллельно выколу производится второй вкол иглы на щечно-десневом лоскуте на расстоянии 2-3 мм от края лоскута, но только через эпителиальный покров, выкол иглы производится идентично этому вколу, но с небной стороны. Таким образом, оба конца нити оказываются с небной стороны и их завязывают. Наложение этого шва можно начинать и со стороны щечно-десневого лоскута. Обычно на область дефекта удается наложить до 3 швов. Остальные участки раны ушивают обычными узловатыми швами, В качестве шовного материала используют шелк (рис. 1 а-г).
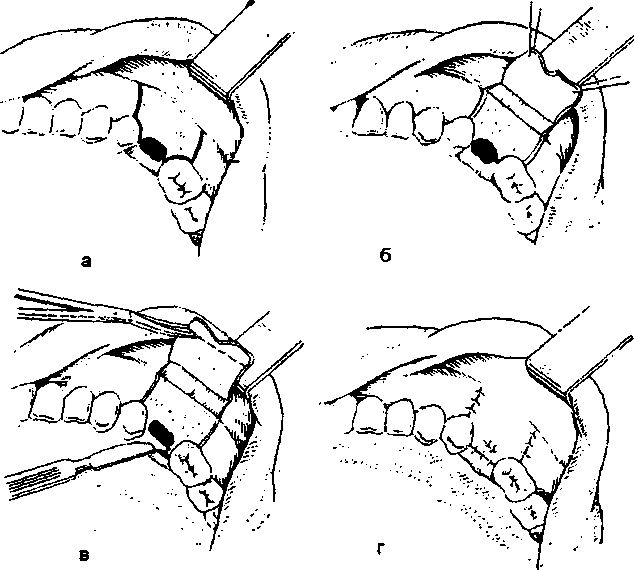
Рис.1. Пластическое закрытие дефекта перфорационного отверстия верхнечелюстного синуса:
а - линия разреза;
б - отслойка щечно-десневого лоскута;
в - иссечение эпителизированных краев дефекта и краев отслоенного лоскута;
г - фиксирование швами уложенного на место лоскута.
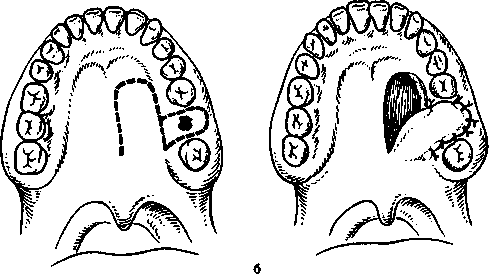
Использование небного лоскута уместно при наличии рубцовых изменений с вестибулярной стороны дефекта.
Образование небного лоскута более травматично, сроки лечения удлиняются за счет длительного гранулирования раны па небе на месте взятия лоскута.
По этому методу на твердом небе выкраивают слизисто-надкостничный лоскут языкообразной формы, основание которого обращено в сторону мягкого неба, а свободный конец доходит, как правило, до клыка. Лоскут включает небную артерию или ее ветви. Отсепарованный от кости лоскут повертывается на дефект альвеолярного отростка. Предварительно свищевой ход иссекается, снимается эпителиальный покров с вестибулярной и небной стороны его на протяжении до 2-3 мм от края дефекта. Нередко с небной стороны дефекта приходится иссекать ткани до кости, чтобы повернутый лоскут-свободно перемещался на альвеолярном отростке в области дефекта, при этом он должен перекрывать края костного дефекта на 2-3 мм, что гарантирует надежное закрытие его. Для ушивания раны в области дефекта также целесообразно применение вертикальных петлеобразных швов (рис.2).