ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.09.2021
Просмотров: 1214
Скачиваний: 3
Рентгенологические изменения зависят от времени обследования. На ранних этапах заболевания определяется инфильтрация легочной ткани типа лобита, т. е. лобарного характера. При развитии деструктивного процесса выявляется полость — каверна больших размеров, окруженная инфильтративными очагами, может определяться несколько полостей меньшего размера. После возникновения кавернозных изменений обычно наблюдается бронхогенная диссеминация в том же и противоположном легком. Очаги обычно крупные, с размытыми контурами, сливающиеся в конгломераты различного размера, иногда с развитием так называемых дочерних каверн (рис. 6.11). При выраженной бронхогенной диссеминации, которая доминирует в рентгенологической картине, может быть выделена «ло-булярная казеозная пневмония» как вариант этой формы [Шмелев Н.А., 1953].
Важным диагностическим методом является микроскопическое исследование мокроты на наличие микобактерии туберкулеза, которые, как правило, обнаруживаются в большом количестве, особенно при развитии деструктивного процесса. При небольшом количестве мокроты в начале заболевания надо повторно не менее 3—5 раз исследовать мокроту на наличие микобактерии. При установленном выделении возбудителя необходимо также сделать посев и определить чувствительность микобактерии к противотуберкулезным химиопрепаратам. Следует иметь в виду, что у больных в крови могут быть выявлены лейкоцитоз, лимфопения, сдвиг влево с увеличением числа палочкоядерных клеток, увеличение СОЭ до 30—40 мм/ч. Такого рода изменения в лейкограмме могут с виде-
Рис 6 11 Казеозная пневмония
а — рентгенограмма грудной клетки в прямой проекции, б — схема
тельствовать о крупозной пневмонии (особенно на ее ранних этапах). Такие диагностические ошибки нередки, они часто возникают, когда в мокроте еще не обнаружены микобактерии туберкулеза.
Туберкулиновая реакция при выраженной интоксикации может быть отрицательной или слабоположительной, что также может приводить к диагностическим ошибкам.
Правильная интерпретация рентгенологических данных, особенно выявление деструктивных изменений и бронхогенной диссеминации в сочетании с обнаружением микобактерии в мокроте позволяют установить правильный диагноз и начать лечение.
Лечение больных с развившейся казеозной пневмонией — сложная задача. После подтверждения диагноза назначают противотуберкулезные химиопрепараты в комбинации с изониазидом, рифам-пицином, пиразинамидом и стрептомицином. Такое лечение проводят в течение не менее 3 мес, после чего стрептомицин можно заменить этамбутолом. Через 3 мес число химиопрепаратов можно уменьшить до 2—3 (изониазид, рифампицин и пиразинамид). Общая продолжительность химиотерапии составляет 9—12 мес. В начале лечения, кроме химиотерапии, применяют дезинтоксикационную терапию: вливание гемодеза, плазмаферез, внутривенное или экстракорпоральное облучение крови лазером. При дыхательной недостаточности показано лечение кислородом — ингаляции в течение 6—12 ч в сутки. Применение комплексной терапии позволяет добиться клинического улучшения и постепенного улучшения состояния больного. Однако приостановить деструктивный процесс обычно не удается, особенно при формировании гигантских каверн, при этом постепенно развивается фиброзно-кавернозный туберкулез со всеми особенностями его течения. У ряда больных с разрушающимся легким не удается добиться клинического улучшения, и в таких случаях единственным методом, который может помочь больному, является резекция легкого. Естественно, операция возможна при удовлетворительном состоянии второго легкого. Такое хирургическое вмешательство представляет высокий риск для жизни больного, но в то же время является единственным шансом для спасения жизни. Операцию проводят по жизненным показаниям.
6.10. ТУБЕРКУЛЕМА ЛЕГКИХ
Туберкулема — клиническая форма туберкулеза, которая характеризуется наличием округлого образования в легком. Это образование представляет собой продуктивный воспалительный очаг с казеозными изменениями и фиброзом. Для туберкулемы характерно малосимптомное торпидное течение, иногда с прогрессирова-нием и образованием деструкции.
Группа больных, которым ставят диагноз туберкулемы, неоднородна по составу, и уже много лет назад были выделены три основных клинических варианта туберкулемы. Классификация ту-беркулем, которая была предложена М. М. Авербахом, предусматривает следующие варианты: инфильтративно-пневмонического типа, казеома (термин «казеома» был предложен Л. К. Богушем и вошел в литературу для обозначения одного из вариантов туберкулемы) и заполненная или блокированная каверна. Эта классификация основана, с одной стороны, на морфологических особенностях, с другой стороны — на патогенезе этой формы туберкулеза.
Туберкулема инфильтративно-пневмонического типа представляет собой результат инволюции инфильтративного туберкулеза легких. По морфологическим особенностям этот тип характеризуется продуктивно-казеозной тканевой реакцией. Казеомы по морфологическому строению разные, казеомы бывают гомогенные и слоистые. Гомогенные и слоистые туберкулемы в свою очередь делятся на солитарные и конгломератные. Гомогенные туберкулемы характеризуются наличием осумкованного казеоза. Причем казеоз может быть в виде одного фокуса (солитарная туберкулема) и нескольких фокусов с общей оболочкой (конгломератная туберкулема). Чаще такие гомогенные казеомы являются результатом инволюции инфильтративного или кавернозного туберкулеза. Слоистые туберкулемы, как правило, характеризуются аппозиционным ростом — это такая форма туберкулемы, которая с самого начала болезни начинается как туберкулема. Поэтому солитарную слоистую казеому называют истинной туберкулемой, т. е. этим самым подчеркивается, что в этом случае туберкулемы — не результат инволюции или наоборот эволюции каких-либо других клинических форм туберкулеза, а с самого начала туберкулема как клиническая форма. Заполненная каверна, как следует из названия, является результатом нарушения проходимости бронхов, дренирующих каверну, и как следствие заполнения ее казеозным содержимым и образования осумкованного фокуса.
Изменения в окружающей легочной ткани при всех видах ту-беркулем выражены незначительно, самым типичным является поражение бронхов, т. е. выраженный специфический, иногда казеоз-ный бронхит с поражением всех стенок бронха, заполненного ка-зеозными массами. Для всех туберкулем типично обеднение легочной ткани кровеносными сосудами в зоне, в которой расположены туберкулемы. Ангиографические исследования, которые были проведены во многих клиниках, показали, что, как правило, при тубер-кулеме имеется запустевание кровеносных сосудов в зоне, прилежащей к туберкулеме. Вследствие этого, по-видимому, химиопре-параты плохо проникают в зону туберкулемы из-за недостаточного кровоснабж е ния.
Применять классификацию, изложенную выше, можно по результатам морфологических исследований, а в клинике ее использовать трудно, поскольку порой невозможно определить вариант туберкулемы, имеющейся у больного, на основании данных клини-ко-рентгенологических исследований.
В клинике выделяют туберкулемы со стабильным течением, т. е. туберкулемы, которые длительно имеются у больного, не подвергаясь никаким изменениям.
Если внимательно изучить клиническую картину болезни, то
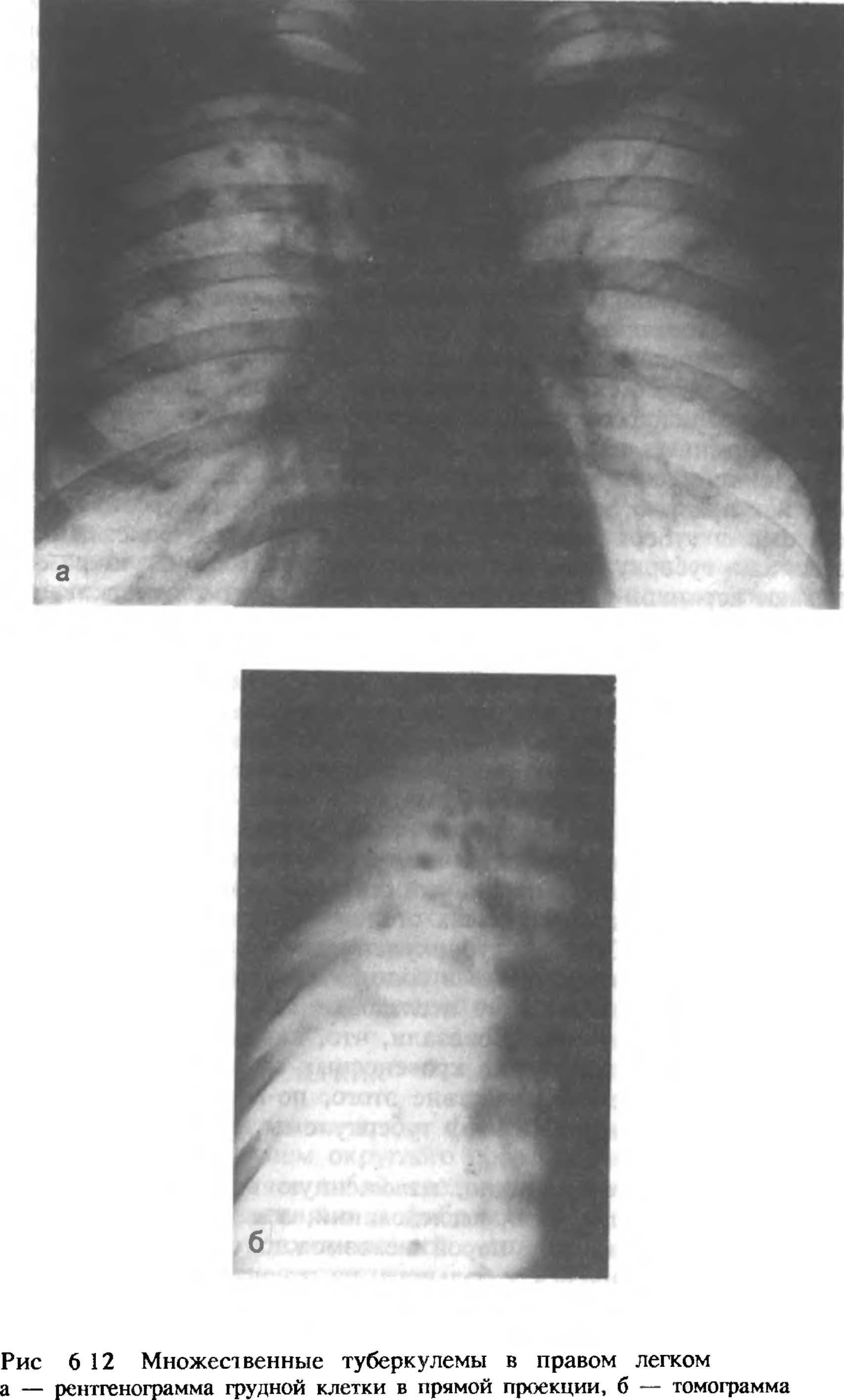
в
Рис 6 12 Продолжение в — схема
при так называемом стабильном течении туберкулем стабильность течения болезни относительна у значительного числа больных. У этих больных, несмотря на то что рентгенологическая картина существенно не меняется, периодически отмечаются симптомы интоксикации, могут появляться новые немногочисленные единичные очаги, размеры туберкулемы могут увеличиваться, т. е. имеет место аппозиционный ее рост, у некоторых больных можно видеть, как появляется центральный или краевой распад. При возникновении распада отмечается кашель, может выделяться мокрота, появиться кровохарканье, в мокроте могут быть обнаружены микобактерии. Все эти явления постепенно исчезают, и опять наступает период стабилизации до очередной вспышки. Надо согласиться, что при таком течении болезни трудно говорить о стабильности туберкулем. Поэтому больных со стабильным течением туберкулем (первый вариант) можно разделить на 2 подгруппы: а) с действительно стабильным течением, т. е. с отсутствием всяких клинических проявлений болезни и рентгенологических изменений в процессе наблюдения за больными; б) с периодическими обострениями, несмотря на отсутствие явного прогрессирования. Второй вариант — регрес
сирующие туберкулемы, которые медленно уменьшаются в размерах, и постепенно на их месте образуются очаг, фиброзное поле или наблюдается сочетание этих изменений. Чаще всего регрессии подвергаются туберкулемы инфильтративно-пневмонического типа. Третий клинический вариант — туберкулемы с прогрессирующим течением — это туберкулемы, которые характеризуются появлением на каком-то этапе болезни распада. Распад прогрессирует, увеличивается и в конечном счете образуется каверна. Нередко у таких больных вокруг прогрессирующей туберкулемы возникает выраженная перифокальная воспалительная реакция, появляется лимфоген-ная диссеминация в окружающей ткани.
Диагностика туберкулемы вызывает затруднение, поскольку клинические проявления болезни крайне скудные. При рентгенологическом исследовании стабильных туберкулем определяется округлый фокус с четкими контурами, иногда с просветлением по краям или в центре (рис 6.12). Аналогичными признаками могут проявляться и другие заболевания, поэтому для доказательства диагноза туберкулемы необходимо прежде всего проводить дифференциальную диагностику между туберкулемой и периферическим раком легкого, который тоже чаще проявляется округлой тканью. Наличие серповидного или щелевидного распада в округлой тени может быть у больных аспергилломой. В мокроте при туберкулемах очень редко удается найти микобактерии, они выявляются при явно прогрессирующем течении, когда возникает сообщение между туберкулемой и дренирующими бронхами, имеется поражение концевых отделов бронхов и при кашле появляется мокрота. Наиболее результативным и достоверным методом диагностики туберкулем является бронхо-логическое исследование с катетеризацией и взятием биоптата для бактериологического и цитологического исследования. В тех случаях, когда бронхологическое исследование не помогает дифференциальной диагностике и диагноз остается неясным, показана пробная торакотомия, В отдельных случаях может помочь трансторакальная пункция, если туберкулема расположена пристеночно, субплеврально. В последнее время в литературе красной нитью проходит мысль: если проводится дифференциальная диагностика между туберкулезом, т. е. туберкулемой, и раком легкого, выжидательная тактика недопустима.
Естественно, нужно проводить дифференциальную диагностику не только между туберкулемой и раком легкого при округлых фокусах в легких (особенно у лиц более молодого возраста). Округлая тень может быть опухолевого происхождения, но не злокачественного, а так называемого доброкачественного. В частности, к таким опухолям относятся невринома, гемангиома. Ангиовенозные анастомозы, аневризмы артерий, варикозное расширение вен, т. е. сосудистые заболевания легких, могут симулировать туберкулез. Таким больным для дифференциальной диагностики сосудистых опухолей и заболеваний показана ангиография. Иногда диагноз без морфологической верификации поставить невозможно, в частности, при доброкачественных опухолях типа гамартомы или остеохондромы. Это врожденные опухоли, которые «ведут себя» очень спокойно, обычно не дают роста, но всякая опухоль подлежит хирургическому удалению. Поэтому если ставится вопрос о наличии доброкачественной опухоли, надо использовать все диагностические возможности, включая пробную торакотомию, не только для диагностики, но и лечения.
Следует назвать еще одну опухоль — аденому бронха или аде-номатоз; аденома — одиночная опухоль бронха, аденоматоз — множественные опухоли. Аденома — доброкачественная опухоль, но при этой опухоли возможно метастазирование. Это единственная доброкачественная опухоль, которая может характеризоваться ме-тастазированием, появлением новых участков поражения. Поэтому одиночные аденомы нужно удалять. Округлые тени могут быть не только опухолевого происхождения. Округлую тень типа туберкулемы иногда нужно дифференцировать с ретенционными кистами, т. е. заполненными кистами легких. Кистозное перерождение — известное врожденное заболевание, кисты бывают приобретенными реже. Если нарушается сообщение между кистой и окружающей бронхиальной системой, кисты могут заполняться, тогда образуется так называемая заполненная, или ретенционная, киста. Часто киста заполняется тканевой жидкостью, что не сопровождается какой-то клинической картиной. Однако иногда киста может нагнаиваться, тогда у больного наблюдается картина нагноительного заболевания легких со всеми клиническими проявлениями, которые, с одной стороны, ухудшают состояние больного, а с другой — облегчают дифференциальную диагностику. Кисты могут инфицироваться ас-пергиллами, и тогда развивается аспергиллома. Клиническая картина аспергилломы может быть очень похожа на картину туберкулемы. При аспергилломах нередко отмечаются секвестрация, серповидный распад, т. е. картина, которая часто бывает и при тубер-кулеме. Выявление аспергилл микроскопическим методом и бактериологическая серодиагностика, т. е. применение иммунологических методов, облегчают постановку диагноза.
При дифференциальной диагностике туберкулем на первом этапе нужно провести дифференциальную диагностику между туберкулезом и нетуберкулезными заболеваниями. Затем, на втором этапе (если нужно) проводят дифференциальную диагностику между туберкулемой и другими вариантами туберкулеза, в том числе инфильтративным туберкулезом легких. На втором этапе дифференциальная диагностика опирается в основном на косвенные признаки и динамику заболевания в процессе химиотерапии. Лечебная тактика при этой форме своеобразна. Имеются различные подходы к лечению туберкулем. Первый — туберкулему надо удалять хирургически, если она больших размеров, особенно если отмечается прогрессирующий распад, имеется прогрессирование, если при стабильном течении отмечаются вспышки, проявляющиеся щелевидным распадом, бактериовыделением, кратковременным кровохарканьем, кашлем и др. Второй подход заключается в длительной химиотерапии с применением различных стимуляторов (ультразвук, лидаза, туберкулин, БЦЖ, продигиозан). Этот подход характеризуется стремлением во что бы то ни стало вылечить больного с помощью химиопрепаратов и стимуляторов, без операции. Сторонниками такой точки зрения операция рассматривается как крайняя мера.