ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 22.11.2023
Просмотров: 261
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
ДИАГНОСТИКА ТРАВМАТИЧЕСКИХ ПОРАЖЕНИЙ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
Больного с ПСМТ обязательно обследует нейрохирург, проводятся спондилография, МРТ или КТ позвоночника и спинного мозга.
Рентгенография позвоночника (спондилография) в 2-х проекциях позволяет выявить вывихи, переломы позвонков, уточнить вид перелома, а также сделать вывод о состоянии межпозвонковых суставов, поперечных, остистых и суставных отростков. Такая же (но не всегда) спондилография позволяет сделать вывод о степени сужения позвоночного канала.
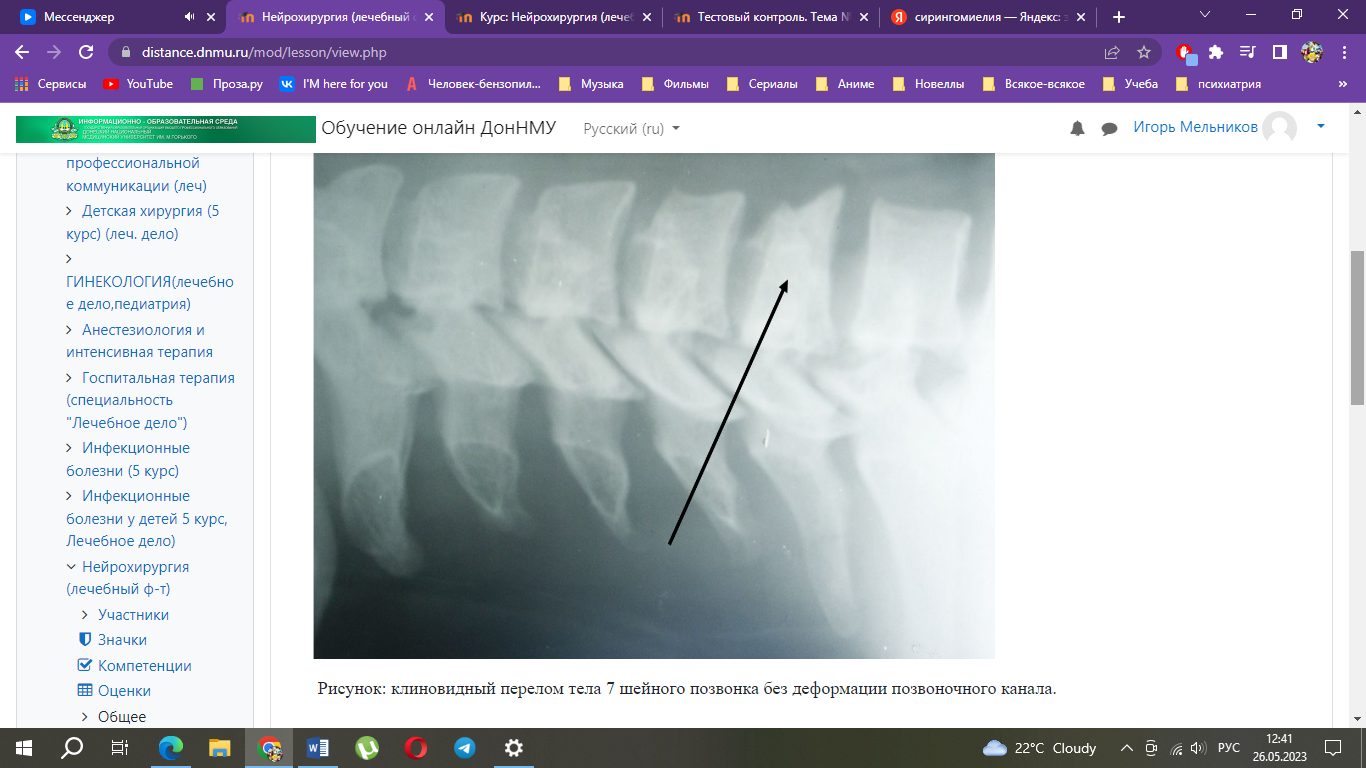
Наиболее эффективным методом обследования позвоночника и спинного мозга является компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), которые позволяют выявить не только грубые нарушения, но даже небольшие очаги кровоизлияний в вещество спинного мозга.
Всем больным с травматическими поражениями позвоночника и спинного мозга, которым не проведено МРТ или КТ, показана люмбальная (спинномозговая) пункция с измерением ликворного давления и выполнением ликвородинамических проб, которые позволяют изучить проходимость субарахноидальных пространств. Нарушение проходимости свидетельствует о сжатии (компрессии) спинного мозга, что требует немедленного устранения этой компрессии.
При травме шейного отдела позвоночника и спинного мозга ликвородинамические пробы имеют относительное значение, поскольку даже при выраженной задней или передней компрессии мозга проходимость субарахноидальных пространств часто сохраняется.
Важное значение в определении проходимости субарахноидальных пространств имеет миелография (восходящая или нисходящая) с рентгеноконтрастными веществами (омнипак и др.), Что позволяет уточнить уровень компрессии спинного мозга.
Веноспондилография позволяет выявить блок или «ампутацию» сосудов внутрипозвоночного венозного сплетения на уровне травматического поражения, независимо от наличия или отсутствия деформации позвоночного канала.
ЛЕЧЕНИЕ БОЛЬНЫХ С ТРАВМАТИЧЕСКИМ ПОРАЖЕНИЕМ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
Принципы лечения больных с травматическими поражениями позвоночника и спинного мозга следующие:
1) восстановление нарушений функций нервной системы;
2) сохранение стабильности позвоночника;
3) создание комфортных условий для спинного мозга;
4) создание условий для ранней реабилитации.
После оказания помощи бригадой скорой помощи и госпитализации больного в стационар продолжают иммобилизацию при травме шейного отдела позвоночника, нормализуют нарушенное дыхание, поворачивают больного через каждый час для профилактики пролежней, при необходимости проводят катетеризацию мочевого пузыря с периодическим промыванием его антисептиками, назначают антибиотики широкого спектра действия.
Больным с признаками спинального шока назначают атропин, дофамин, солевые растворы, реополиглюкин и гемодез. При низком давлении, брадикардии можно наложить бинты на нижние конечности (это связано с тем, что при спинальном шоке может быть патологическое расширение сосудов нижних конечностей и депонирование в них крови, после чего благодаря снижению скорости течения крови также могут развиваться тромбозы сосудов).
Необходимо раннее (до 8 ч после травмы) введение метилпреднизолона (солумедрола) внутривенно в больших дозах (по 30 мг / кг), а через 2-4 ч - еще по 15 мг / кг с последующим введением по 2 мг / кг через каждые 4 ч в течение первых двух суток. Он улучшает кровоснабжение спинного мозга и аэробный энергетический метаболизм, уменьшая выведение из клеток кальция, повышает возбудимость нейронов и ускоряет проведение импульсов.
Как антиоксидант эффективный витамин Е - по 5 мл 2-3 раза в сутки. Наряду с дегидратационной терапией эффективно раннее применение антагонистов кальция (нимотоп по 2 мл и др.).Для повышения резистентности мозга к гипоксии используют дифенин, седуксен, реланиум.
Хирургическое лечение
наиболее эффективно в первые часы после травмы, когда нарушения функций спинного мозга могут регрессировать. Лечение больных с травмой шейного отдела позвоночника (при наличии парезов, подвывихов) начинают со скелетного вытяжения за теменные бугры или, реже, за скуловые дуги, или накладывают галоапараты, что часто (у 80% больных) уменьшает компрессию спинного мозга.
Выбор метода декомпрессии мозга зависит от травмы позвоночника и уровня компрессии мозга. Она может быть выполнена путем репозиции, корпоректомии, ламинектомии. Операцию завершают ревизией спинного мозга и обязательно межтеловым или межостистым или междужковымспондилодезом (фиксация между собой тел, дужек или отростков позвонков на соседних уровнях).
Показания к ранней декомпрессии спинного мозга:
1 Деформация позвоночного канала, подтвержденнаяспондилографией, КТ или МРТ (при компрессии спинного мозга или сужении позвоночного канала на 30% и более).
2 Наличие костных или мягкотканных фрагментов в позвоночном канале.
3 Частичная или полная блокада ликворного пространства спинного мозга.
4 Нарастание дисфункции спинного мозга.
5 Нарастание вторичной дыхательной недостаточности вследствие восходящего отека шейного отдела спинного мозга.
6 Нестабильность позвоночно-двигательного сегмента, которая подтверждена рентгенологическими исследованиями, включая КТ в динамике, даже при отсутствии выраженной неврологической симптоматики.
Методы хирургического лечения травматического повреждения позвоночника и спинного мозга:
1 Скелетное вытяжение.
2 Вправление и фиксация позвоночника без ламинектомии.
3 Ламинектомия, открытое вправление и фиксация позвоночника.
4 Передняя декомпрессия с корпородезом.
Осложнения травматического поражения позвоночника и спинного мозга
Среди ранних осложнений травматического поражения позвоночника и спинного мозга различают:
Нарушение функции внутренних органов: органов дыхания (острые пневмонии), органов пищеварения (нарушение перистальтики кишечника, секреторной функции желудка и поджелудочной железы, антитоксической функции печени), сердечно-сосудистой системы (брадикардия, нарушение функции миокарда и периферический спазм капилляров);
Нарушение функции тазовых органов:
- По проводниковому типу, когда основной очаг поражения находится выше спинальных центров - при этом характерна задержка мочи и кала, в результате полнокровия кавернозных тел полового члена может быть устойчивая эрекция;
- При повреждении собственно спинальных центров наступает нарушения по периферическому типу (недержание мочи и кала, половая слабость).
Трофические нарушения развиваются ниже уровня повреждения спинного мозга вследствие нарушения трофики всех тканей, органов и систем.
Для профилактики пролежней больного поворачивают ежечасно с одновременным массажем кожи и мышц, после чего кожу протирают дезинфицирующими средствами.
В местах физиологических выступов (под лопатки, крестец, пяти) подкладывают специальные мешочки или ватные валики. При наличии пролежней вырезают некротические ткани с последующим применением антисептиков, антибиотиков, мазевых повязок.
Ликворея часто наблюдается при открытых проникающих повреждениях позвоночника и спинного мозга, которые, в свою очередь, способствуют развитию различных инфекционных осложнений, таких как гнойный эпидурит, менингомиелит. Они могут быть также результатом заноса инфекции с пролежней и гнойных ран при закрытой травме.
Клинически эти осложнения сопровождают высокая температура, озноб, менингеальные симптомы, нарастание симптоматики поражения спинного мозга. В крови обнаруживается лейкоцитоз, часто со сдвигом формулы влево, повышена СОЭ.
К поздним осложнениям травматического поражения позвоночника и
спинного мозга относятся хронический эпидурит, арахноидит, остеомиелит, образование кист и спаек, абсцессов.
ПАТОЛОГИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ. ОСТЕОХОНДРОЗ
ПАТОЛОГИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ. ОСТЕОХОНДРОЗ
Патогенез. Классификация. Клиника остеохондроза шейного, грудного и пояснично-крестцового отделов позвоночника.Основные принципы диагностики. Показания к хирургическому лечению. Принципы хирургических вмешательств. Профилактика и консервативное лечение.
Среди поражений позвоночника, сопровождающихся неврологическими синдромами, чаще встречается патология межпозвонковых дисков, которая является одним из проявлений остеохондроза позвоночника.
В основе остеохондроза лежат дегенеративные поражения хряща, межпозвонкового диска и реактивные изменения тел позвонков. Упомянутое заболевание является чрезвычайно серьезной медицинской и социальной проблемой, поскольку приводит к значительной потере трудоспособности и инвалидизации населения. Экономические потери общества через временную и стойкую утрату трудоспособности десятков тысяч граждан, ежегодно составляют миллиарды долларов. И данная патология имеет тенденцию к неуклонному росту.
Межпозвонковый диск - сложное анатомическое образование, которое размещено между обращенными друг к другу поверхностями тел позвонков, которые называются замыкательными пластинами. По периферии губчатой кости расположен слой компактной ткани, образующий краевой кант, или лимб, возвышающийся над замыкательной пластинкой и охватывающий ее.
Межпозвонковые диски отсутствуют между I и II шейными позвонками, а также между крестцовыми позвонками. Сам диск состоит внаружи из фиброзного кольца, а в центре имеется желеобразное (студенистое) ядро и двух хрящевых пластинок, которые плотно прилегают к запирательным пластинкам тел позвонков.
Края межпозвонкового диска спереди и по бокам слегка выступают за пределы тел позвонков. Передняя продольная связка, которая проходит по вентральной поверхности позвоночника, покрывает переднюю поверхность диска, НЕ срастаясь с ней, тогда как задняя продольная связка тесно соединяется с задней поверхностью внешнего кольца.