ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 22.11.2023
Просмотров: 259
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
изменения статики позвоночника, выпрямление физиологического лордоза, кифоз, сужение межпозвонковых отверстий, внутришньохребцеви хрящевые узлы, деформирующий артроз межпозвонковых суставов.
Диагностическая люмбальная пункция. При ликворологических обследовании иногда при грыжах диска проявляется незначительная белково-клеточная диссоциация. При заднебоковом смещении с синдромом сжатия конского хвоста проявляется в той или иной степени нарушения проходимости субарахноидальных пространств и белково-клеточная диссоциация.
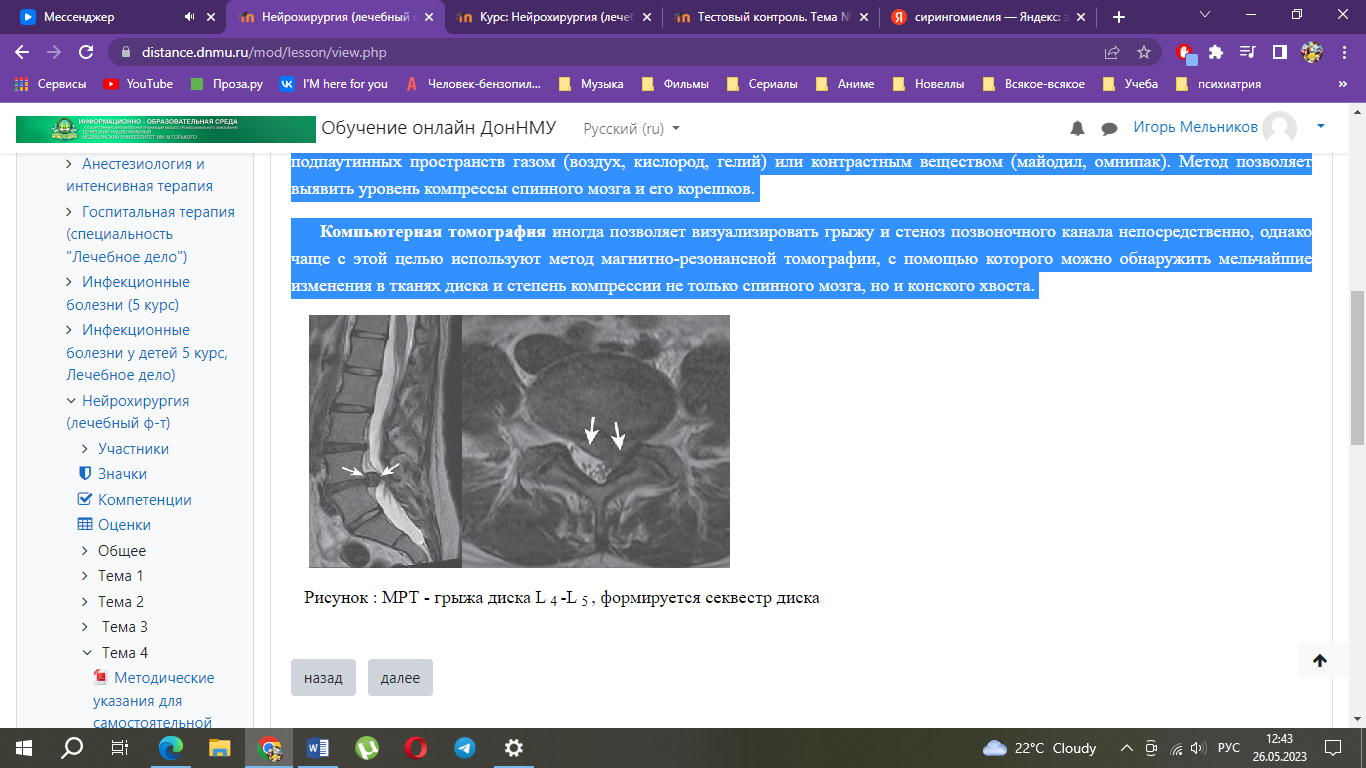
Миелография - метод, основанный на проведении рентгенографии позвоночника после искусственного контрастирования подпаутинных пространств газом (воздух, кислород, гелий) или контрастным веществом (майодил, омнипак). Метод позволяет выявить уровень компрессы спинного мозга и его корешков.
Компьютерная томография иногда позволяет визуализировать грыжу и стеноз позвоночного канала непосредственно, однако чаще с этой целью используют метод магнитно-резонансной томографии, с помощью которого можно обнаружить мельчайшие изменения в тканях диска и степень компрессии не только спинного мозга, но и конского хвоста.
При всех болевых формах патологии межпозвонковых дисков следует начинать с консервативных методов, включающих применение обезболивающих, противоотечных и противовоспалительных средств, физиотерапевтических процедур, специальной лечебной гимнастики, механической разгрузки, рефлексотерапии, массажа и санаторно-курортного лечения. На первых этапах важнейшей задачей является разгрузка пораженных сегментов позвоночника. Назначают постельный режим. Физиологическое положение позвоночника обеспечивается за счет длительного пребывания больного на ровной жесткой поверхности, что достигается подкладкой деревянного щита.
На начальных этапах заболевания разгрузки позвоночного столба достигают также применением процедуры вытяжения позвоночника, что обеспечивает увеличение расстояния между соседними позвонками. Благодаря этому уменьшается компрессия пораженного корешка, при этом заметно ослабевают болевые раздражения. На более поздних этапах заболевания уже при грубых морфологических изменениях в диске такая процедура может вызвать дополнительную травму межпозвоночного диска.
Вытяжение проводят на приспособленной постели, плечи больного фиксируют, а к ногам подвешивают груз. Предпочтение отдают курсу вытяжения небольшими грузами (1-6 кг на каждую ногу) в течение 2 недель. Процедуру повторяют дважды в день в течение 20-30 минут. Усиление боли в поясничном отделе в результате сокращения мышц спины является ориентиром для уменьшения массы груза. Вытяжение можно проводить в бассейне в вертикальном или горизонтальном положении. После уменьшения выраженности болевого синдрома все виды вытяжения прекращают, поскольку, в противном случае дальнейшее расширение межпозвонковой щели может привести к повторному смещению диска.
В основе мануальной терапии лежит тракция позвоночника и комплекс изгибо-ротационных движений с механическим воздействием на позвоночник, что способствует «вправлению» диска.
Лечебная физкультура направлена на укрепление «мышечного корсета», снижение патологической проприоцептивной импульсации, улучшение кровообращения, уменьшение явлений ирритации.
Важным компонентом в лечебных мероприятиях являются обезболивающие процедуры путем проведения паравертебральной блокады по ходу корешков с введением 0,5% раствора новокаина или лидокаина (30-40 мл) в сочетании с дипроспаном. Довольно неплохой обезболивающий эффект дают такие нестероидные противовоспалительные препараты как вольтарен, диклофенак, олфен, бруфен и т.п. Одновременно назначают противоотечные, спазмолитики и десенсибилизирующие средства: фуросемид трижды в день по 0,02 г, эуфиллин - 2,4% раствора 10 мл внутривенно, разведенного в 20 мл 40% глюкозы, глицерин по 1 столовой ложке три раза в день, димедрол, пипольфен, холинолитики (спазмолитин) и ганглиоблокаторы (пахикарпин). Назначают также тканевую терапию - плазмол, стекловидное тело, алоэ, витаминотерапию - преимущественно витамины группы В, Е, фитопрепараты.
Для улучшения кровообращения, трофики и обменных процессов применяют физиотерапевтические процедуры (диодинамические и синусоидальные токи, массаж), для рассасывания рубцов и уменьшения отека используют электрофорез с раствором новокаина, калия йодида, лидазой, гормональными препаратами.
При случае также следует использовать воздействие радоновых, сероводородных, хлоридно-натриевых или йодо-бромистых ванн. Ощутимый лечебный эффект достигается применением грязевых аппликаций,
однако использовать их следует очень осторожно, в «холодный» период заболевания, поскольку можно вызвать резкое обострение процесса.
Абсолютным показанием к операции удаления грыжи диска является компрессия конского хвоста или спинного мозга. Во всех других случаях показания к операции относительные. К ним относится наличие выраженного болевого синдрома:
1) при отсутствии лечебного эффекта от применения медикаментозной и мануальной терапии;
2) у больных с сопутствующим спондилоартрозом и спондилолистезом;
3) у больных с суженным позвоночным каналом;
4) в случаях явно выраженных признаков эпидурального и спаечного процесса,
5) при наличии грыжи диска в течение более 6 месяцев и снижении высоты межпозвоночной щели более чем на 1/3.
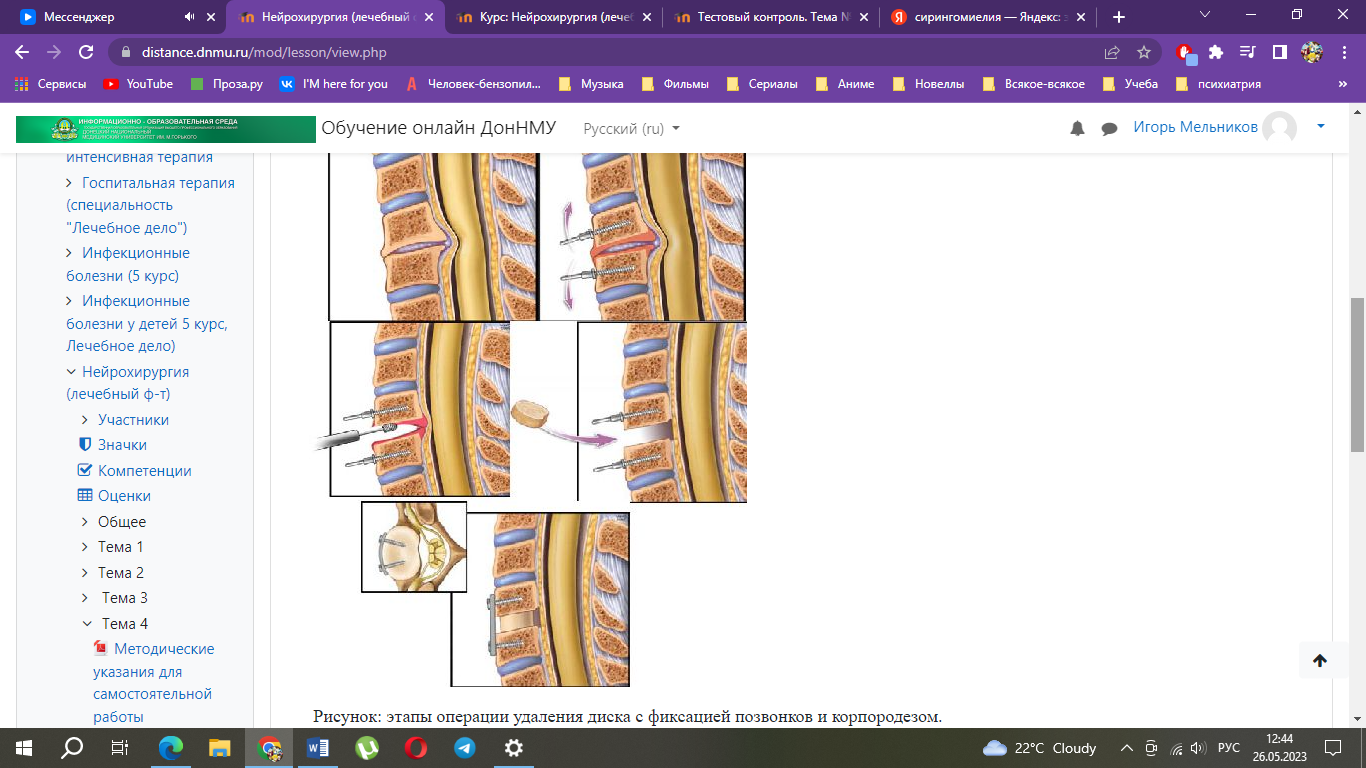
У больных с патологией межпозвонковых дисков шейного отдела показано хирургическое вмешательство методом переднего доступа с корпородезом (возможной заменой пораженного диска аутотрансплантатом из крыла подвздошной кости или с использованием специальных протезов).
В тех случаях, когда остеофиты распространяются в межпозвонковое отверстие и сдавливают корешок, производят расширение отверстия - фораминотомия. В случаях сдавления позвоночной артерии и симпатического сплетения применяют декомпрессию артерии путем удаления передней и боковой стенок вокруг отверстия поперечного отростка с последующим удалением остеофитов. Во всех случаях следует завершать операцию иммобилизацией позвонков путем переднего спондилодеза. При выраженной миелопатии чаще выполняют заднюю ламинектомию, цель которой - декомпрессия спинного мозга.
Для удаления смещенного диска в грудном и пояснично-крестцовом отделах существует несколько подходов: путем ламинэктомии, гемиламинектомии и интерламинектомии.
Разрез длиной 8-10 см проводят по линии остистых отростков, после рассечения кожи и подкожной клетчатки обнажают люмбодорзальну фасцию, которую рассекают, отступив на 2 3 см от линии остистых отростков. Затем распатором отслаивают мышцы от остистых отростков и дужек позвонков. Рану расширяют с помощью автоматических ранорасширителей. При узком междужковом промежутке выполняют краевую резекцию одной или обеих прилегающих половин дужек. При
узком спинномозговом канале, значительном грыжевом выпячивании, иногда при его срединно-боковом или срединном расположении целесообразно сразу же выполнять гемиламинектомию. После удаления желтой связки в ране виден дуральный мешок, который отделяют от эпидуральной клетчатки. Дуральный мешок отводят зондом, корешок, лежащий на нем, осторожно смещают медиальное и лишь изредка - латеральнее. Крестообразно рассекают капсулу диска.
После этого сразу же выпячивается измененная ткань студенистого ядра диска. Удаляют свободные секвестры и выполняют кюретаж межпозвонкового промежутка для удаления остатков студенистого ядра. Радикальное удаление диска создает лучшие условия для формирования фиброзного анкилоза между позвонками. Неудаленные части диска мешают формированию анкилоза и могут стать причиной рецидива заболевания.
В случаях, когда смещенный диск расположен срединно и его трудно удалить экстрадурально, показан трансдуральний подход. При этом раскрывают заднюю стенку терминального желудочка, корешки конского хвоста разводят в стороны, над грыжей диска вскрывают передний листок желудочка и удаляют диск.
Использование микрохирургической техники дает возможность детально осмотреть корешок, уточнить его взаимоотношения с диском, оценить состояние сосудов, наличие периневральных спаечного изменений. Микрохирургия позволяет осторожно отделить влагалище корешка от окружающих сращений, сместить его с грыжи диска, отделить от секвестра, оберегая как артерии, сопровождающие корешок, так и эпидуральные вены.
Нетравматичная методика микрохирургических операций позволяет значительно сократить пребывание больного на больничной койке. Во многих клиниках больному разрешают ходить уже в день операции. Больные преимущественно выписываются из стационара на 5-6 сутки после операции. Количество осложнений минимально. Короткий послеоперационный период
Диагностическая люмбальная пункция. При ликворологических обследовании иногда при грыжах диска проявляется незначительная белково-клеточная диссоциация. При заднебоковом смещении с синдромом сжатия конского хвоста проявляется в той или иной степени нарушения проходимости субарахноидальных пространств и белково-клеточная диссоциация.
Миелография - метод, основанный на проведении рентгенографии позвоночника после искусственного контрастирования подпаутинных пространств газом (воздух, кислород, гелий) или контрастным веществом (майодил, омнипак). Метод позволяет выявить уровень компрессы спинного мозга и его корешков.
Компьютерная томография иногда позволяет визуализировать грыжу и стеноз позвоночного канала непосредственно, однако чаще с этой целью используют метод магнитно-резонансной томографии, с помощью которого можно обнаружить мельчайшие изменения в тканях диска и степень компрессии не только спинного мозга, но и конского хвоста.

ЛЕЧЕНИЕ
При всех болевых формах патологии межпозвонковых дисков следует начинать с консервативных методов, включающих применение обезболивающих, противоотечных и противовоспалительных средств, физиотерапевтических процедур, специальной лечебной гимнастики, механической разгрузки, рефлексотерапии, массажа и санаторно-курортного лечения. На первых этапах важнейшей задачей является разгрузка пораженных сегментов позвоночника. Назначают постельный режим. Физиологическое положение позвоночника обеспечивается за счет длительного пребывания больного на ровной жесткой поверхности, что достигается подкладкой деревянного щита.
На начальных этапах заболевания разгрузки позвоночного столба достигают также применением процедуры вытяжения позвоночника, что обеспечивает увеличение расстояния между соседними позвонками. Благодаря этому уменьшается компрессия пораженного корешка, при этом заметно ослабевают болевые раздражения. На более поздних этапах заболевания уже при грубых морфологических изменениях в диске такая процедура может вызвать дополнительную травму межпозвоночного диска.
Вытяжение проводят на приспособленной постели, плечи больного фиксируют, а к ногам подвешивают груз. Предпочтение отдают курсу вытяжения небольшими грузами (1-6 кг на каждую ногу) в течение 2 недель. Процедуру повторяют дважды в день в течение 20-30 минут. Усиление боли в поясничном отделе в результате сокращения мышц спины является ориентиром для уменьшения массы груза. Вытяжение можно проводить в бассейне в вертикальном или горизонтальном положении. После уменьшения выраженности болевого синдрома все виды вытяжения прекращают, поскольку, в противном случае дальнейшее расширение межпозвонковой щели может привести к повторному смещению диска.
В основе мануальной терапии лежит тракция позвоночника и комплекс изгибо-ротационных движений с механическим воздействием на позвоночник, что способствует «вправлению» диска.
Лечебная физкультура направлена на укрепление «мышечного корсета», снижение патологической проприоцептивной импульсации, улучшение кровообращения, уменьшение явлений ирритации.
Важным компонентом в лечебных мероприятиях являются обезболивающие процедуры путем проведения паравертебральной блокады по ходу корешков с введением 0,5% раствора новокаина или лидокаина (30-40 мл) в сочетании с дипроспаном. Довольно неплохой обезболивающий эффект дают такие нестероидные противовоспалительные препараты как вольтарен, диклофенак, олфен, бруфен и т.п. Одновременно назначают противоотечные, спазмолитики и десенсибилизирующие средства: фуросемид трижды в день по 0,02 г, эуфиллин - 2,4% раствора 10 мл внутривенно, разведенного в 20 мл 40% глюкозы, глицерин по 1 столовой ложке три раза в день, димедрол, пипольфен, холинолитики (спазмолитин) и ганглиоблокаторы (пахикарпин). Назначают также тканевую терапию - плазмол, стекловидное тело, алоэ, витаминотерапию - преимущественно витамины группы В, Е, фитопрепараты.
Для улучшения кровообращения, трофики и обменных процессов применяют физиотерапевтические процедуры (диодинамические и синусоидальные токи, массаж), для рассасывания рубцов и уменьшения отека используют электрофорез с раствором новокаина, калия йодида, лидазой, гормональными препаратами.
При случае также следует использовать воздействие радоновых, сероводородных, хлоридно-натриевых или йодо-бромистых ванн. Ощутимый лечебный эффект достигается применением грязевых аппликаций,
однако использовать их следует очень осторожно, в «холодный» период заболевания, поскольку можно вызвать резкое обострение процесса.
Хирургическое лечение
Абсолютным показанием к операции удаления грыжи диска является компрессия конского хвоста или спинного мозга. Во всех других случаях показания к операции относительные. К ним относится наличие выраженного болевого синдрома:
1) при отсутствии лечебного эффекта от применения медикаментозной и мануальной терапии;
2) у больных с сопутствующим спондилоартрозом и спондилолистезом;
3) у больных с суженным позвоночным каналом;
4) в случаях явно выраженных признаков эпидурального и спаечного процесса,
5) при наличии грыжи диска в течение более 6 месяцев и снижении высоты межпозвоночной щели более чем на 1/3.
У больных с патологией межпозвонковых дисков шейного отдела показано хирургическое вмешательство методом переднего доступа с корпородезом (возможной заменой пораженного диска аутотрансплантатом из крыла подвздошной кости или с использованием специальных протезов).

В тех случаях, когда остеофиты распространяются в межпозвонковое отверстие и сдавливают корешок, производят расширение отверстия - фораминотомия. В случаях сдавления позвоночной артерии и симпатического сплетения применяют декомпрессию артерии путем удаления передней и боковой стенок вокруг отверстия поперечного отростка с последующим удалением остеофитов. Во всех случаях следует завершать операцию иммобилизацией позвонков путем переднего спондилодеза. При выраженной миелопатии чаще выполняют заднюю ламинектомию, цель которой - декомпрессия спинного мозга.
Для удаления смещенного диска в грудном и пояснично-крестцовом отделах существует несколько подходов: путем ламинэктомии, гемиламинектомии и интерламинектомии.
Разрез длиной 8-10 см проводят по линии остистых отростков, после рассечения кожи и подкожной клетчатки обнажают люмбодорзальну фасцию, которую рассекают, отступив на 2 3 см от линии остистых отростков. Затем распатором отслаивают мышцы от остистых отростков и дужек позвонков. Рану расширяют с помощью автоматических ранорасширителей. При узком междужковом промежутке выполняют краевую резекцию одной или обеих прилегающих половин дужек. При
узком спинномозговом канале, значительном грыжевом выпячивании, иногда при его срединно-боковом или срединном расположении целесообразно сразу же выполнять гемиламинектомию. После удаления желтой связки в ране виден дуральный мешок, который отделяют от эпидуральной клетчатки. Дуральный мешок отводят зондом, корешок, лежащий на нем, осторожно смещают медиальное и лишь изредка - латеральнее. Крестообразно рассекают капсулу диска.
После этого сразу же выпячивается измененная ткань студенистого ядра диска. Удаляют свободные секвестры и выполняют кюретаж межпозвонкового промежутка для удаления остатков студенистого ядра. Радикальное удаление диска создает лучшие условия для формирования фиброзного анкилоза между позвонками. Неудаленные части диска мешают формированию анкилоза и могут стать причиной рецидива заболевания.
В случаях, когда смещенный диск расположен срединно и его трудно удалить экстрадурально, показан трансдуральний подход. При этом раскрывают заднюю стенку терминального желудочка, корешки конского хвоста разводят в стороны, над грыжей диска вскрывают передний листок желудочка и удаляют диск.
Микрохирургические операции при грыжах межпозвонковых дисков
Использование микрохирургической техники дает возможность детально осмотреть корешок, уточнить его взаимоотношения с диском, оценить состояние сосудов, наличие периневральных спаечного изменений. Микрохирургия позволяет осторожно отделить влагалище корешка от окружающих сращений, сместить его с грыжи диска, отделить от секвестра, оберегая как артерии, сопровождающие корешок, так и эпидуральные вены.
Нетравматичная методика микрохирургических операций позволяет значительно сократить пребывание больного на больничной койке. Во многих клиниках больному разрешают ходить уже в день операции. Больные преимущественно выписываются из стационара на 5-6 сутки после операции. Количество осложнений минимально. Короткий послеоперационный период