ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 16.03.2019
Просмотров: 53454
Скачиваний: 1953
90
4) отсутствие сознания;
5) бледность, реже цианоз кожных покровов;
6) отсутствие пульса на периферических артериях;
7) отсутствие АД;
8) отсутствие тонов сердца.
Время для установления диагноза клинической смерти должно быть предельно
коротким.
Абсолютные признаки: отсутствие пульса на сонной артерии, остановка дыхания,
расширение зрачков с отсутствием их реакции на свет. При наличии этих признаков
следует сразу же приступить к реанимации.
Сердечно-лёгочная реанимация
Существует четыре этапа сердечно-лёгочной реанимации:
I - восстановление проходимости дыхательных путей;
II - ИВЛ;
III - массаж сердца;
IV - дифференциальная диагностика, лекарственная терапия, дефибрилляция сердца.
Первые три этапа могут быть проведены во внебольничных условиях, причём не
обязательно медицинским персоналом, лицами, имеющими соответствующие навыки по
реанимации. IV этап осуществляется врачами скорой помощи и реанимационных
отделений.
Этап I - восстановление проходимости дыхательных путей
Причиной нарушения проходимости дыхательных путей могут быть слизь, мокрота,
рвотные массы, кровь, инородные тела, западение языка.
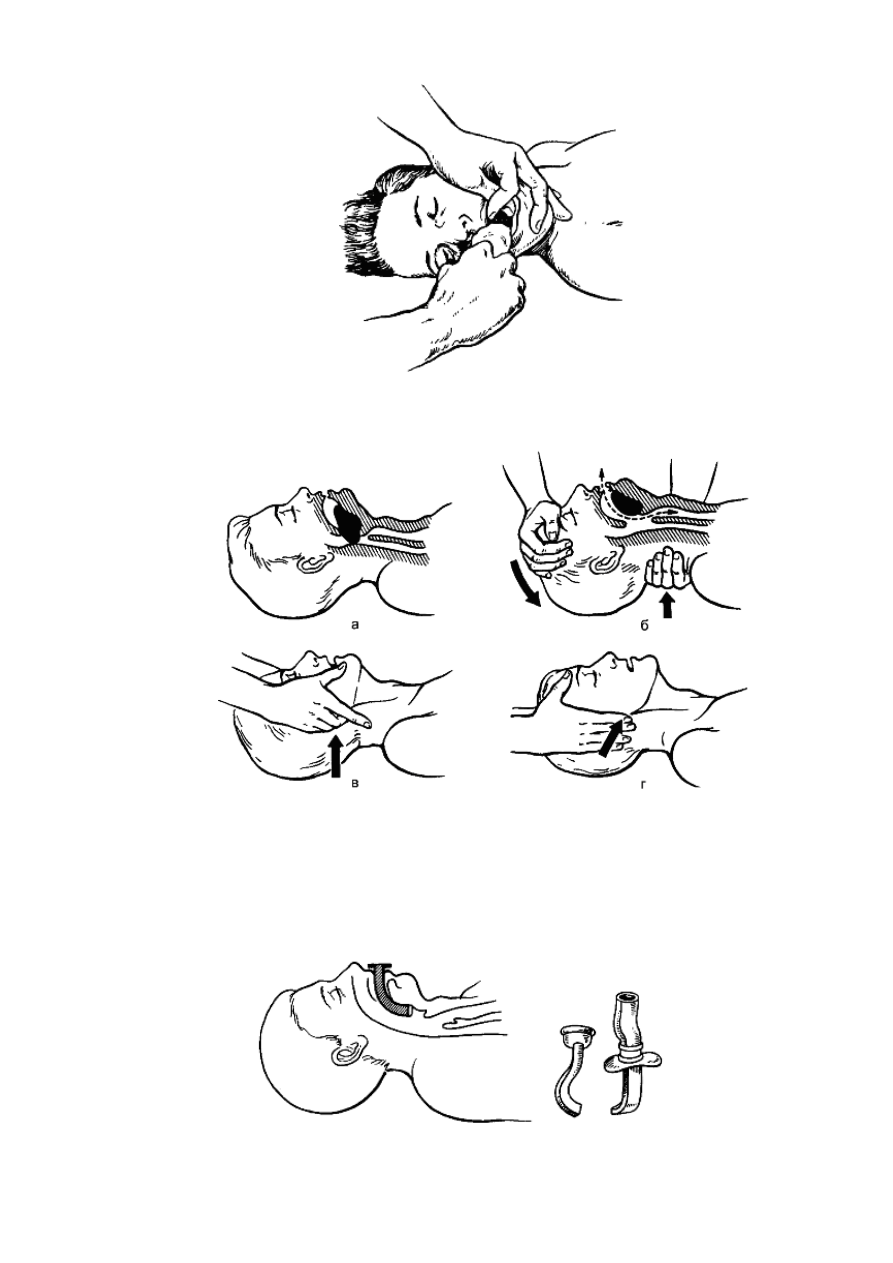
Пострадавшего или больного необходимо уложить на спину на твёр- дую поверхность,
повернув голову набок, скрещёнными I и II пальцами левой руки раскрыть рот и очистить
полость рта носовым платком (салфеткой), намотанным на II или III палец правой руки
(рис. 22). Затем голову нужно повернуть прямо и максимально запрокинуть назад. При
этом одна рука располагается под шеей, другая - на лбу, фиксируя голову. При
запрокидывании головы назад нижняя челюсть оттесняется вместе с корнем языка, в
результате проходимость дыхательных путей восстанавливается (рис. 23). Для устранения
их непроходимости применяют также воздуховоды (рис. 24).
Этап II - ИВЛ
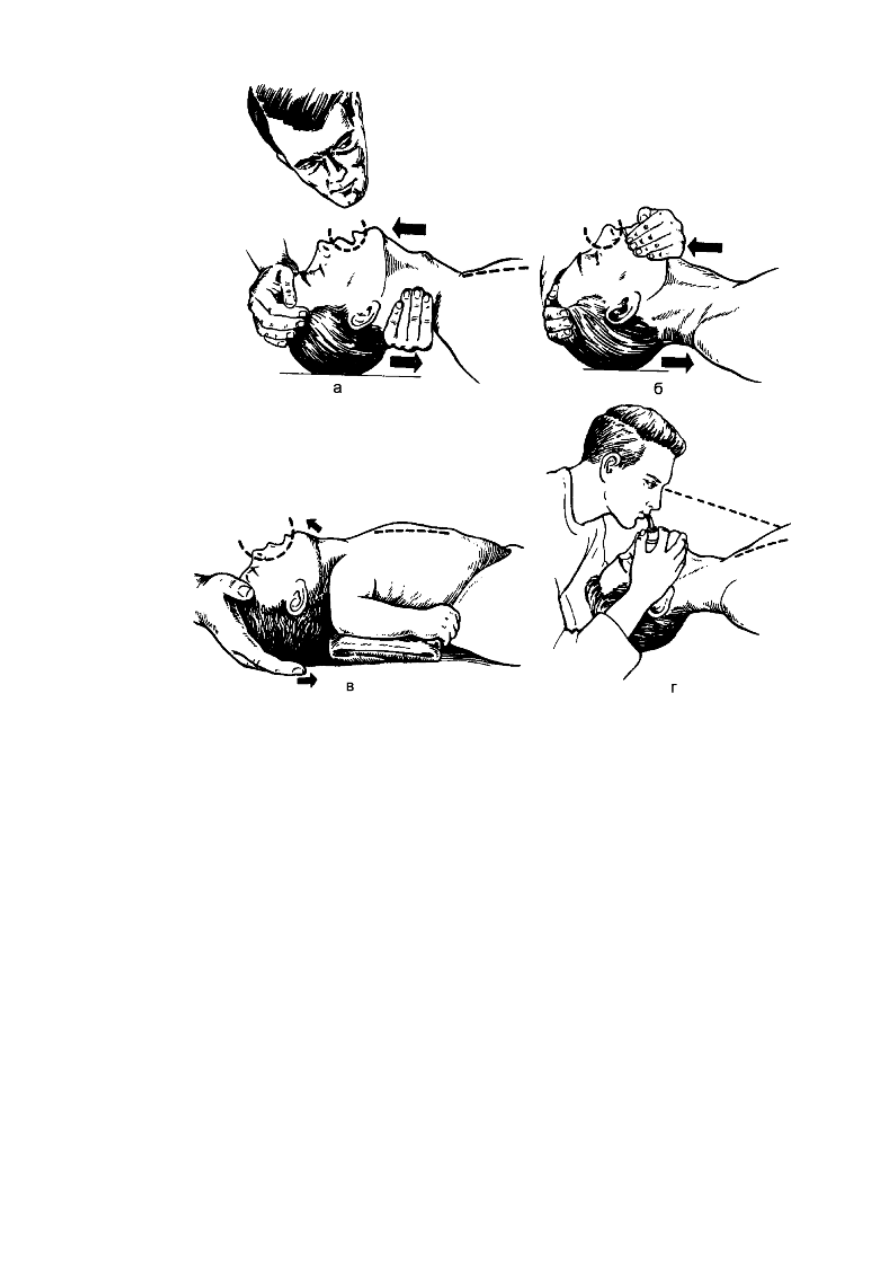
На первых этапах сердечно-лёгочная реанимации осуществляется методами изо рта в
рот, изо рта в нос и изо рта в рот и нос (рис. 25).
91
Рис. 22. Удаление из полости рта и глотки слизи и инородного содержимого
Рис. 23. Западение языка (а) и его устранение запрокидыванием головы (б) или
выдвиганием нижней челюсти (в, г).
Рис. 24. Предупреждение механической асфиксии с помощью воздуховода.
92
Рис. 25. Искусственная вентиляция лёгких: а - изо рта в рот; б - изо рта в нос; в - изо
рта в рот и нос; г - через воздуховод.
Для проведения искусственного дыхания изо рта в рот оказывающий помощь
становится сбоку от пострадавшего (а если тот лежит на земле - опускается на колени),
одну руку просовывает под шею, другую кладёт на лоб, максимально запрокидывает
голову назад, I и II пальцами зажимает крылья носа, делает вдох и, плотно прижав свой
рот ко рту пострадавшего, производит резкий выдох. Затем отстраняется до
осуществления больным пассивного выдоха. Объём вдуваемого воздуха - от 500 до 700
мл. Частота дыхания - 12-18 в минуту. Контролем правильности проведения
искусственного дыхания является экскурсия грудной клетки - раздувание при вдохе и
спадение при выдохе.
При травматических повреждениях нижней челюсти или если челюсти плотно
стиснуты, рекомендуют проводить ИВЛ методом изо рта в нос. Для этого, положив руку
на лоб пострадавшего, запрокидывают его голову назад, другой рукой захватывают
нижнюю челюсть и плотно прижимают её к верхней, закрывая рот. Губами захватывают
нос пострадавшего и производят выдох. У новорождённых ИВЛ осуществляют методом
изо рта в рот и в нос. Голова ребёнка запрокинута назад. Своим ртом реанимирующий
охватывает рот и нос ребёнка и осуществляет вдувание. Дыхательный объём
новорождённого составляет 30 мл, частота дыхания - 25-30 в минуту.
93
ИВЛ описанными методами необходимо осуществлять через марлю или носовой
платок, чтобы предупредить инфицирование дыхательных путей оказывающего помощь.
Медицинский работник для ИВЛ может использовать S-образную трубку (воздуховод).
Трубка изогнута, удерживает корень языка от западения и тем самым предупреждает
обтурацию дыхательных путей. Трубку вводят в ротовую полость изогнутым концом
вверх, скользя по нижнему краю верхней челюсти. На уровне корня языка её
поворачивают вокруг оси на 180°. Манжетка трубки плотно закрывает рот пострадавшего,
а его нос зажимают пальцами. Через свободный просвет трубки осуществляют дыхание
(см. рис. 25, г).
ИВЛ можно проводить также лицевой маской с мешком Амбу. Зафиксировав голову
пострадавшего в запрокинутом положении, на его лицо накладывают маску, закрывая рот
и нос. Узкую носовую часть маски придерживают большим пальцем, нижнюю челюсть
приподнимают вверх тремя пальцами (III, IV, V). II палец фиксирует нижнюю часть
маски. Ритмичным сжатием мешка свободной рукой производят вдох, пассивный выдох
осуществляется через особый клапан в атмосферу. К мешку можно подвести кислород.
Этап III - массаж сердца
Сжатие сердца позволяет искусственно создать сердечный выброс и поддержать
циркуляцию крови в организме. При этом восстанавливается кровообращение жизненно
важных органов: мозга, сердца, лёгких, печени, почек. Эффективность искусственного
дыхания и кровообращения определяют по сужению зрачков, наличию пульсации на
сонных и бедренных артериях при сдавлении грудной клетки и сердца, уменьшению
бледности и цианотичности кожных покровов. Различают непрямой (закрытый) и
прямой (открытый) массаж сердца.
На догоспитальном этапе, как правило, проводят непрямой массаж, при котором
сердце сжимают между грудиной и позвоночником. Манипуляцию осуществляют, уложив
больного на твёрдую поверхность или подложив под его грудную клетку щит. Ладони
накладывают одна на другую под прямым углом, расположив их на нижней трети
грудины и отступив кверху от места прикрепления мечевидного отростка к грудине на 2
см(рис. 26). Надавливая на грудину с усилием, равным 8-9 кг, смещают её к позвоночнику
на 4-5 см. Массаж сердца осуществляют непрерывно ритмичным надавливанием на
грудину выпрямленными руками с частотой 60 в минуту.
У детей до 10 лет массаж сердца выполняют одной рукой с частотой 80 надавливаний
в минуту. У новорождённых наружный массаж сердца проводят двумя (II и III) пальцами,
располагая их параллельно сагиттальной плоскости грудины. Частота надавливаний - 120
в минуту.
Прямой массаж сердца применяют при операциях на грудной клетке, множественных
переломах рёбер, деформациях грудной клетки и неэффективном непрямом массаже. Для
осуществления прямого массажа сердца производят вскрытие грудной клетки в четвёртом
межреберье слева. Руку вводят в грудную полость, четыре пальца подводят под нижнюю
поверхность сердца, большой палец располагают на его передней поверхности. Проводят
массаж ритмичным сжатием сердца. При операциях, когда грудная клетка широко
раскрыта, массаж сердца можно проводить двумя руками. При тампонаде сердца
необходимо вскрыть перикард.
Реанимационные мероприятия могут проводить один или два человека (рис. 27). Если
помощь оказывает один человек, он становится сбоку от пострадавшего. После
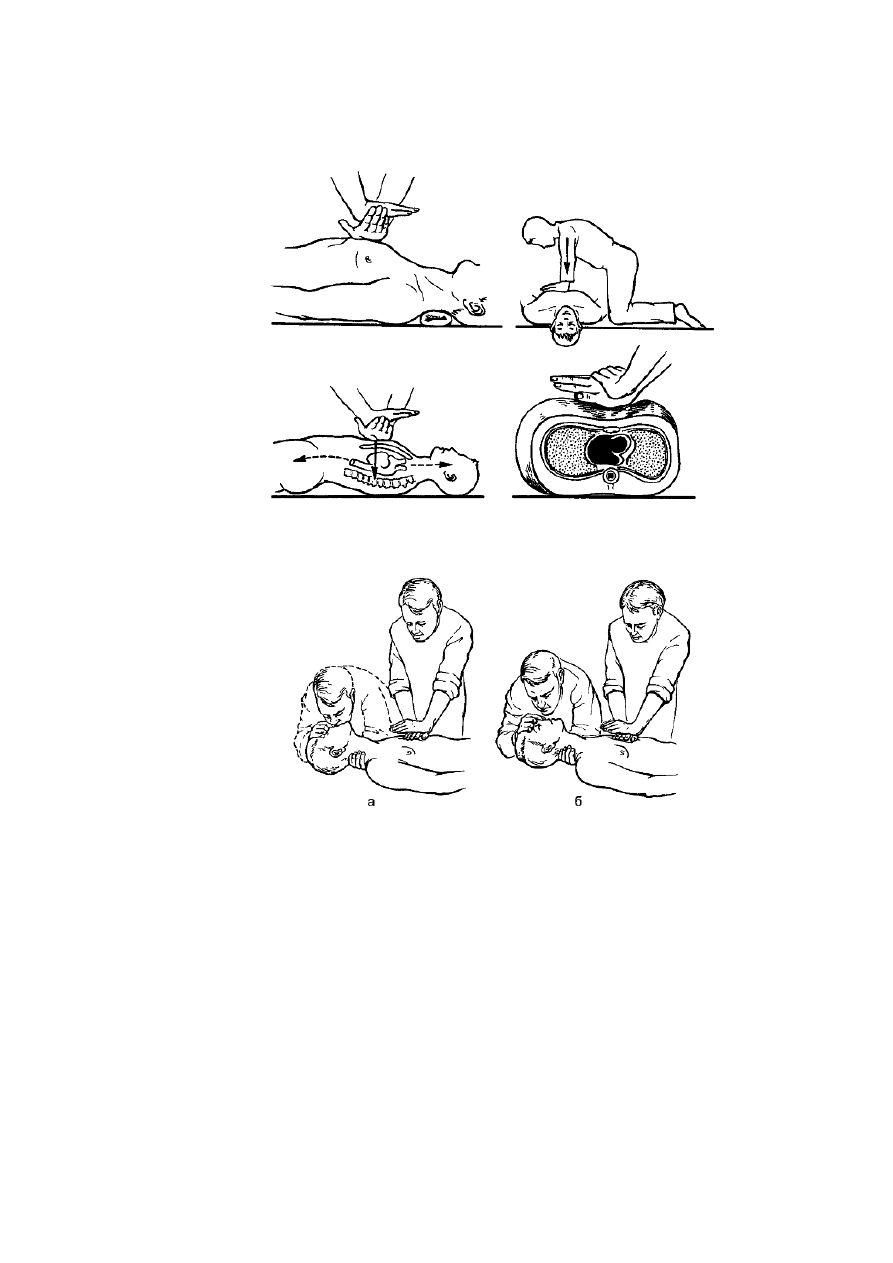
94
установления диагноза остановки сердца очищают полость рта и производят 4 вдувания в
лёгкие методами изо рта в рот или изо рта в нос. Затем последовательно чередуют 15
надавливаний на грудину с 2 вдуваниями в лёгкие.
Рис. 26. Непрямой массаж сердца.
Рис. 27. Сердечно-лёгочная реанимация, осуществляемая одним (а) и двумя (б) лицами.
Если реанимационные мероприятия проводят два человека, один из них осуществляет
массаж сердца, другой - ИВЛ. Соотношение между ИВЛ и закрытым массажем составляет
1:5, т.е. одно вдувание в лёгкие осуществляют через каждые 5 надавливаний на грудину.
Проводящий ИВЛ контролирует по наличию пульсации на сонной артерии правильность
проведения массажа сердца, а также следит за состоянием зрачков. Реанимирующие
периодически меняются местами.
Реанимационные мероприятия у новорождённых осуществляет один человек, который
последовательно чередует 3 вдувания в лёгкие и 15 надавливаний на грудину.
Эффективной реанимацию считают при возобновлении самостоятельных сердечных
сокращений, сужении зрачков и появлении их реакции на свет, восстановлении цвета
кожных покровов и уровне АД не ниже 70 мм рт.ст. Возобновление самостоятельного
дыхания не обязательно.