ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 16.03.2019
Просмотров: 53402
Скачиваний: 1953
145
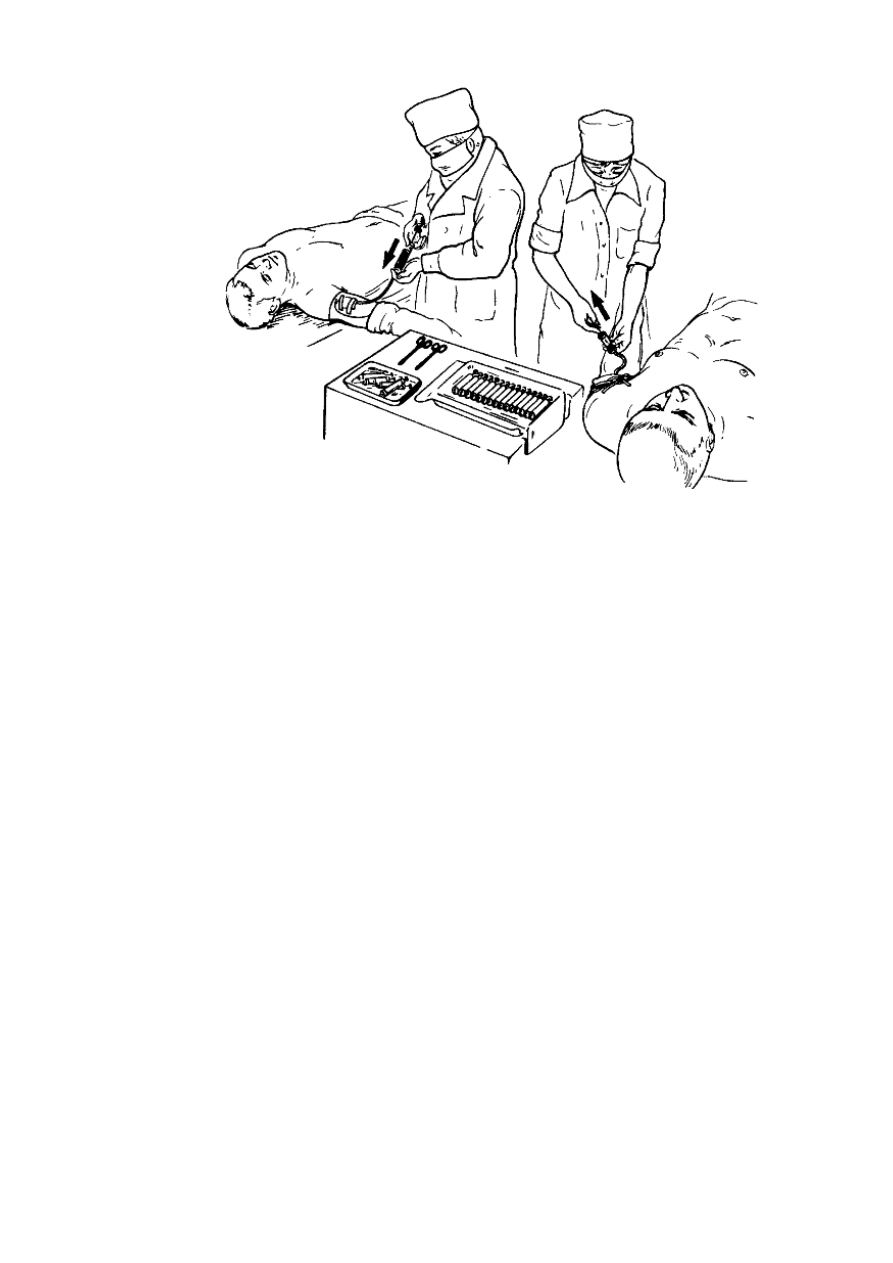
Рис. 39. Прямое переливание крови с помощью шприцев.
Прямое переливание крови
Непосредственное переливание крови от донора реципиенту применяют редко.
Показаниями к нему служат: 1) длительные, не поддающиеся гемостатической терапии
кровотечения у больных, страдающих гемофилией; 2) нарушения свёртывающей системы
крови (острый фибринолиз, тромбоцитопения, афибриногенемия) после массивной
гемотрансфузии и при заболеваниях системы крови; 3) травматический шок III степени в
сочетании с кровопотерей более 25-50% ОЦК и отсутствием эффекта от переливания
консервированной крови.
Донора для прямого переливания обследуют на станции переливания крови.
Непосредственно перед переливанием определяют групповую и резус-принадлежность
донора и реципиента, проводят пробы на групповую совместимость и по Rh-фактору,
биологическую пробу в начале переливания. Осуществляют переливание с помощью
шприца или аппарата. Используют 20-40 шприцев ёмкостью 20 мл, иглы для венепункции
с резиновыми трубками, надетыми на их павильоны, стерильные марлевые шарики,
стерильные зажимы типа зажимов Бильрота. Операцию выполняют врач и медицинская
сестра. Сестра набирает в шприц кровь из вены донора, пережимает резиновую трубку
зажимом и передает шприц врачу, который вливает кровь в вену больного (рис. 39). В это
время сестра набирает кровь в новый шприц. Работа осуществляется синхронно. В первые
3 шприца перед переливанием набирают по 2 мл 4% раствора цитрата натрия для
предупреждения свёртывания крови, и кровь из этих шприцев вводят медленно (один
шприц за 2 мин). Таким образом выполняют биологическую пробу.
Для переливания крови используют также специальные аппараты.
Обменное переливание крови
Обменное переливание крови представляет собой частичное или полное удаление
крови из кровяного русла реципиента и одновременное возмещение её таким же
146
количеством вливаемой крови. Показаниями к обменной трансфузии служат различные
отравления, гемолитическая болезнь новорождённых, гемотрансфузионный шок, острая
почечная недостаточность. При обменном переливании вместе с эксфузируемой кровью
удаляют яды, токсины. Вливание крови проводят с заместительной целью.
Для обменного переливания используют свежеконсервированную или
консервированную кровь небольших сроков хранения. Кровь переливают в любую
поверхностную вену, эксфузию проводят из крупных вен или артерий для
предупреждения свёртывания крови при длительной процедуре. Удаление крови и
вливание донорской крови осуществляют одновременно со средней скоростью 1000 мл за
15-20 мин. Для полноценного замещения крови требуется 10-15 л донорской крови.
Аутогемотрансфузия
Аутогемотрансфузия - переливание больному собственной крови, взятой у него
заблаговременно (до операции), непосредственно перед ней или во время операции. Цель
аутогемотрансфузии - возмещение больному потери крови во время операции его
собственной, лишённой отрицательных свойств донорской крови. Аутогемотрансфузия
исключает осложнения, возможные при переливании донорской крови (иммунизацию
реципиента, развитие синдрома гомологичной крови), а также позволяет преодолеть
трудности подбора индивидуального донора для больных с наличием антител к антигенам
эритроцитов, не входящих в систему AB0 и Rh.
Показания к аутогемотрансфузии следующие: редкая группа крови больного,
невозможность подбора донора, риск развития тяжёлых посттрансфузионных
осложнений, операции, сопровождающиеся большой кровопотерей. Противопоказаниями
для аутогемотрансфузии служат воспалительные заболевания, тяжёлая патология печени
и почек (больной в стадии кахексии), поздние стадии злокачественных заболеваний.
Реинфузия крови
Ранее других стал известен метод реинфузии крови, или обратного переливания крови,
излившейся в серозные полости - брюшную или плевральную - вследствие
травматического повреждения, заболеваний внутренних органов или операции.
Реинфузию крови применяют при нарушенной внематочной беременности, разрыве
селезёнки, печени, сосудов брыжейки, внутригрудных сосудов, лёгкого.
Противопоказаниями для реинфузии служат повреждения полых органов груди (крупных
бронхов, пищевода), полых органов брюшной полости - (желудка, кишечника, жёлчного
пузыря, внепечёночных жёлчных путей), мочевого пузыря, а также наличие
злокачественных новообразований. Не рекомендуют переливать кровь, находившуюся в
брюшной полости более 24 ч.
Для консервации крови пользуются специальным раствором в соотношении с кровью
1:4 или раствором гепарина натрия - 10 мг в 50 мл изотонического раствора хлорида
натрия на флакон вместимостью 500 мл. Кровь берут металлическим черпаком или
большой ложкой путём вычерпывания и сразу же фильтруют через 8 слоёв марли или с
помощью отсоса с разрежением не менее 0,2 атм. Метод сбора крови с помощью
аспирации наиболее перспективен. Кровь, собранную во флаконы со стабилизатором,
подвергают фильтрованию через 8 слоёв марли. Вливают кровь через систему для
переливания с использованием стандартных фильтров.
147
Реинфузия весьма эффективна при восполнении кровопотери во время операции, когда
собирают и вливают больному кровь, излившуюся в операционную рану. Кровь собирают
с помощью вакуумирования во флаконы со стабилизатором с последующей фильтрацией
через 8 слоёв марли и переливанием через систему со стандартным микрофильтром.
Противопоказаниями для реинфузии крови, излившейся в рану, служат загрязнение крови
гноем, кишечным, желудочным содержимым, кровотечения при разрывах матки,
злокачественные новообразования.
Аутотрансфузия предварительно заготовленной крови
Аутотрансфузия предварительно заготовленной крови предусматривает эксфузию и
консервацию крови. Эксфузию крови наиболее целесообразно проводить за 4-6 дней до
операции, так как за этот период, с одной стороны, восстанавливается кровопотеря, а с
другой - хорошо сохраняются свойства взятой крови. При этом на кроветворении
сказывается не только перемещение межтканевой жидкости в кровеносное русло (как это
происходит при любой кровопотере), но и стимулирующее действие взятия крови. При
таком способе заготовки крови её объём не превышает 500 мл. При поэтапной заготовке
крови, которую проводят при длительной подготовке к операции, можно собрать до 1000
мл аутокрови за 15 дней и даже 1500 мл за 25 дней. При данном способе у больного
вначале берут 300- 400 мл крови, через 4-5 дней её возвращают больному и вновь берут на
200-250 мл больше, повторяя процедуру 2-3 раза. Такой способ позволяет заготовить
достаточно большое количество аутокрови, при этом она сохраняет свои качества,
поскольку срок её хранения не превышает 4-5 дней.
Кровь хранят во флаконах с применением консервирующих растворов при
температуре 4 °С. Длительно сохранить аутокровь можно путём замораживания при
сверхнизких температурах (-196 °С).
Гемодилюция
Один из способов уменьшения операционной кровопотери - гемодилюция (разведение
крови), которую проводят непосредственно перед операцией. В результате во время
операции больной теряет разжиженную, разведённую кровь, с уменьшенным
содержанием форменных элементов и плазменных факторов.
Кровь для аутотрансфузии заготавливают непосредственно перед операцией, когда
проводят её эксфузию из вены во флаконы с консервантом и одновременно вводят
гемодилютант, содержащий декстран [ср. мол. масса 30 000-40 000], 20% раствор
альбумина и раствор Рингера-Локка. При умеренной гемодилюции (снижение
гематокрита на 1/4) объём эксфузируемой крови должен быть в пределах 800 мл, объём
вводимой жидкости - 1100-1200 мл (декстран [ср. мол. масса 30 000-40 000] - 400 мл,
раствор Рингера-Локка - 500-600 мл, 20% раствор альбумина - 100 мл). Значительная
гемодилюция (снижение гематокрита на 1/3) предусматривает взятие крови в пределах
1200 мл, введение растворов в объёме 1600 мл (декстран [ср. мол. масса 30 000-40 000] -
700 мл, раствор Рингера-Локка - 750 мл, 20% раствор альбумина - 150 мл). По окончании
операции аутокровь возвращают больному.
Метод гемодилюции может быть применён перед операцией для уменьшения
кровопотери и без эксфузии крови - за счёт введения инфузионных сред, хорошо
удерживающихся в сосудистом русле благодаря коллоидным свойствам и увеличивающих
объём циркулирующей крови (альбумина, декстрана [ср. мол. масса 50 000-70 000],
148
желатина), в сочетании с солевыми кровезамещающими жидкостями (раствором Рингера-
Локка).
Аутоплазмотрансфузия
Возмещение кровопотери можно осуществлять собственной плазмой больного с целью
обеспечения операции идеальным кровезамещающим средством и предупреждения
синдрома гомологичной крови. Аутоплазмотрансфузия может применяться для
возмещения кровопотери при заготовке аутокрови. Аутоплазму получают методом
плазмафереза и консервируют, одномоментная безвредная доза эксфузии плазмы
составляет 500 мл. Повторять эксфузию можно через 5-7 дней. В качестве консерванта
применяют декстрозоцитратный раствор. Для возмещения операционной кровопотери
аутоплазму переливают как кровезамещающую жидкость или как составную часть крови.
Комбинация аутоплазмы с отмытыми размороженными эритроцитами позволяет
предупредить синдром гомологичной крови.
ОСНОВНЫЕ СПОСОБЫ ПЕРЕЛИВАНИЯ КРОВИ
Внутривенное переливание крови
Внутривенный - основной путь вливания крови. Чаще используют пункцию вены
локтевого сгиба или подключичной вены, реже прибегают к венесекции. Для пункции
вены локтевого сгиба накладывают резиновый жгут на нижнюю треть плеча,
операционное поле обрабатывают спиртом или спиртовым раствором йода и изолируют
стерильным бельём. Жгутом сдавливают только вены (артерии проходимы), и при
сжимании пальцев в кулак и сокращении мышц предплечья они хорошо контурируются.
Иглу Дюфо берут пальцами за павильон или надевают на шприц, прокалывают кожу,
подкожную клетчатку, иглу несколько (около 1 см) продвигают в подкожной клетчатке
над веной, прокалывают её переднюю стенку и далее продвигают по вене. Появление
струи крови из иглы при проколе стенки вены свидетельствует о правильно проведённой
пункции вены. Из вены берут 3-5 мл крови для контрольного определения группы крови
реципиента и проведения проб на совместимость. Затем жгут снимают и к игле
присоединяют систему для вливания жидкости, например изотонического раствора
хлорида натрия, чтобы предупредить тромбирование иглы. Иглу фиксируют к коже
полоской лейкопластыря.
После определения группы крови по системе АВ0 и Rh-фактору, проведения пробы на
совместимость подсоединяют систему для переливания крови и начинают переливание.
Когда невозможно пунктировать поверхностные вены (спавшиеся вены при шоке,
выраженное ожирение), производят венесекцию. Операционное поле обрабатывают
спиртом или спиртовым раствором йода, изолируют стерильным операционным бельём.
Место разреза инфильтруют 0,25% раствором прокаина. На конечность накладывают
жгут, не сдавливая артерий. Рассекают кожу, подкожную клетчатку и пинцетом выделяют
вену. Под неё подводят две лигатуры, при этом периферическая служит держалкой.
Подтягивая вену за держалку, её пунктируют иглой по направлению к центру или
надсекают стенку ножницами, вводят иглу и фиксируют её центральной лигатурой. К игле
подсоединяют систему для переливания крови, на кожу накладывают 2-3 шва.
149
По окончании переливания, когда в системе остаётся около 20 мл крови, систему
пережимают и отсоединяют, иглу извлекают. Место пункции или венесекции смазывают
спиртовым раствором йода и накладывают давящую повязку.
В случаях, когда предполагают длительное (несколько дней) переливание растворов,
крови и её компонентов, производят пункцию подключичной или наружной яремной
вены, в просвет вены вводят специальный катетер, который может находиться в ней
длительное время (до 1 мес), и к нему при необходимости подключают систему для
переливания крови или других трансфузионных сред.
Внутриартериальное переливание крови
Показания: состояние клинической смерти (остановка дыхания и сердца), вызванное
невосполненной массивной кровопотерей; тяжёлый травматический шок с длительным
снижением САД до 60 мм рт.ст., неэффективность внутривенных переливаний крови.
Лечебный эффект внутриартериального переливания определяется рефлекторной
стимуляцией сердечно-сосудистой деятельности и восстановлением кровотока по
венечным сосудам. Для достижения эффекта кровь вводят со скоростью 200-250 мл за 1,5-
2 мин под давлением 200 мм рт.ст., при восстановлении сердечной деятельности давление
снижают до 120 мм рт.ст., а при чётко определяемом пульсе переходят к внутривенному
вливанию крови; при стабилизации САД на уровне 90- 100 мм рт.ст. иглу из артерии
извлекают.
Система для внутриартериального переливания крови аналогична таковой для
внутривенного введения с тем исключением, что к длинной игле, введённой во флакон,
подсоединяют баллон Ричардсона для нагнетания воздуха, соединённый через тройник с
манометром (рис. 40). Артерию пунктируют через кожу иглой Дюфо или производят
артериосекцию.
Рис. 40. Система для внутриартериального переливания крови.