ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 03.11.2019
Просмотров: 14421
Скачиваний: 24
326
posterior
, обращенный кверху и назад к позвоночнику, и
передний конец
,
extremitas anterior
, обращенный вниз и вперед к левой реберной дуге. Широ-
ким размером селезенка проецируется на грудную клетку между IX и XI левым
ребром по средней подмышечной линии: задний конец ее на 4-5 см не достига-
ет позвоночного столба, передний конец проецируется на грудной клетке по
передней подмышечной линии.
Диафрагмальная, выпуклая поверхность селезенки гладкая, висцеральная
поверхность слегка вогнута; она несет на себе отпечатки нескольких прилега-
ющих к ней органов. По середине внутренностной поверхности, занимая 2/3
длины, расположено несколько углублений, составляющих борозду
ворот селе-
зенки
,
hilus lienis
, – место вхождения в паренхиму нервов и сосудов. Ворота се-
лезенки оставляют свободным небольшой участок у заднего конца и больший –
у переднего и делят висцеральную поверхность селезенки – facies visceralis – на
боковую и медиальную половины. Половина селезенки, расположенная лате-
рально (кверху) от ворот, представляет собой участок прилегания желудка и
называется желудочной поверхностью, facies gastrica; на желудке она соответ-
ствует задней поверхности его тела, примыкающей около дна к большой кри-
визне. Медиальная половина висцеральной поверхности селезенки соответ-
ствует месту прилегания левого надпочечника и левой почки – почечная по-
верхность, facies renalis. К переднему концу медиальной половины селезенки, у
самых ее ворот, примыкает конец хвоста поджелудочной железы. Ниже, зани-
мая участок у extremitas anterior, прилежит левый, селезеночный, изгиб ободоч-
ной кишки – ободочная поверхность, facies colica.
Селезенка одета со всех сторон висцеральной брюшиной; лишена брю-
шины только висцеральная поверхность на протяжении ворот, где входят селе-
зеночные сосуды, a. et v. lienales, нервы. От ворот селезенки идут две брюшин-
ные связки – желудочно-селезеночная и диафрагмально-селезеночная, lig.
gastrolienale et lig. phrenicolienale, представляющие продолжение одна другой;
они являются левой частью дорсальной брыжейки желудка, в которую как бы
вставлена сбоку селезенка. В составе желудочно-селезеночной связки к воротам
327
селезенки подходит хвост поджелудочной железы. Передний конец селезенки,
направленный вниз и вперед, покоится на левой диафрагмально-ободочной
связке, соединяющей левый изгиб ободочной кишки с париетальной брюшиной
диафрагмы, lig. phrenicocolicum sinistrum, и ограничивает селезеночное углуб-
ление, recessus lienalis сальниковой сумки. Нередко в желудочно-селезеночной
связке могут находиться небольшие добавочные селезенки, lien accessorius.
Строение селезенки.
Селезенка покрыта
серозной оболочкой
,
tunica
serosa
, и волокнистой соединительнотканной оболочкой,
tunica fibrosa
. От
фиброзной оболочки вглубь органа проходят перегородки –
перекладины селе-
зенки
,
trabeculae lienis
, которые могут соединяться друг с другом либо свобод-
но заканчиваться. Паренхима органа –
пульпа
(мякоть) располагается между
трабекулами. В ней выделяют
красную пульпу
(pulpa rubra),
занимающую 75%
объема органа и
белую пульпу
(pulpa alba),
занимающую около 20% объема.
Красная пульпа располагается между венозными синусами селезенки в виде се-
лезеночных тяжей, состоящих из петель ретикулярной ткани, заполненных
эритроцитами, лейкоцитами, лимфоцитами, макрофагами. В ней также имеются
эллипсоидные макрофагально-лимфоидные муфты (эллипсоиды, эллипсоидные
муфты), окружающие каппиляры и состоящие из плотно лежащих ретикуляр-
ных клеток и волокон, макрофагов, лимфоцитов. Белая пульпа – типичная лим-
фоидная ткань, из которой состоят
лимфоидные узелки селезенки
и периартери-
альные лимфоидные муфты. Лимфоидные узелки имеют округлую форму и
располагаются обычно и местах ветвления артерий, как правило, эксцентриче-
ски по отношению к последним. Периартериальные лимфоидные муфты (вла-
галища) окружают пульпарные артерии или начальные отделы центральных ар-
терий селезенки, дистально переходят в лимфоидные узелки.
Лимфатический узел
Лимфатические узлы располагаются на пути лимфатических сосудов. В
теле человека насчитывается, в среднем, 500-700, а иногда до 1000 лимфатиче-
ских узлов.
328
Функции лимфатических узлов:
1. Иммунопродуктивная – образуются лимфоциты, плазматические клет-
ки, осуществляющие реакции клеточного и гуморального (выработка антител)
иммунитета.
2. Механического фильтра – инородные частицы и опухолевые клетки за-
держиваются на перекладинах, выпячиваниях, содержащих ретикулярные во-
локна.
3. Биологического фильтра – инородные частицы, задержавшись, захва-
тываются макрофагами и перевариваются (фагоцитоз), если не могут перевари-
ваться – переносятся в паренхиму узла, где и накапливаются (пыль и др. ино-
родные частицы) или размножаются (опухолевые клетки).
4. Депо лимфы – обширная сеть синусов позволяет сравнить лимфатиче-
ский узел с губкой.
Строение
. К лимфатическому узлу подходят приносящие лимфатические
сосуды, которые несут лимфу как непосредственно от органов, так и от других
лимфатических узлов. Из лимфатических узлов выходят выносящие лимфати-
ческие сосуды, направляющиеся к другим узлам или к стволам и протокам.
Приносящие сосуды впадают в узел со стороны выпуклой его поверхности, вы-
носящие выходят из ворот узла. Лимфатические узлы могут иметь несколько
ворот.
Лимфатический узел
(nodus lymphaticus)
состоит из паренхимы и стро-
мы (
рис
. 62). К
строме
узла относятся соединительнотканная капсула и отхо-
дящие от нее в вещество узла трабекулы (перегородки).
Паренхима
лимфатического узла состоит из лимфоидной ткани, в кото-
рой выделяют
корковое и мозговое вещество
. В корковом веществе имеются
лимфоидные узелки, в которых различают
светлые участки
– центры размно-
жения. Мозговое вещество представлено мякотными тяжами. Все вещество
лимфатического узла пронизано
синусами.
Непосредственно под капсулой
находится
подкапсульный (краевой) синус,
в который поступает лимфа из при-
носящих лимфатических сосудов.
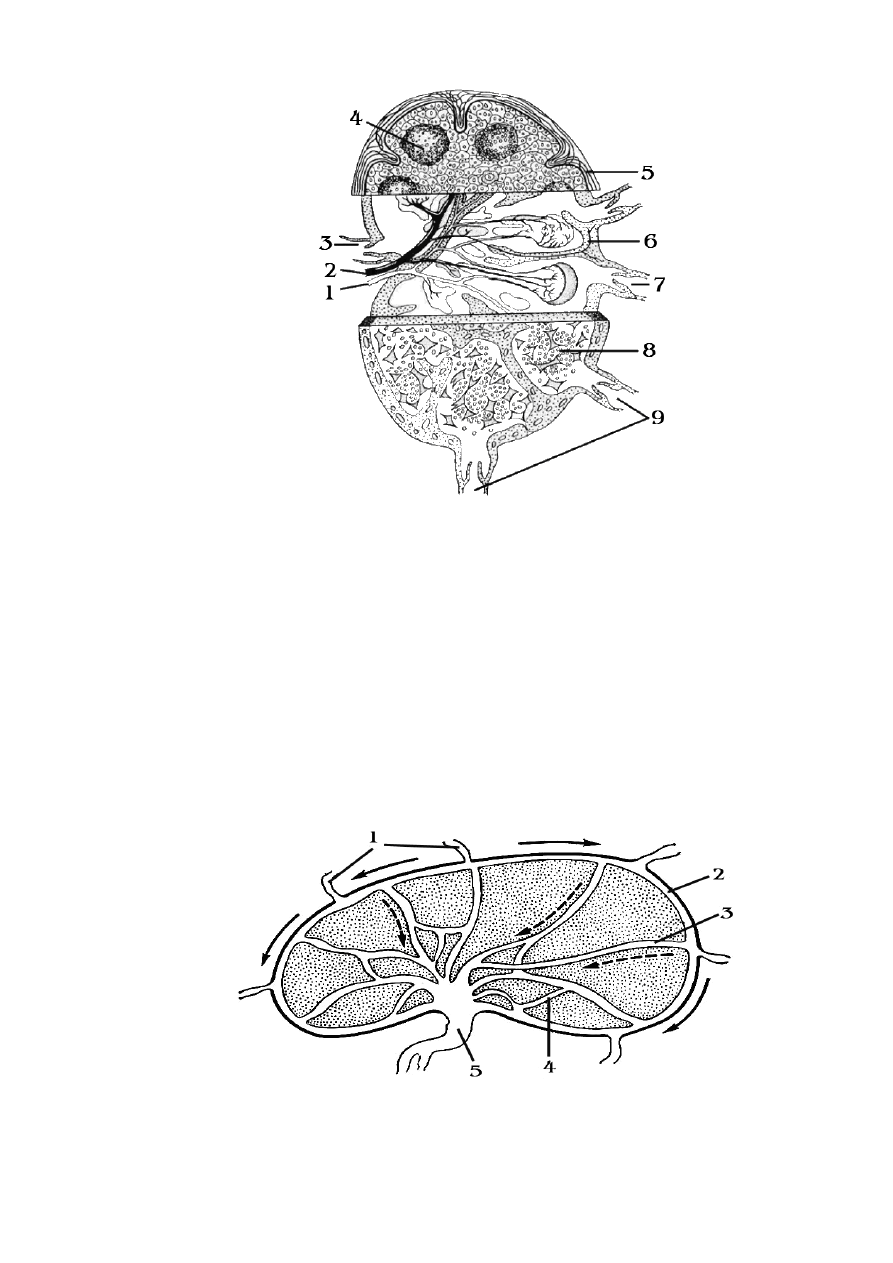
329
Рис. 62. Строение и кровоснабжение лимфатического узла
.
1 – артерия лимфатического узла; 2 – вена лимфатического узла; 3 – выносящий лимфати-
ческий сосуд; 4 – лимфатический фолликул; 5 – капсула; 6 – трабекула; 7,9 – приносящие
лимфатические сосуды
С внутренней стороны к краевому синусу прилежит корковое вещество
лимфатического узла, пронизанное
корковыми (промежуточными) синусами,
которые берут начало от краевого синуса. В мозговом веществе корковые сину-
сы продолжаются в более широкие
мозговые синусы,
впадающие в области во-
рот в
воротный синус (рис. 63).
Рис. 63. Схема внутриузлового лимфообращения.
1 – приносящие лимфатические сосуды; 2 – краевой синус; 3 – мозговой синус; 4 – про-
межуточный синус; 5 – отводящий лимфатический сосуд. Сплошными стрелками показан
прямой (быстрый) путь, пунктирными – непрямой (медленный) путь тока лимфы
330
Из воротного синуса начинаются
выносящие лимфатические сосуды.
Краевой синус, продолжаясь по поверхности коркового вещества, также впада-
ет в воротный синус.
Размеры и форма синусов зависят от места расположения лимфатических
узлов в теле человека. В капсуле и трабекулах лимфатических узлов есть глад-
комышечные клетки и их пучки, сокращение которых ведет к уменьшению
объема узлов и способствует проталкиванию лимфы в выносящие лимфатиче-
ские сосуды.