ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.01.2020
Просмотров: 38136
Скачиваний: 1873
ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА 4 8 5
Если при ревизии раны обнаружен перелом, необходимо пинцетом осторожно
удалить все мелкие свободнолежащие отломки и осмотреть твёрдую мозговую
оболочку. При отсутствии её повреждений, обычной окраске, сохранившейся
пульсации оболочку не вскрывают. Края костной раны рецезируют кусачками на
ширину 0,5 см. Производят гемостаз и накладывают швы на рану.
Если твёрдая мозговая оболочка повреждена, т.е. установлено проникаю
щее ранение черепа, первичную хирургическую обработку производят так, как
описано выше, но с экономным иссечением краев оболочки. Для лучшей реви
зии субдурального пространства рану твёрдой мозговой оболочки расширяют.
Свободнолежащие костные отломки, мозговой детрит, кровь вымывают пере
кисью водорода и тёплым изотоническим раствором хлорида натрия. После
остановки кровотечения твёрдую мозговую оболочку по возможности ушивают и
накладывают послойные швы на мягкие ткани покровов черепа.
Сдавление головного мозга, независимо от причин его вызвавших, необходимо
устранить сразу же после постановки диагноза.
При вдавленных закрытых переломах свода черепа проводят разрез мягких
тканей до кости с расчётом обнажить место перелома. Рядом с ним накладывают
фрезевое отверстие, через которое леватором пытаются поднять вдавленный фраг
мент. Если отломки удалось поднять, что бывает очень редко, и они не смещаются,
то операцию можно на этом закончить, предварительно убедившись в отсутствии
показаний к расширенной операции. Если же отломки поднять не удаётся, произ
водят резекцию вдавленного участка кости со стороны трепанационного отверс
тия. Дальнейший ход вмешательства такой же, как и при первичной хирургичес
кой обработке, но без иссечения в твёрдой мозговой оболочки.
При сдавлении головного мозга гематомами или гигромой можно выполнить
резекционную или костно-пластическую операцию. Первый вариант операции
заключается в том, что в проекции предполагаемой гематомы накладывают поис
ковое фрезевое отверстие. В случае обнаружения гематомы отверстие расширяют
путём постепенной резекции кости до нужных размеров (6x6,7x7 см). Через создан
ное окно выполняют вмешательство на мозге и оболочках. Операцию заканчивают
ушиванием мягких тканей, оставляя обширный дефект костей черепа. Такая опе
рация создаёт хорошую декомпрессию головного мозга, особенно когда сдавление
мозга сочетается с тяжёлым его ушибом. Но резекционная трепанация имеет и отри
цательные стороны. После неё необходимо ещё одно вмешательство по закрытию
дефекта черепа синтетическим материалом (стерактил) или аутокостью, взятой из
ребра. Если этого не сделать, разовьётся посттрепанационный синдром. Перепады
внутричерепного давления, вызванные физическим напряжением (натуживанием,
кашлем, чиханием и т.д.), приводят к частым перемещениям мозгового вещества
в «окно» дефекта черепа. Травматизация мозга о края трепанационного отверстия
вызывает развитие фиброзного процесса в этой зоне. Формируются спайки между
мозгом и оболочками, костями и покровами черепа, которые вызывают локальные
и головные боли, а в дальнейшем эпилептические припадки.
Костно-пластическая трепанация не оставляет дефектов черепа, требующих
последующей пластики. Производят полуовальный, основанием книзу разрез
мягких тканей до кости. По линии разреза, не отсепаровывая мягкотканый лос
кут, насверливают пять фрезевых отверстий — два у основания лоскута и три
по дуге. С помощью проводника через два фрезевых отверстия проводят пилу
Джигли и перепиливают костную перемычку. Поэтапно соединяют все отверстия
в единое, а костно-мягкотканный лоскут на питающей ножке отворачивают книзу.
Дальнейший ход операции зависит от вида травмы. После завершения вмешатель
ства в полости черепа костную створку укладывают на место и послойно ушивают
мягкие ткани.
Глава 11
Повреждения позвоночника:
лечение
Повреждения позвоночника многообразны, их относят к числу
наиболее тяжёлых травм опорно-двигательной системы.
Переломы позвоночника среди всех переломов костей опорно-
двигательной системы составляют 3,3%, по данным Н.Г. Фомичева,
и 3,2% — по данным СМ. Журавлёва и соавт., при частоте 70,9 на
100 000 населения России. Распространённость позвоночно-спинно-
мозговой травмы составила 29,7 на 1 000 000 населения в год. После
травмы позвоночника, осложнённой повреждением спинного мозга,
стойкая инвалидность развивается у 80-95% пациентов. В США
ежегодно среди получивших травму позвоночника 38,3% постра
давших погибают на дорогах на догоспитальном этапе и ещё 7,4% —
в стационарах. Большинству пациентов с травмой позвоночника
необходимо стационарное лечение.
Экспериментальные, клинико-рентгенологические, миелорент-
генографические, компьютерно-томографические (КТ), спираль
но-компьютерно-томографические (СКТ), магнитно-резонансно-
томографические (МРТ), электрофизиологические исследования
последних лет позволяют достаточно полно представить характер
повреждений, возникающих при определённых механизмах травмы
в различных отделах, в соответствующих позвоночных сегментах.
Полученные данные позволили систематизировать различные виды
возникающих повреждений позвоночника в зависимости от меха
низма, локализации травмы, патоморфологической характеристи
ки, анатомо-биомеханических особенностей поражённого отдела.
Основополагающие классификации отражают указанные прин
ципиальные особенности многообразных повреждений позвоноч
ника, помогающие диагностировать, выявить истинный характер,
вид травмы позвоночника, своевременно выбрать патогенетически
обоснованную тактику, оптимальный метод лечения и, наконец,
уверенно прогнозировать исход.
ПОВРЕЖДЕНИЯ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Анатомо-функциональные особенности шейного отдела позво
ночника существенно отличают его от других отделов, предопре
деляя своеобразные черты многообразных видов его повреждений,
вопросы экстренной диагностики, классификации, лечения и реа
билитации.
ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ 4 8 7
Повреждения шейного отдела составляют 20-30% всех переломов позвоночни
ка, 10-20% из них осложняются повреждением спинного мозга. Среди осложнён
ных повреждений позвоночника травму шейного отдела встречают значительно
чаще — в 50-60% случаев.
Частота и тяжесть повреждений шейного отдела позвоночника обусловлены его
анатомо-функциональными особенностями. Большая свобода движений, особен
ности затылочно-атлантоаксиальной части, строение и расположение суставных
фасеток шейных позвонков предопределяют частое возникновение подвывихов,
вывихов, переломовывихов позвонков. Возникающие при этом значительная дис
локация позвонков, деформации позвоночного канала при нестабильной травме
часто приводят к повреждению спинного мозга и его корешков.
Основными этиологическими факторами повреждений шейного отдела позво
ночника у 75,74% взрослых и у 60,58% детей становятся автодорожная травма,
падения и повреждения ныряльщиков. Основной причиной летальных исходов
при позвоночно-спинномозговой травме шейного отдела бывает тяжесть повреж
дения. У 25% пострадавших смерть наступает сразу после травмы, на догоспи
тальном этапе. Среди пациентов, лечившихся в Чикагском центре острой травмы
позвоночника в 1972-1994 гг., у 91,1% не отмечено регресса неврологической
симптоматики. Среди обследованных с позвоночно-спинномозговой травмой
инвалидами I—II группы были признаны 86,9% пациентов, причём 49,2% получи
ли инвалидность I группы.
К общей картине повреждений шейного отдела позвоночника следует добавить
высокий процент диагностических ошибок, достигающих, особенно при перело
мах верхнешейных позвонков, более 50%. Диагностические ошибки закономерно
предопределяют выбор неадекватного и несвоевременного лечения, возникнове
ние или усугубление неврологических осложнений.
Краниовертебральные повреждения
ШЕЙН0-ЗАТЫЛ0ЧНАЯ ТРАВМА
Определение
Шейно-затылочная травма, составляющая, по мнению В.В. Крючкова, 20% всех
черепно-мозговых травм, — разновидность нейротравмы, отличающаяся специ
фическим механизмом повреждения черепа, субтенториальных и супратентори-
альных структур головного мозга, нервно-сосудистых структур верхнешейного
отдела позвоночника и позвоночных артерий.
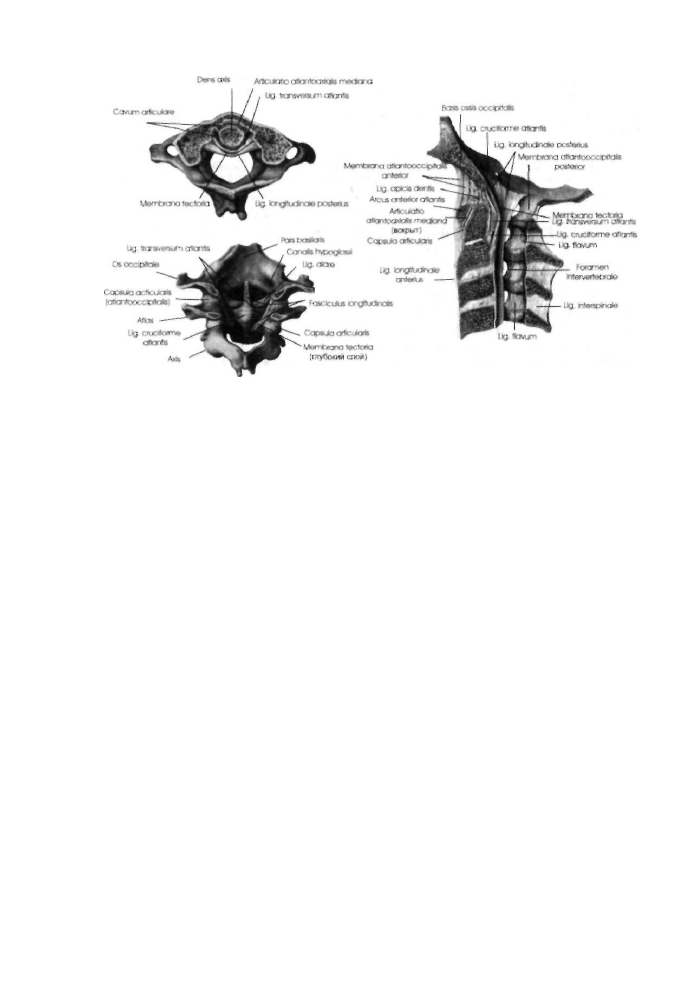
Анатомия
Затылочная кость с атлантом и аксисом формируют единый функциональ
ный биомеханический комплекс. При любой травме элементов этого комплекса
необходима тщательная неврологическая экспертиза, а также оценка костных и
связочных структур. Для того чтобы определить наличие повреждения, необхо
димо хорошо знать рентгеноанатомию краниовертебральной области и нередко
выявляемые при этом аномалии развития и ревматоидные изменения, анатомо-
функциональные особенности верхнешейного отдела позвоночника (рис. 11-1).
Тяжесть травмы верхнешейного отдела позвоночника бывает предопределена
характером, типом повреждения и (особенно) наличием и выраженностью возни
кающей нестабильности в атлантозатылочном и атлантоаксиальном сочленениях.
Вес головы через мыщелки затылочной кости передаётся на боковые массы атлан
та, далее — на верхние суставные фасетки аксиса, распределяясь преимущественно
(до 80%) на его передние и (в меньшей степени) задние структуры. Латеральные
массы атланта, тело аксиса стабилизируют осевые нагрузки; зуб аксиса, передняя
дуга атланта, нижние суставные отростки аксиса — сдвиговые нагрузки; динами-
488 ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ
Рис. 11-1. Анатомия костно-связочных структур краниовертебральной области.
ческую нагрузку: флексионно-экстензионную, ротационную, сдвиговую — воспри
нимает связочный аппарат. Смещению атланта кпереди препятствует поперечная
связка. Осевое вращение головы, во время которого нет костного ограничения,
стабилизируют крыловидные связки, служащие первичными ограничителями
движения в суставах. Связки, стабилизирующие Cj-C,, — связки напряжённости,
обеспечивающие вторичную стабильность в суставе С
0
-С
г
Для атлантозаты-
лочного и атлантоаксиального суставов первичные и вторичные стабилизаторы
различны. При повреждении различных связок стабильность нарушается неоди
наково. При переломе зуба теряется опора для атланта и одновременно исчезает
напряжённость крыловидных и апикальной связок между основанием черепа и
аксисом. Неповреждённая вертикальная часть крестообразной связки сохраняет
напряжённость между затылком и аксисом. Повреждение вертикальной части
крестообразной связки больше дестабилизирует атлантоаксиальный сегмент, чем
перелом зуба. Покровная мембрана и жёлтая связка — более слабые образова
ния напряжённости: при смещении зуба более чем на 6 мм они повреждаются.
Дополнительными стабилизаторами служат мышцы. Возникающий при травме
мышечный спазм ограничивает патологическую подвижность, что иногда позво
ляет пострадавшему находиться при нестабильном повреждении в вертикальном
положении без внешней иммобилизации.
Эпидемиология
Шейно-затылочная травма — одна из наиболее частых причин смертельных
исходов, составляет от 18 до 25% всех черепно-мозговых травм.
Этиология, механизм травмы
По существу в единой патобиомеханической системе краниовертебральной
области шейно-затылочная травма — особая клиническая форма черепно-мозговой
и позвоночно-спинномозговой травм, отличающаяся механизмом повреждения
черепа и верхнешейного отдела позвоночника при падении навзничь или при
сильном ударе по затылку, причём в достаточно многочисленной группе больных
с шейно-затылочной травмой только у 4,4% пострадавших зарегистрирова
но одновременное повреждение атланта, аксиса, мыщелков затылочной кости,
ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ
4 8 9
атлантозатылочного и атлантоаксиального сочленений. Повреждение затылка и
костных структур аксиса у 90% пострадавших связано с автодорожной травмой.
ПЕРЕЛОМЫ МЫЩЕЛКОВ ЗАТЫЛОЧНОЙ КОСТИ
КОД НО МКБ-10
S02.1. Перелом основания черепа.
Изолированные переломы мыщелков затылочной кости трудно выявить при
стандартной рентгенографии. Асимметрия атлантозатылочного сочленения, уве
личение размеров мягкотканных превертебральных образований, выявление
фрагментов вокруг большого затылочного отверстия при КТ-исследовании указы
вают на необходимость более тщательного КТ-исследования с коротким (1,5 мм)
шагом сечения шейно-затылочной области в сагиттальной и коронарной плоскос
тях. При отсутствии точного представления о характере возникшего повреждения
тракцию за череп применять не следует. Anderson и Montesano, классифицируя
переломы мыщелков затылочной кости, выделили три типа (рис. 11-2).
Пациенты со стабильными переломами мыщелков затылочной кости без асим
метрии суставной линии и неврологического дефицита могут успешно лечиться
с помощью краниоцервикального ортеза. Переломы с минимальным смещением
требуют вправления и иммобилизации галоаппаратом. Переломы с выраженным
повреждением связочного аппарата и значительным смещением, нестабильные
требуют открытой редукции и спондилодеза. Нестабильность перелома мыщелков
затылочной кости иногда выявляют только во время консервативного лечения.
Повреждение с дислокацией в атлантозатылочном сочленении с подвывихом или
вывихом головы происходит чрезвычайно редко. В мировой литературе до 1981 г.
зарегистрировано восемь случаев. Очень малое количество пациентов, получивших
такую травму, выживают, большинство погибают сразу или через несколько дней.
На основании патологоанатомического исследования Bucholz и Burkhead установи
ли, что вероятность выживания для пострадавшего с шейно-затылочной посттрав
матической дислокацией в атлантозатылочном сочленении составляет 0,65-1%.
Этиология, механизм травмы
Наиболее частой причиной подобной травмы бывают дорожно-транспортные
происшествия, в которых человек получает удар в затылок и голова, смещаясь на
кольце атланта, вывихивается кпереди.
Клиническая картина и диагностика
Обычно неврологические поражения сопровождают эти тяжёлые травмы,
включая в себя повреждения головного мозга, ствола мозга или самых верхних
I тип II тип III тип
Рис. 11-2.
Типы переломов мыщелков затылочной кости по Anderson-Montesano: I тип — раздроб
ленные вдавленные переломы основания черепа, стабильные; II тип — переломы срезывающего типа
через затылочные мыщелки, могут быть нестабильными; III тип — переломы с разрывом крыловид
ных связок, могут быть нестабильными. Стабильность данных переломов варьирует от вывихов до
устойчивых повреждений.