ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.01.2020
Просмотров: 38182
Скачиваний: 1873

ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ 555
нения подвижных анатомических структур позвоночных сегментов следует
стремиться к осуществлению спондилодеза в пределах разрушенных частей.
Таким образом, выполнять моносегментарный вентральный спондилодез
можно при разрушениях преимущественно краниальной или каудальной части
тела позвонка. При невозможности выполнения операции в пределах одного
сегмента в отсутствие опорности тела необходимо проводить блокирование
двух и более сегментов по показаниям.
Исторически сложилось, что для создания костного сращения между тела
ми позвонков большей частью употребляли костные трансплантаты, которые
в процессе перестройки изменяли свою структуру и прочность, после чего нередко
возникали миграция, рецидив деформации, ложные суставы. Во избежание этих
негативных явлений в последнее два десятилетия, помимо костной пластики
межтелового дефекта, используют различные виды фиксации, один из которых —
совмещение пластики дефекта с металлическим имплантатом, установленным
в межтеловом промежутке. Такой вид фиксации позволяет достичь первичной
стабилизации позвоночника непосредственно на операционном столе. Костное
сращение, наступающее в известные сроки, происходит в условиях исправленной
деформации и стабильной фиксации металлическим имплантатом.
Известны также вентральные фиксаторы в виде пластин и стержневых систем,
представленных уже несколькими поколениями конструкций (рис. 11-37).
Все эти имплантаты устанавливают на переднебоковую поверхность позвоноч
ника из соответствующих уровню фиксации доступов. В то же время при исполь
зовании этих конструкций всё равно остаётся потребность в наличии опорного
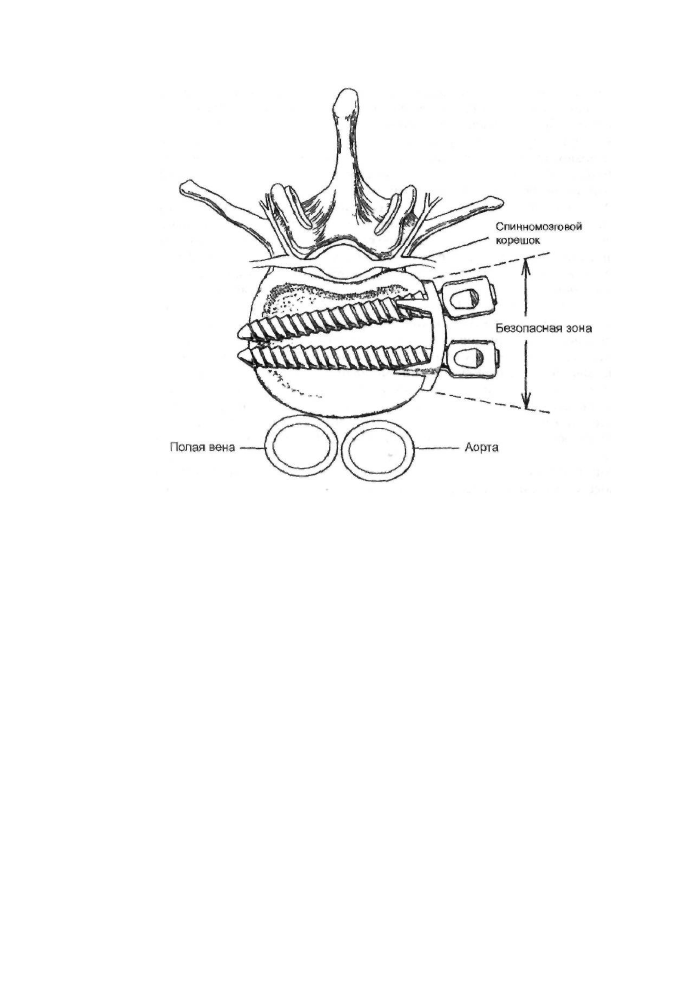
костного «трансплантата-распорки». Зона безопасной фиксации имплантатов на
боковых поверхностях тел позвонков строго определена ввиду близкого располо
жения магистральных сосудов и спинномозговых корешков, выходящих из меж
позвонковых отверстий (рис. 11-38).
Крепление систем к телам позвонков осуществляют винтами, которые должны
проходит через кортикальные вентральные пластинки с обеих сторон, что обес-
Рис. 11-37. Системы для фиксации вентральных отделов грудных и поясничных позвонков,
а — вентральная динамическая пластина; б — вентральная стержневая система.
556 ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ
Рис. 11-38. Схема введения винтов в безопасной зоне.
печивает наибольшую прочность осуществлённого спондилосинтеза. Как указы
вают многие авторы, использование стержневого вентрального инструментария
увеличивает устойчивость к вертикальным нагрузкам не менее чем дорсальный
транспедикулярный инструментарий. По их мнению, после вентральной декомп
рессии стабилизацию позвоночника можно осуществить в один этап, не прибегая
к дополнительной дорсальной фиксации. Этот метод можно использовать на
протяжении от грудопоясничного отдела позвоночника до уровня позвонка Ц.
Необходимо отметить, что проведение оперативных вмешательств на грудном
отделе позвоночника при использовании эндоскопических технологий позво
ляет значительно снизить травматичность выполняемых операций, связанных
с доступом.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРЕЛОМОВ ТЕЛ ГРУДНЫХ И ПОЯСНИЧНЫХ
ПОЗВОНКОВ НА ФОНЕ 0СТЕ0П0Р03А
Переломы на фоне остеопороза представляют собой огромную медицинскую и
социально-экономическую проблему. Только в США насчитывают ежегодно более
1,5 млн переломов костей на фоне остеопороза, из них 700 000 — переломы поз
вонков. Существует стойкая взаимосвязь таких переломов с возрастом пациентов.
Частота остеопороза у женщин увеличивается на 15% в возрастной группе 50-
59 лет и более чем на 70% — в группе старше 80 лет.
Компрессионные переломы на фоне приёма глюкокортикоидов — наиболее
частое проявление вторичного остеопороза. Более чем у 50% пациентов, прини
мающих глюкокортикоиды, встречают компрессионные переломы. Риск перелома
дозозависим; как правило, он возрастает в течение первого месяца гормональной
терапии и сохраняется повышенным в течение всего курса.

ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ
557
Клиническая картина и диагностика
Большинство переломов позвонков на фоне остеопороза происходит спонтанно
(46%) или после минимальной травмы (36%), но правильный диагноз при первом
визите к врачу устанавливают лишь в 43% случаев. Чаще компрессионный перелом
на фоне остеопороза манифестирует острой болью в спине. Осложнения перелома
тела позвонка на фоне остеопороза включают длительную боль в области пере
лома, развитие кифотической деформации, уменьшение роста. Компрессионные
переломы на фоне остеопороза могут значительно ухудшить качество жизни.
Диагностические мероприятия связаны прежде всего со стандартной спондилогра-
фией в двух проекциях. Для определения характера перелома, как правило, необ
ходима КТ, для определения выраженности остеопороза — денситометрия.
Наиболее полно отражает основные характеристики переломов позвонков на
фоне остеопороза классификация Magerl и соавт. В ней подробно представлены
типы переломов тел позвонков в зависимости от наступивших морфологических
изменений по нарастанию их тяжести — типы Al, A2 и A3 (рис. 11-39).
Лечение
Традиционно консервативное лечение переломов остеопоротичных позвонков
включало постельный режим, анальгетики, использование корсета, приём остео-
тропных препаратов. Однако такая терапия не приносит желаемых результатов в
случаях тяжёлых переломов и, кроме того, приводит к вторичным осложнениям
в виде усугубления остеопороза, к появлению прогрессирующих кифотических
деформаций, пневмонии, тромбозу глубоких вен голеней.
В настоящее время для лечения повреждений позвонков, возникших на фоне
остеопороза, применяют и хирургические методы, требующие дифференциально
го подхода. К ним относят цементную вертебропластику и кифопластику.
Вертебропластика
Вертебропластика впервые была выполнена в 1984 г. Н. Deramond. Это мини
мально инвазивная процедура заключается в чрескожном или открытом введе-
Рис. 11-39.
Классификация переломов позвонков на фоне остеопороза: А1 — компрессионный
перелом; А2 — компрессионный перелом с раскалыванием; A3 — взрывной перелом.
558 ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ
нии костного цемента (полиметилметакрилата) в повреждённое тело позвонка.
В течение нескольких десятилетий вертебропластику использовали как открытое
хирургическое вмешательство, при котором костный цемент вводили с целью
укрепления тел позвонков перед установкой стабилизирующих систем.
Множество ретро- и проспективных исследований, посвященных введению
костного цемента в тело позвонка, указывает на значительный регресс болевой
симптоматики приблизительно в 90% случаев при компрессионных переломах на
фоне остеопороза.
В настоящее время факторами уменьшения, а порой и полного купирования
болевого синдрома считают термический, химический и механический.
С биомеханической точки зрения обоснованность этих операций связана пре
жде всего с восстановлением анатомической формы позвонка и в какой-то мере
с уменьшением кифотической деформации. Механический фактор — основная
причина, обусловливающая уменьшение боли за счёт стабилизации и укрепления
тела позвонка, предотвращения микроподвижности в области перелома и тем
самым уменьшения ирритации нервных окончаний.
Показаниями
к проведению вертебропластики и кифопластики при поврежде
ниях позвоночника считают компрессионные переломы тел позвонков на фоне
остеопороза, сопровождающиеся болевым синдромом [20, 29, 63, 67,78, 90], когда
величина снижения высоты тела позвонка не превышает 70%.
Противопоказания
•
Любые проявления локального (остеомиелит, эпидуральный абсцесс) или
общего (сепсис) инфекционного процесса.
• Коагулопатия (тромбоцитов менее 100 000, протромбиновое время в 3 раза
выше верхней границы нормы, частичное тромбопластиновое время превы
шает нормальные показатели в 1,5 раза).
• Компрессия спинного мозга с развитием вторичной миелопатии.
• Аллергическая непереносимость составляющих полиметилметакрилата.
• Радикулопатию и деструкцию задней стенки тела позвонка не считают абсо
лютными противопоказаниями к выполнению перкутанной вертеброплас
тики и кифопластики, хотя риск осложнений значительно увеличивается.
В такой ситуации пациента следует предупредить о возможных негативных
последствиях.
Техника выполнения вертебропластики
Стандартные исследования перед проведением перкутанной вертебропласти
ки — осмотр, включающий подробное неврологическое обследование, рентге
нографическое исследование позвоночника в двух проекциях. Желательны КТ
с ЗБ-реконструкцией и МРТ (для исключения компрессии структур спинного
мозга и/или корешков), общеклинические анализы и развёрнутая коагулограмма.
Предоперационное введение антибиотиков обязательно. Наиболее часто исполь
зуют цефазолин по 1 г внутривенно или внутримышечно. Как альтернатива, воз
можно использование пероральных антибиотиков (например, ципрофлоксацин по
500 мг 2 раза в день).
Анестезиологическое пособие включает нейролептаналгезию и локальную
анестезию 1% раствором лидокаина послойно, соответственно будущему маршру
ту иглы.
У больных с высокой степенью болевого синдрома, а также при локализа
ции поражения на уровне шейно-грудного отдела позвоночника целесообразно
использовать общую анестезию. Введение и позиционирование иглы в тело груд
ного или поясничного позвонка зависят от уровня и протяжённости поражения.
Проводят постоянный ЭОП-мониторинг или КТ-контроль.
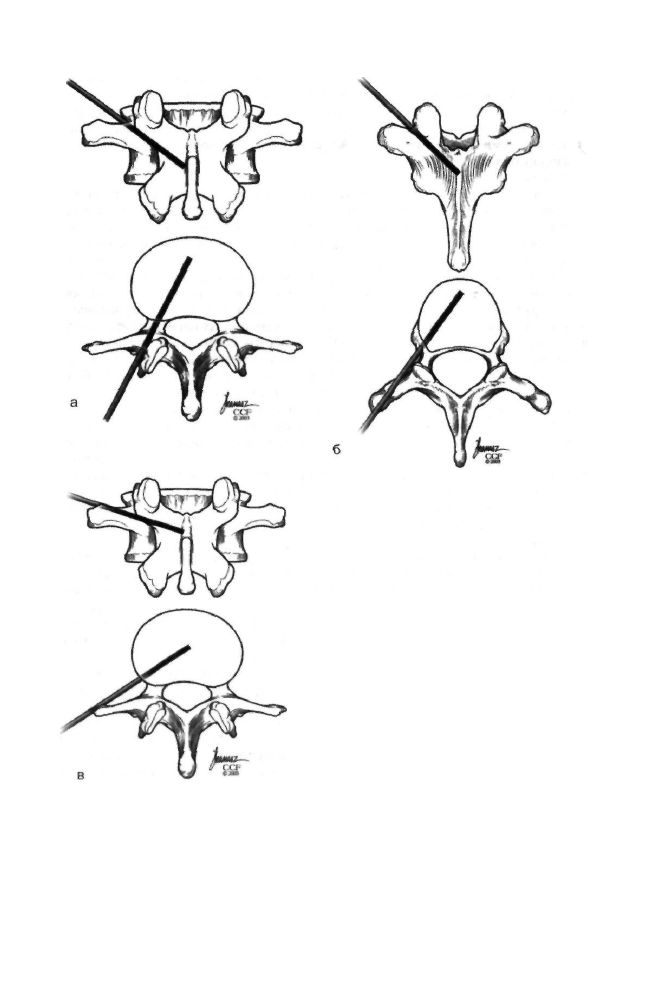
Существует несколько доступов к поражённым позвонкам: транспедикулярный,
экстрапедикулярный, заднебоковой (рис. 11-40).
ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА: КЛАССИФИКАЦИЯ, ДИАГНОСТИКА, ЛЕЧЕНИЕ
559
Рис.
11 -40. Доступы к телу позвонка при выполне
нии вертебропластики.
а — транспедикулярный; б — экстрапедикулярный;
в — заднебоковой.
Классический доступ для большинства подобных процедур на поясничном и
грудном уровнях — транспедикулярный, реже используют заднебоковой доступ.
Иглу вводят до границы передней и средней третей тела позвонка — две трети
расстояния от задней стенки и одна треть до передней стенки тела позвонка
(рис. 11-41, см. 0 ) .
Флебоспондилография, как правило, предшествует основной процедуре введе
ния цемента и служит важным этапом вертебропластики. Флебоспондилография
позволяет оценить венозные дренажи интересующего уровня, однако не может