ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.01.2020
Просмотров: 38140
Скачиваний: 1873
620
МНОЖЕСТВЕННЫЕ И СОЧЕТАННЫЕ ПОВРЕЖДЕНИЯ
Все выявленные места повреждения записывают, пациента переправляют из
приёмного покоя на следующий этап. Если обследование начато в операционной,
его проводят параллельно с оказанием помощи.
Инфузионная терапия
Оказание помощи пострадавшему в тяжёлом состоянии начинают с венепунк
ции в области локтевого сгиба или же подключичной вены. Потягивая поршень на
себя, получают кровь, которую тут же отправляют в лабораторию для определения
группы принадлежности и резус-фактора. К канюле иглы подсоединяют систему
для вливаний и начинают инфузионную терапию. Подключичную вену катете
ризируют, а затем используют для постоянного введения жидких лекарственных
препаратов.
С учётом тяжёлого состояния пострадавшего возникает вопрос: что вводить
в вену, в каком количестве и с какой скоростью?
Начинать инфузию следует с имеющегося под руками жидкого вещества, при
емлемого для внутривенного введения. Это может быть физиологический раствор
хлорида натрия, 5% раствор глюкозы и т.д. Лечение начато и можно подобрать
необходимые препараты, ориентировочно определить их количество и темп вве
дения.
Цель терапии на начальном этапе — восполнить объём циркулирующей жид
кости, поднять артериальное давление до нормальных или близких к норме
показателей, ликвидировать болевой синдром. Последующая терапия направле
на на нормализацию микроциркуляции, обменных процессов, восстановление
деятельности жизненно важных органов. Лишь затем приступают к восстановле
нию анатомических взаимоотношений структур локомоторного аппарата, более
устойчивых к гипоксии и нарушениям обмена.
Инфузионную терапию целесообразно начинать с крупномолекулярных пре
паратов, способных длительное время находиться в крови и хорошо удерживать
жидкость в сосудистом русле, создавая благоприятный реологический эффект и
стабильность артериального давления. Этими качествами обладает декстран [ср.
мол. масса 50 000-70 000].
Преследуя вышеуказанные цели, вводят и другие плазмозаменяющие растворы
(повидон + натрия хлорид + калия хлорид + кальция хлорид + магния хлорид +
натрия гидрокарбонат, декстран [мол.масса 30 000-40 000], желатин), а также
солевые растворы (альбумин, натрия ацетат + натрия хлорид + калия хлорид,
натрия ацетат + натрия хлорид). Острую анемию и тяжёлую гипоксию устраняют
переливанием крови, не забывая, что на каждые 500 мл крови необходимо вводить
10 мл 10% раствора натрия хлорида.
Соотношение крови, коллоидных и кристаллоидных растворов в объёме инфу-
зионной терапии при травматическом шоке представлено в табл. 13-4.
Таблица 13-4.
Соотношение крови, коллоидных и кристаллоидных растворов в объёме инфузион-
ной терапии при травматическом шоке
Степень шока Кровопотеря, Вливание Переливание Всего, мл
мл кровезаменителей, мл крови, мл
кристаллоидные коллоидные
растворы растворы
I 500-1000 100 500 1000
II 1000-1500 1000 1000 500 2500
III 1500-2000 1500 1100 2000 4500
Терминальное 3000 и более 1500 500 4000-6000 6000-8000
состояние
МНОЖЕСТВЕННЫЕ И СОЧЕТАННЫЕ ПОВРЕЖДЕНИЯ 621
Таким образом, при лечении больных в тяжёлом шоке и терминальном состоя
нии удельный вес крови в переливаемой жидкости составляет 50-80%.
Вливая большое количество кровезамещающих жидкостей, врач не должен
забывать о гемодилюции. Разведение крови в пределах 30% оптимально. Большее
разведение (35% и более) опасно, поскольку уменьшается приток кислорода к тка
ням, развивается гипоксемия, а при разведении крови меньше чем на 20% теряется
реологический эффект.
Следует также остановиться на темпе переливания жидких сред. Темп вливания
жидкостей, как и степень гемодилюции, имеет двойственную ответную реакцию:
быстрое введение большого количества растворов может привести к перегрузке
сердца, медленное заполнение сосудистого русла не даёт желаемого результата.
При тяжёлом шоке, особенно при терминальных состояниях, врач вынужден
прибегать к высокому темпу переливания крови и кровезаменителей путём вли
вания в две вены, вену и артерию и даже путем нагнетания крови в артерии. Темп
при этом может достигать 400-500 мл/мин. Естественно, такое вливание не может
быть продолжительным. Как только появляется розовая окраска губ, ушных рако
вин, пульс достигает 90-100 в минуту при хорошем его качестве, систолическое
артериальное давление устанавливается на цифрах 100 мм рт.ст. и выше, форси
рованное введение растворов следует прекратить и перейти к обычному темпу
вливаний.
С целью коррекции метаболических расстройств вместе с вливаемыми раство
рами внутривенно вводят 40% раствор декстрозы в количестве 60-100 мл с добав
лением препарата инсулина (1 ЕД инсулина на 4 г глюкозы), витамины группы В,
1% раствор аскорбиновой кислоты 5-7 мл, глюкокортикоиды (100-200 мг гидро
кортизона). Для борьбы с ацидозом применяют внутривенное капельное вливание
3-5% раствора натрия гидрокарбоната.
Кроме того, внутривенно вводят все препараты, необходимые для стимуляции
дыхания, сердечной деятельности, нормализации сосудистого тонуса, антигиста-
минные вещества и другие лекарственные средства, применяемые для патогенети
ческой и симптоматической терапии.
При массивной инфузионной терапии обязательны применение диуретиков и
контроль за выделительной функцией почек. Лучшим мочегонным препаратом при
знан фуросемид, его назначают в виде 1% раствора в количестве 4-6 мл и более.
Думаем, не лишним будет напоминание, что тяжёлым больным с систолическим
артериальным давлением 70 мм рт.ст. и ниже никаких подкожных и внутримы
шечных инъекций выполнять не следует. Централизация артериального давления
и угнетение кровотока кожи и мышц не позволяют всосаться введённым вещест
вам, они временно депонируются. Но если удастся восстановить нормальное кро
вообращение, эти препараты, запоздало всосавшись, могут вызвать лекарственную
интоксикацию.
Непосредственно с началом инфузионной терапии начинают и борьбу с боле
вым синдромом, направленную на снижение чувствительности к боли и преры
вание потока шокогенных импульсов, идущих в центральную нервную систему.
Внутривенно вводят 1-2 мл 1-2% раствора тримеперидина или кодеин + морфин
+ наркотин + папаверин + тебаин. Неплохой обезболивающий эффект даёт внут
ривенное введение 2-5 мл 50% раствора метамизола натрия. При стабильном
артериальном давлении можно ввести внутривенно декстрозопрокаиновую смесь,
состоящую из 150 мл 5% раствора декстрозы и 150 мл 0,25% раствора прокаина.
Важнейшее противошоковое мероприятие — прокаиновые или прокаиноспир-
товые блокады. Это могут быть проводниковые, футлярные или блокады непо
средственно мест переломов. При опасении получить гипотензивный эффект от
применения прокаина показано введение 1 мл 10% раствора кофеин-бензоата
натрия.
622 МНОЖЕСТВЕННЫЕ И СОЧЕТАННЫЕ ПОВРЕЖДЕНИЯ
После анестезии необходимо обездвижить повреждённые сегменты тела. Если
состояние больного позволяет, накладывают скелетное вытяжение, производят
закрытые ручные репозиции, конечности фиксируют гипсовыми повязками. Если
же манипуляции из-за тяжести состояния больного невозможны, повреждённые
конечности иммобилизуют временными гипсовыми лонгетами до определения
тактики лечения после выхода пострадавшего из критического состояния.
ТРАВМА ГРУДИ (БОРЬБА С ОСТРОЙ ДЫХАТЕЛЬНОЙ
НЕДОСТАТОЧНОСТЬЮ)
Классификация
Травмы груди делят на изолированные, множественные, сочетанные и комби
нированные, а также на открытые и закрытые (Е.А. Вагнер).
По классификации Ассоциации хирургов-травматологов США выделяют такие
группы.
• Неотложные состояния, непосредственно угрожающие жизни больного:
• нарушения внешнего дыхания (обструкция верхних дыхательных путей,
пневмоторакс, массивный гемоторакс, патологическая подвижность груд
ной стенки);
• нарушения кровообращения (кровотечение, тампонада сердца, сдавление
магистральных сосудов);
• шок.
• Повреждения, потенциально опасные для жизни (опасны без своевременного
лечения, но дающие врачу несколько часов для постановки диагноза и выбора
тактики):
• разрывы пищевода;
• повреждение диафрагмы;
• повреждение лёгкого;
• ушиб сердца или лёгкого;
о-
эмфизема средостения.
Тяжесть состояния зависит не столько от повреждений конкретных органов,
сколько от нарушений жизненно важных функций, вызванных общими патофизио
логическими механизмами. Примеры таких нарушений: шок (шоковое лёгкое),
острая сердечная недостаточность (ОСН), острая дыхательная недостаточность
(ОДН), бронходеструктивный синдром (ключевой момент — отёк, дискинезия и
закупорка мокротой бронхиол).
В развитии патологии выделяют три стадии:
• компенсированная бронхорея (увеличивается и образование, и выведение
мокроты);
• декомпенсированная бронхорея (продукция мокроты растёт, а механизмы
выведения не справляются с её транспортом);
• обструкция.
Затем присоединяется полиорганная недостаточность.
Диагностика и лечение травм органов грудной клетки
По клинической картине травмы грудной клетки делят на четыре группы
тяжести.
• Крайне тяжёлое состояние (с нарушением витальных функций) — пострадав
шего немедленно доставляют в операционную. Показаны реанимация, УЗИ
грудной и брюшной полости, ЭКГ, ЭхоКГ, срочная операция, остановка кро
вотечения.
МНОЖЕСТВЕННЫЕ И СОЧЕТАННЫЕ ПОВРЕЖДЕНИЯ 6 2 3
• Тяжёлое состояние (без нарушения витальных функций) — выполняют обсле
дование (осмотр, рентгенологическое исследование, ЭКГ, УЗИ, УЗДГ, ЭхоКГ),
делают необходимые анализы, при необходимости — плевральную пункцию
и дренирование. Выполняют операцию, стабилизируют состояние пациента.
• Состояние средней тяжести (нет угрозы жизни, гемодинамика стабильная) —
проводят все необходимые исследования и консультации специалистов.
• Удовлетворительное состояние — все исследования выполняют в приёмном
покое.
Комплекс обследования пострадавшего включает следующие действия и меро
приятия:
• осмотр, пальпацию, аускультацию;
• все лучевые исследования, в том числе контрастные (исследование пищевода,
желудка, ангиография);
• УЗИ (с целью поиска жидкостей и воздуха);
• УЗДГ сосудов;
• наиболее информативны КТ, эндоскопия, бронхоскопия, эзофагоскопия.
Борьбу с острой дыхательной недостаточностью начинают с осмотра верх
них дыхательных путей, устранения западания языка и нижней челюсти. Затем
с помощью электроотсоса аспирируют из трахеобронхиального дерева слизь, кровь
и другие жидкие ингредиенты, восстанавливая его проходимость. Если больной в
сознании и восстановилось адекватное дыхание, дают увлажнённый кислород
через маску и контролируют вентиляцию лёгких. Тяжёлых больных интубируют и
переводят на искусственную вентиляцию лёгких. Периодически отсасывают слизь
из дыхательных путей тонким катетером через интубационную трубку.
Наиболее сложный раздел борьбы с ОДН — восстановление каркасности груд
ной клетки при множественных и (особенно) окончатых (флотирующих) пере
ломах. В этих случаях возникает парадоксальное дыхание. В момент вдоха, когда
грудная клетка расширяется, образовавшаяся рёберная панель западает и, наобо
рот, в момент спадения грудной клетки при выдохе выбухает над её поверхностью.
В связи с тем, что давление в плевральной полости повреждённой половины груд
ной клетки остаётся почти неизменным, вентиляция лёгкого резко нарушается.
Ухудшается вентиляция и здорового лёгкого, поскольку часть воздуха в него
поступает из пострадавшего лёгкого, а не из атмосферы. С каждой дыхательной
экскурсией ОДН нарастает, что в конце концов приведёт к гибели больного.
Сегментарные переломы рёбер по задней поверхности грудной клетки менее
опасны, так как пострадавший своей массой тела прижимает рёберную панель,
исключая её флотацию. Переломы же передних и боковых поверхностей грудной
клетки нуждаются в незамедлительном восстановлении её каркасности. Наиболее
простой способ — фиксация рёберной панели мешочками с песком или специ
альными пелотами. Из плотного картона или пластмассы вырезают заготовку по
форме рёберной панели, но несколько ббльших размеров. Обворачивают её ватой
и марлей и укладывают на подвижную часть грудной стенки. Фиксацию пело-
та осуществляют ремнями или полосой липкого пластыря вокруг всей грудной
клетки, но без её сжатия. Через 2-3 нед фиксацию можно постепенно ослабить, а
в последующем снять, ориентируясь на состояние больного.
Чаще всего восстановление каркасности создают путём вытяжения за мяг
кие ткани, а ещё лучше — за рёбра или грудину (рис. 13-5). Рёбра захватывают
бельевыми цапками или подведёнными под них толстыми шёлковыми нитями, а
грудину — пулевыми щипцами. Вытяжение осуществляют с помощью грузов, под
вешенных к балканским рамам, массой при переломе рёбер 1,5-2 кг, при переломе
грудины и рёбер — 2-5 кг. Сроки тракции составляют 2-4 нед.
Чтобы избежать длительного пребывания больного в постели, предложены
оригинальные способы фиксации рёберной панели пелотами в виде больших,
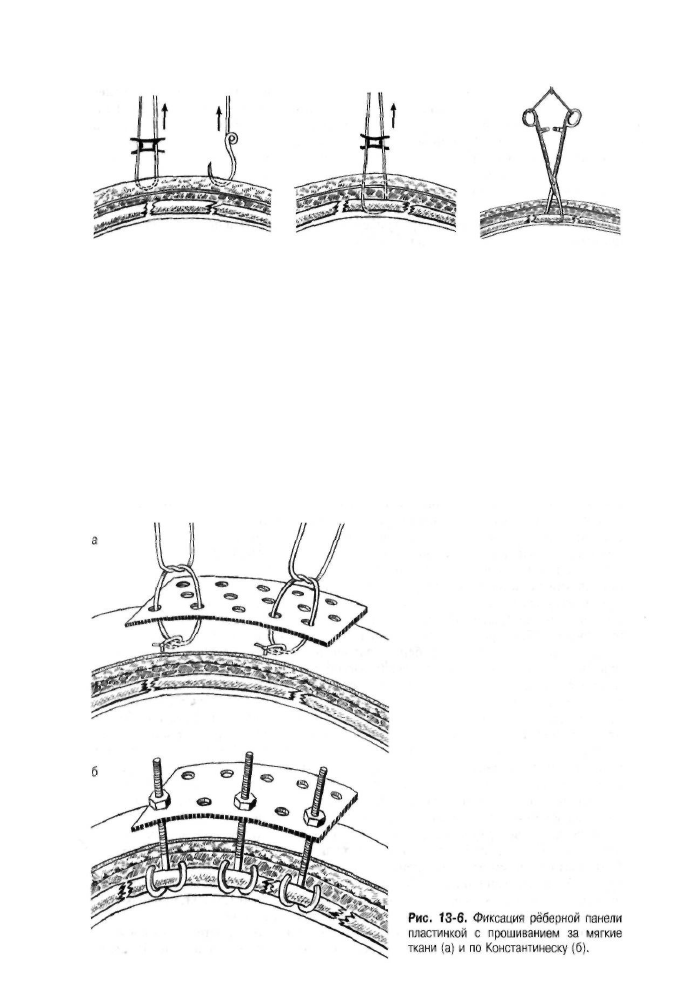
624 МНОЖЕСТВЕННЫЕ И СОЧЕТАННЫЕ ПОВРЕЖДЕНИЯ
I 1
Рис. 13-5. Способы фиксации рёберной панели.
изогнутых по форме грудной клетки пластмассовых прозрачных пластин. Их
крепят к грудной стенке с помощью швов, наложенных на мягкие ткани, или спе
циальных устройств, прикреплённых к рёбрам (как при вытяжении), что создаёт
восстановление каркасности грудной клетки (рис. 13-6).
При множественных переломах рёбер некоторые авторы [Кузьмичёв А.П.,
Соколов В.А., 1981] оптимальным считали оперативное лечение с остеосинтезом
рёбер различными способами (рис. 13-7).
Для обнажения мест переломов используют широкие передние и боковые (рис.
13-8) доступы. После отслойки мышц находят сломанные рёбра, как правило,
имеющие смещение отломков с захождением друг за друга. При ревизии выявляют
переломы хрящевой части рёбер, невидимые на рентгенограммах, и повреждения
париетальной плевры.