ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.01.2020
Просмотров: 38085
Скачиваний: 1873
380
ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ
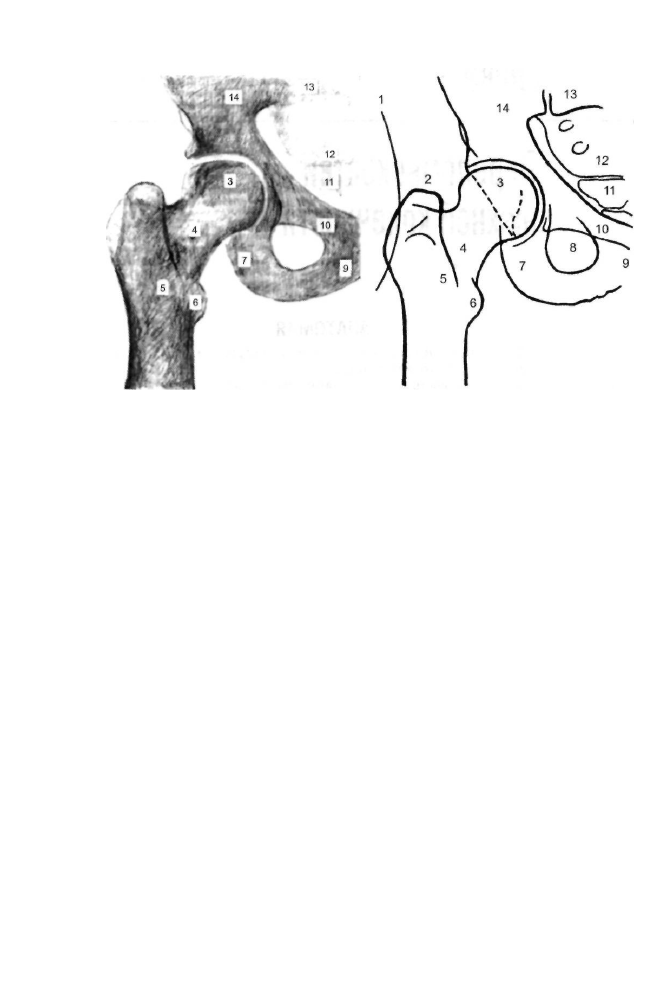
Рис.
8-1. Рентгенограмма тазобедренного сустава
(articulatio coxae)
в прямой проекции и её
схема: 1 — кожные покровы
(cutis); 2
— большой вертел
(trochanter major);
3 — головка бедренной
кости
(caput ossis femoris);
4 — шейка бедренной кости
(collum ossis femoris);
5 — межвертель
ная линия
(linea intertrochanterica);
6 — малый вертел
(trochanter minor);
7 — седалищный бугор
(tuber inchiadicum);
8 — запирательное отверстие
(foramen obturatum);
9 — нижняя ветвь лобковой
кости
(ramus inferior ossis pubis);
10 — верхняя ветвь лобковой кости
(ramus superior ossis pubis);
11 — копчик
(os coccygis);
12 — крестец
(os sacrum);
13 — крестцово-подвздошный сустав
(articulatio
sacroiliaca);
14 — подвздошная кость
(os ilium).
Кровоснабжение сустава осуществляется из сети, образованной ветвями глубо
кой бедренной и запирательной артерий, иннервация капсулы сустава — запира-
тельным, бедренным и седалищным нервом.
Тело бедренной кости несколько изогнуто кпереди и расширено книзу, где из
цилиндрической формы переходит в трёхгранную. Условно выделяют верхнюю,
среднюю и нижнюю трети.
Мышцы, окружающие бедренную кость, делят на три группы: переднюю,
заднюю и медиальную.
• В переднюю группу входят четырёхглавая мышца бедра и портняжная.
• Задняя группа состоит из полусухожильной, полуперепончатой, подколенной
и двуглавой мышц бедра.
• Медиальную группу представляют длинная, короткая и большая приводящие
мышцы, а также тонкая (нежная) мышца.
Вдоль бедренной кости с медиальной, а в нижней трети с задней стороны про
ходят бедренная артерия и вена, переходя в подколенные сосуды. Бедренный нерв,
выходя из мышечной лакуны, на 3-4 см ниже пупартовой связки делится на мно
жество мелких ветвей. Седалищный нерв идёт единым стволом и лишь на уровне
нижней трети бедра делится на большеберцовый и общий малоберцовый нервы.
ПЕРЕЛОМЫ БЕДРЕННОЙ КОСТИ
Переломы бедренной кости составляют от 1 до 10,6% всех повреждений костей
скелета. Их делят на переломы проксимального отдела, диафизарные и переломы
дистального отдела.
ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ
3 8 1
Переломы проксимального отдела бедра
КОД ПО МКБ-10
572.0. Перелом шейки бедра.
572.1. Чрезвертельный перелом.
572.2. Подвертельный перелом.
КЛАССИФИКАЦИЯ
Различают медиальные (внутрисуставные) и латеральные (внесуставные) переломы.
К первым относят переломы головки и шейки бедренной кости, ко вторым — межвер
тельные, чрезвертельные и изолированные переломы большого и малого вертелов.
МЕДИАЛЬНЫЕ ПЕРЕЛОМЫ
Эпидемиология
Переломы головки бедра встречают редко. Нарушения целости его шейки
составляют 25% всех переломов бедра.
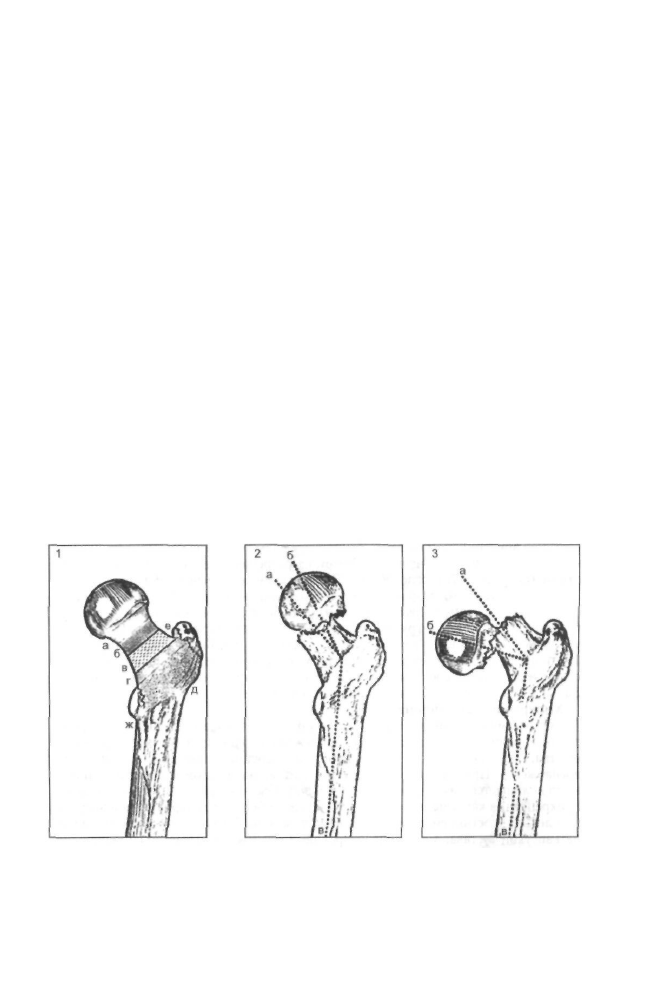
Классификация
В зависимости от прохождения линии излома (рис. 8-2) выделяют подголовоч-
ные (субкапитальные), чресшеечные (трансцервикальные) и переломы основания
шейки (базальные).
По положению конечности в момент травмы переломы шейки бедра делят на
абдукционные и аддукционные (см. рис. 8-2).
Этиология, механизм травмы
Абдукционные переломы возникают при падении на отведённую в тазобедрен
ном суставе ногу. При этом шеечно-диафизарный угол, составляющий в норме
125-127°, увеличивается, поэтому такие переломы ещё называют вальгусными.
Рис.
8-2. Схема классификации переломов проксимального отдела бедра. 1. Места переломов:
а — подголовочный; б — чресшеечный; в — базальный; г — межвертельный; д — чрезвертельный;
е — перелом большого вертела; ж — перелом малого вертела. 2. Вальгусный перелом шейки бедра:
линия а-в — нормальный шеечно-диафизарный угол; линия б-в — после перелома. 3. Варусный
перелом шейки бедра: линия а-в — нормальный шеечно-диафизарный угол; линия б-в — после
перелома.
382
ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ
При падении на приведённую ногу происходит уменьшение шеечно-диафи-
зарного угла (аддукционные, или варусные, переломы). Варусные переломы встре
чают в 4-5 раз чаще.
Клиническая картина
Медиальные переломы шейки бедра чаще возникают у пожилых людей при
падении на приведённую или отведённую ногу. После травмы появляются боли в
тазобедренном суставе и теряется опороспособность конечности.
Диагностика
Анамнез
В анамнезе — характерная травма.
Осмотр и физикальное обследование
Повреждённая конечность ротирована кнаружи, умеренно укорочена. Область
тазобедренного сустава не изменена. При пальпации отмечают усиление пуль
сации бедренных сосудов под пупартовой связкой (симптом С.С. Гирголава) и
болезненность. Положительные симптомы осевой нагрузки и «прилипшей пятки»:
больные не могут поднять разогнутую в коленном суставе ногу. Конечность укоро
чена за счёт функциональной длины.
Лабораторные и инструментальные исследования
По рентгенограмме определяют место излома и величину шеечно-диафизарно-
го угла.
Лечение
Больных с переломами шейки бедренной кости лечат оперативно, за исключе
нием вколоченных вальгусных переломов и травм на фоне общих противопоказа
ний к хирургическому вмешательству.
Консервативное лечение
Консервативное лечение у молодых людей заключается в наложении большой
тазобедренной гипсовой повязки по Уитмену с отведением конечности на 30° и
ротацией внутрь сроком на 3 мес. Затем разрешают ходьбу на костылях без нагруз
ки на повреждённую конечность. Нагрузка разрешена не ранее чем через 6 мес
с момента травмы. Трудоспособность восстанавливается через 7-8 мес.
У людей старшего возраста большая тазобедренная повязка даёт различные
осложнения, поэтому целесообразнее наложить скелетное вытяжение за мыщел
ки бедра на 8-10 нед с грузом массой 3-6 кг. Конечность отводят на 20-30° и
умеренно ротируют кнутри. Назначают раннюю лечебную гимнастику. С 7-
10-го дня больным разрешают приподниматься на локти, постепенно обучая их
сидеть в постели, а через 2 мес — вставать на костыли без нагрузки на конечность.
Дальнейшая тактика такая же, как и после снятия гипса.
Хирургическое лечение
Костная мозоль, как уже было сказано ранее, развивается из эндоста, периос
та, интермедиарно, параоссально из прилежащих мышц и первичного кровяного
сгустка, а для полноценной репаративной регенерации необходимо хорошее кро
воснабжение. При переломе шейки бедра центральный отломок практически пол
ностью лишается питания, поскольку кровоснабжение идёт из метафиза от места
прикрепления капсулы. Артерия круглой связки бедра облитерируется в возрасте
5-6 лет. Надкостницей шейка бедра не покрыта, от ближайших мышц отгороже
на капсулой сустава, а первичный кровяной сгусток размывается синовиальной
жидкостью, таким образом, источником регенерации остаётся лишь эндост. Всё
это и становится основной причиной посттравматического асептического некроза
головки и шейки бедра у 25% пострадавших и более.
Таким образом, чтобы наступила консолидация перелома шейки бедра в столь
невыгодных условиях, необходимы хорошее сопоставление и жёсткая фиксация
отломков, чего можно добиться лишь хирургическим путём.
ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ
383
В хирургическом лечении различают два вида остеосинтеза шейки бедра:
открытый и закрытый.
При открытом способе
производят артротомию тазобедренного сустава, обна
жают и репонируют отломки. Затем из подвертельной области пробивают штифт,
которым под контролем зрения и скрепляют отломки. Рану ушивают. Открытый,
или внутрисуставной, способ применяют редко, так как после него зачастую раз
вивается выраженный коксартроз. Метод травматичен.
Широкое распространение получил
закрытый, или внесуставной, способ
остео
синтеза шейки бедра. Больного укладывают на ортопедический стол. Под местным
или общим обезболиванием производят репозицию отломков путём отведения
конечности на 15-25°, тракции по оси и внутренней ротации на 30-40° по срав
нению с нормальным положением стопы. Достигнутую репозицию подтверждают
рентгенограммой.
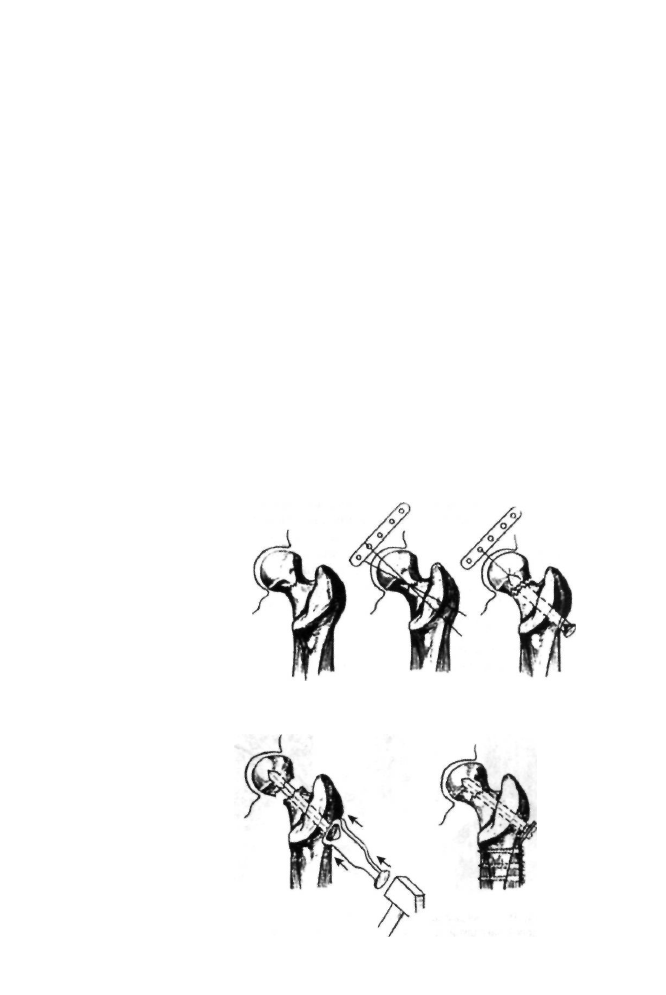
Рассекают мягкие ткани в подвертельной области до кости, из этой точки
пробивают штифт, который должен скрепить отломки, не отклонившись от оси
шейки бедра. Это нелёгкая задача, поскольку хирург не видит отломков. Чтобы
не промахнуться, прибегают к помощи различных направителей (Каплана А.В.,
Петрова Б.А., Яснова Е.Ф. и др.). Многие хирурги не пользуются направителями,
а поступают следующим образом. Параллельно пупартовой связке на кожу живота
больного пришивают металлическую планку с отверстиями. Из подвертельной
области проводят две спицы, ориентируясь на предполагаемую проекцию шейки
бедра. Проводят рентгенологический контроль. Если спицы стоят хорошо, по ним
пробивают трёхлопастный гвоздь. Если нет, то положение гвоздя корригируют,
ориентируясь на спицы и пластинку с отверстиями (рис. 8-3). После скрепления
отломков устраняют тягу по оси конечности, сколачивают отломки специальным
Рис. 8-3. Схема остеосинте
за шейки бедра трёхлопастным
гвоздём.
3 8 4 ПЕРЕЛОМЫ КОСТЕЙ НИЖНЕЙ КОНЕЧНОСТИ
инструментом (импактором), а к трёхлопастному гвоздю привинчивают диафи-
зарную накладку, которую шурупами крепят к бедренной кости. Рану ушивают.
Накладывают заднюю гипсовую лонгету от угла лопатки до концов пальцев на
7-10 дней. С первого дня после операции приступают к дыхательной гимнастике.
После устранения иммобилизации конечности придают деротационное положе
ние. Больному разрешают подниматься на локтях, а затем садиться на постели.
Через 4 нед пострадавший может ходить на костылях без нагрузки на опериро
ванную конечность. Нагрузку разрешают не ранее чем через 6 мес после операции.
Трудоспособность восстанавливается через 8-12 мес.
Оптимально упрощает технику закрытого остеосинтеза шейки бедра телерент
генологический контроль. Он помогает значительно сократить время вмеша
тельства, что крайне необходимо при операциях у пациентов старшего возраста,
отягощенных сопутствующими заболеваниями. После репозиции производят
разрез до кости в области подвертельной ямки длинной в 2-3 см. Отломки скреп
ляют двумя-тремя длинными спонгиозными винтами. Накладывают швы на кожу
(рис. 8-4).
Более надёжный и прочный вид остеосинтеза шеечных и вертельных переломов —
фиксация динамическим шеечным винтом DHS, о чём будет сказано в разделе
«Латеральные переломы».
Если пациент отказывается от операции или сопутствующие заболевания счи
тают противопоказанием к хирургическому вмешательству, лечение должно быть
направлено на активизацию больного. Отказ от операции не означает отказа от
лечения. Его начинают с профилактики тромбоэмболических осложнений (бинто
вание конечностей, антикоагулянты). Больной должен сидеть в постели, начиная
со 2-го дня после травмы, на 3-й день — сидеть, свесив ноги с кровати. Пациенту
следует максимально рано научиться стоять и передвигаться на костылях с подве
шенной на собственной шее конечностью с помощью матерчатой лямки.
В настоящее время в лечении медиальных подголовчатых переломов у пожилых
людей с высокой степенью перспективы развития асептического некроза всё боль
шее признание находит эндопротезирование сустава. Оно может быть однополюс
ным (с заменой только головки бедренной кости) или двухполюсным (с заменой
головки и вертлужной впадины). С этой целью применяют протезы Сиваша,
Шершера, Мура и др. Преимущество отдают тотальному эндопротезированию.
ЛАТЕРАЛЬНЫЕ ПЕРЕЛОМЫ
Эпидемиология
Латеральные переломы составляют 20% всех переломов бедра.
Рис.
8-4. Рентгенограммы больных после остеосинтеза шейки бедра трёхлопастным гвоздём с
диафизарной накладкой, длинными спонгиозными винтами и динамическим винтом DHS.