Файл: Миридонов В.Т. - Донозологический период эпилепсии у детей.pdf
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 06.10.2020
Просмотров: 2654
Скачиваний: 3
76
анемия беременных. Роды срочные, ускоренные, в условиях узкого таза. Родилась в ас-
фиксии. Оценка общего состояния - 7 баллов по шкале Апгар. Большая моторика,
общее психомоторное развитие и становление речи осуществлялись по возрасту. В
постнатальной жизни девочка часто переносила ОРВИ. В связи с болезнью отца в
семье наблюдалась постоянная психотравмирующая обстановка.
Наследственный анамнез.
Отец ребенка с 10 летнего возраста болен
эпилепсией.
Данные объективного исследования.
В соматическом статусе: 7 малых
аномалий развития, гипертрофированные миндалины, подчелюстные лимфатические
узлы увеличены в размерах.
В неврологическом статусе:
коленный и ахиллов рефлексы справа выше чем
слева, непостоянный симптом Бабинского слева. Поведение девочки управляется с
трудом. Расторможена, непослушна, гиперактивна, упряма и негативна, проявляет
элементы агрессивности.
Заключение окулиста.
Передний отдел глаз без патологии, оптические среды
прозрачны, глазное дно: диски зрительных нервов розовые, с четкими контурами,
артерии сетчатки слегка сужены, вены обычного калибра, патологических очагов не
обнаружено.
Обзорная краниография
в двух стандартных проекциях. Размеры мозгового
черепа в пределах нижней границы возрастной нормы. Швы прослеживаются. В
области брегмы просвет до 1,5 мм. края венечного шва несколько уплотнены, по ходу
лямбдовидного шва - вставочные косточки. Ямки пахионовых грануляций
сконцентрированы вблизи сагиттального шва. Пальцевые вдавления акцентированы в
лобной, затылочной и височной зонах. Турецкое седло структурно. Лимб чуть
приподнят. Центральная часть передней черепной ямы углублена. Основные пазухи в
зачаточном состоянии (норма). В носоглотке - аденоидные вегетации 11 степени.
Патологических обызвествлений не выявлено.
Эхоэнцефалоскопия.
Смещения срединных структур мозга нет. Число
дополнительных эхосигналов не увеличено.
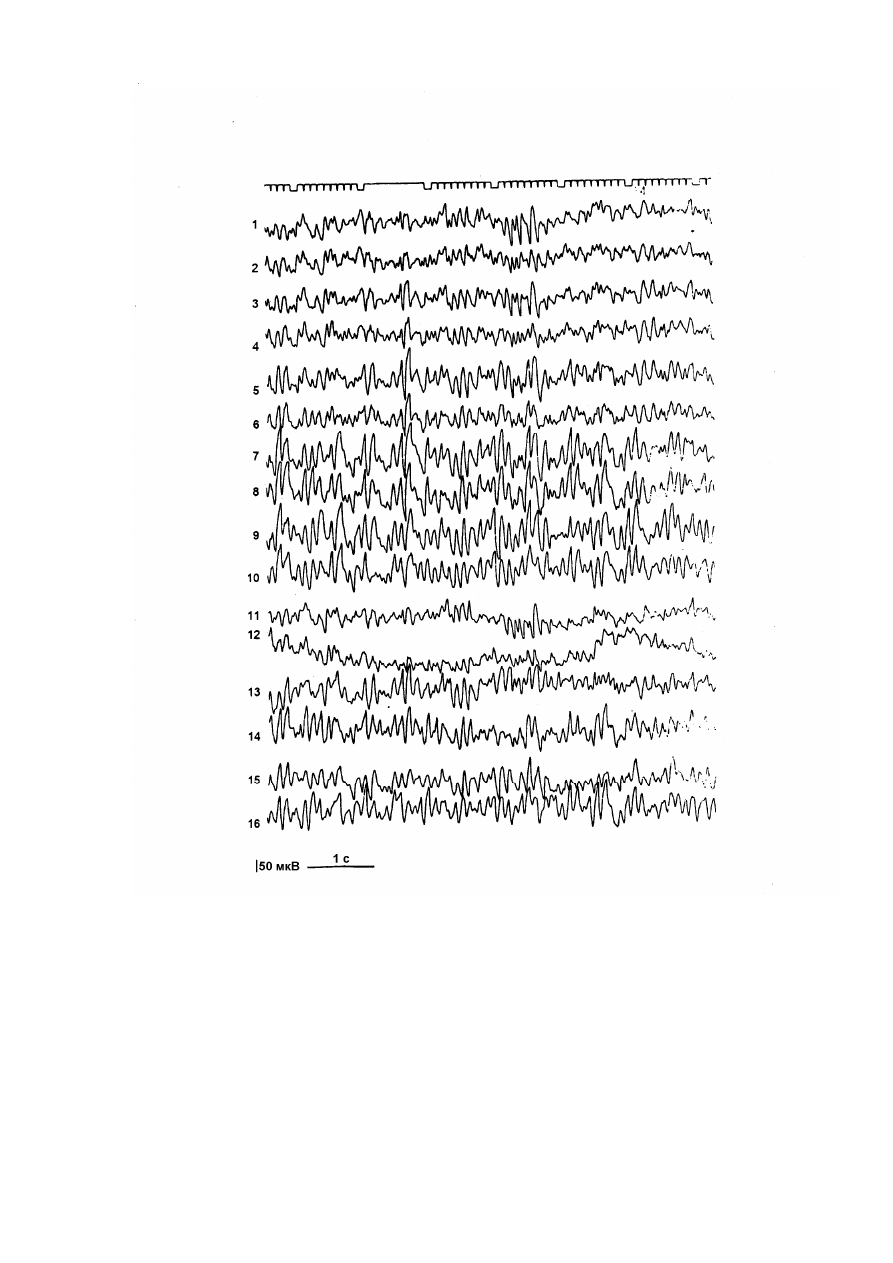
Электроэнцефалография.
(рисунок. 9.) Биоэлектрические ритмы диффузно
изменены. В отведениях от задних отделов полушарий отмечается тенденция к
синхронизации альфа - ритма, в отведениях от средних отделов полушарий - большое
77
количество тета - волн с синхронизацией тета - ритма. В тех же отведениях
регистрируются ЭЭГ феномены в виде комплексов острая волна - медленная волна.
Регистрируются ЭЭГ признаки повышенной пароксизмальной готовности мозга.
Клинический диагноз.
Эпилепсия. Генерализованные большие эпилептические
судорожные припадки типа grand mal. Ремиссия по припадкам 7 месяцев.
Рекомендовано
плановое противоэпилептическое лечение по курсовой методике
с постоянным приемом препаратов нитразепама по 0,3 - 0,4 мг/кг в сутки в 2 приема,
ЭЭГ контроль дважды в год, активное диспансерное наблюдение.
Резюме.
Ребенок, с наследственностью осложненной по эпилепсии со стороны
отца, вынашивался во время беременности и был рожден в условиях действия
сочетаний факторов риска по органическому повреждению мозга, хотя клинический
вариант энцефалопатии в неонатальном периоде не был
78
Рисунок 9. Электроэнцефалограмма больной В., 5 лет.
Обозначения те же, что и на рисунке 5.
идентифицирован. В условиях воздействия хронической психотравмирующей ситуа-
ции в 8-ми месячном возрасте появились первые тяжелые но типичные аффективно -
респираторные припадки, которые на протяжении последующих 1,5 лет приобрели
признаки клинической атипичности: высокую частоту, еще большую клиническую тя-
жесть и стали утрачивать связь с провоцирующими факторами. Продолжительность
донозологического периода эпилепсии составила около двух лет. Значимые факторы
79
риска по формированию эпилепсии были налицо уже в начале 2-го года жизни:
наследственный анамнез осложненный по эпилепсии, клинический атипизм и тяжесть
аффективно - респираторных пароксизмов. Превентивная антиэпилептическая терапия
с постоянным приемом АЭП была показана, несмотря на отсутствие соответствующих
ЭЭГ данных или невозможность проведения ЭЭГ исследования. Это и было сделано,
однако нерегулярный прием АЭП и плохая переносимость фенобарбитала, при
недостаточной лечебной активности родителей не позволили остановить эпилепсию в
ее донозологическом периоде и заболевание было диагностировано в возрасте 2 года 7
мес. Результаты ЭЭГ исследования оказались примечательны не столько типичными
графоэлементами эпилептической активности, которые всего лишь имели место, а
наличием высоко-амплитудных синхронизированных тэта - волн в отведениях от
средних отделов полушарий указывающих на органическое повреждение и
дисфункцию глубинных структур мозга. В целом, на данном этапе заболевание
протекает
доброкачественно, поскольку
достигнута
существенная
по
продолжительности ремиссия по припадкам, а нарушения психики еще не выходят за
пределы ее неспецифических изменений.
Вегетативные пароксизмы обнаружены в анамнезе 18 больных эпилепсией. У 11
из них это были пароксизмальные головные боли, у 5 - вегетативно-висцеральные
пароксизмы и у 2 больных - полисистемные вегетативные кризы. У 8 больных вегета-
тивные пароксизмы сочетались с другими церебральными пароксизмами: единичными
обмороками, пароксизмальными нарушениями сна. У всех больных пароксизмы были
повторными и предшествовали от нескольких месяцев до нескольких лет первым
эпилептическим припадком. Наследственный анамнез по мигрени был осложнен у 5
больных, по другим пароксизмальным цефалгиям - у 3, по эпилепсии - у 1 и по другим
церебральным пароксизмам - у 2.
В донозологическом периоде эпилепсии пароксизмальные головные боли
диагностировали в качестве мигрени у 7 больных и вегетативной дистонии с
пароксизмальными цефалгиями - у 4. Во всех наблюдениях перед развертыванием
первых эпилептических припадков появлялись признаки клинического атипизма
пароксизмальных цефалгий: уменьшение продолжительности приступа до нескольких
минут, утрата связи с провоцирующими факторами, пульсирующий характер головной
боли, редукция других вегетативных симптомов во время приступа, цикличность
80
цефалгий и сонливость после приступа.
Вегетативно-висцеральные пароксизмы в донозологическом периоде эпилепсии
у всех детей были диагностированы в рамках невроза. Основным клиническим
проявлением приступов оказались боли в области живота продолжительностью до
нескольких десятков минут, которые иногда сопровождались рвотой, вздутием живота,
гипергидрозом, гиперемией или побледнением кожных покровов, головной болью. С
течением времени пароксизмы учащались, становились короче, их клинические
проявления ограничивались ощущениями боли вокруг пупка, наступало изменение
сознания по типу легкого оглушения или желание заснуть после приступа.
Полисистемные вегетативные кризы в начале заболевания расценивались в
качестве вегетативно-висцерально-сосудистой формы гипоталамического синдрома.
Приступы были редкими, продолжались до нескольких десятков минут и носили
смешанный, симпатико-адреналовый и ваго-инсулярный характер. Перед появлением
первых эпилептических припадков приступы учащались и укорачивались, утрачивали
полисистемность, наступало притупление чувства тревоги и страха и изменение
сознания по типу оглушения легкой степени. Факторами риска у больных
вегетативными пароксизмами, создающими угрозу по развертыванию первого
эпилептического явились следующее: повторность пароксизмов, наследственность,
осложненная по эпилепсии, пароксизмальная активность на ЭЭГ и атипизм
клинических проявлений и обстоятельств развертывания вегетативных пароксизмов.
В анамнезе 9 больных эпилепсией обнаружены повторные обморочные
пароксизмы, предшествующие первым идентифицированным эпилептическим
припадкам на период времени от нескольких месяцев до нескольких лет. По данным
анамнеза и медицинских документов у 4 больных первые пароксизмы расценены в
качестве типичных нейрогенных обмороков и у 5 - в качестве атипичных, которые
отнесли к обморокоподобным пароксизмам. У 4 больных обморочные пароксизмы
сочетались с гипническими церебральными пароксизмами.
В клинической картине первых типичных нейрогенных обмороков традиционно
можно было выделить две фазы: липотимию и собственно обморок. Липотимия или
предобморочное состояние имела продолжительность до нескольких десятков секунд
и в своем развернутом варианте содержала клинические симптомы со стороны
сенсорной, двигательной, вегетативной и психической сфер. В сенсорной сфере: