Файл: Острый аппендицит. Этиопатогенез, клиника, дифференциальная диагностика.doc
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 30.10.2023
Просмотров: 641
Скачиваний: 1
СОДЕРЖАНИЕ
Стандарты диагностики и лечения острого холецистита
Причины стриктур жёлчных протоков
Симптомы стриктур жёлчных протоков
Диагностика стриктур жёлчных протоков
Лечение стриктур жёлчных протоков
Симптомы свища желчного пузыря
Лечение паралитической кишечной непроходимости
Выделяют следующие осложнения язвенной болезни.
Осложнения язвенной болезни двенадцатиперстной кишки:
ФАКТОРЫ АГРЕССИВНОГО И ЗАЩИТНОГО ДЕЙСТВИЯ
Выделяют следующие осложнения язвенной болезни.
Осложнения язвенной болезни двенадцатиперстной кишки:
ФАКТОРЫ АГРЕССИВНОГО И ЗАЩИТНОГО ДЕЙСТВИЯ
КЛАССИФИКАЦИЯ ЯЗВЕННОЙ БОЛЕЗНИ
Б) ПО ФАЗЕ ТЕЧЕНИЯ ЯЗВЕННОГО ПРОЦЕССА
КЛАССИФИКАЦИЯ БОЛЕЗНЕЙ ОПЕРИРОВАННОГО ЖЕЛУДКА
Общая характеристика повреждений живота
ОСОБЕННОСТИ ТЕЧЕНИЯ ХИРУРГИЧЕСКОЙ ПАТОЛОГИИ НА ФОНЕ САХАРНОГО ДИАБЕТА
Псевдоперитонит (ложный «острый живот») при сахарном диабете
Лечение только оперативное, возможно в один или два этапа.
-
Традиционная холецистэктомия, холедохолитотомия. Операция завершается либо временным наружным дренированием, либо внутренним дренированием. -
Первым этапом выполняется эндоскопическая папиллосфинктеротомия с извлечением конкрементов, вторым этапом выполняется лапароскопическая холецистэктомия.
Варианты дренирования холедоха:
-
Наружное дренирование:
-
Через культю пузырного протока (по Холстеду); -
Через холедохотомию (по Керу, по Вишневскому, по Керте).
-
Внутреннее дренирование:
-
Холедоходуоденоанастомозы; -
Холедохоеюноанастомозы; -
Папиллосфинктеротомия (эндоскопическая, трансдуоденадльная, эндохоледохеальная, комбинированная).
-
Двойное внутреннее дренирование: холедоходуоденоанастомоз в сочетании с папиллосфинктеротомией.
-
Скрытые дренажи холедоха. В настоящее время практически не применяются.
-
Механическая желтуха. Причины. Клиника. Методы диагностики. -
Лечебная тактика при механической желтухе. Методы декомпрессии желчных путей. Виды операций.
Механическая желтуха.
Является одним из основных симптомов ЖКБ или ее осложнений, встречается в 510% случаев.
Клиника: боли в эпигастрии и правом подреберье, тошнота, реже рвота, кожный зуд, потеря аппетита. Через 12 дня после полной окклюзии кожные покровы и видимые слизистые оболочки становятся желтушными, обесцвечивается стул, темнеет моча. Следы расчёсов на коже живота, увеличение печени.
Лабораторно: повышение билирубина, преимущественно за счет прямого (связанного) билирубина; гипопротеинемия, гипоальбуминемия; повышение щелочной фосфатазы. АЛТ, АСТ чаще не изменены, или повышены незначительно. Характерна гипокоагуляция. На УЗИ выявляется расширение вне и внутри печеночных протоков (нормальная ширина холедоха до 10 мм). Высокой информативностью при механической желтухе обладают ЭРХПГ и ЧЧХГ.
Хирургическая тактика при механической желтухе:
При нарастающей желтухе или неразрешающейся (по клиниколабораторным данным) показано:
1. Дезинтоксикация, трансфузионная терапия, гемодилюция, форсированный диурез. Экстракорпоральная детоксикации гемодиализ, лимфосорбция, плазмоферез, гемосорбция, гипербарическая оксигенация.
2. Декомпрессия желчных путей:
Эндоскопическая папиллосфинктеротомия;
Холецистостомия;
Чрескожная чреспеченочная холангиостомия;
Чрескожная чреспеченочная холецистостомия;
Назобилиарное дренирование желчных путей;
Лапароскопическая микрохолецистостомия.
3. При безуспешности консервативной терапии и инструментальных манипуляций показано срочное оперативное вмешательство на 46 сутки с момента поступления пациента в стационар. При резко выраженной механической желтухе необходима в течение суток предоперационная подготовка в условиях реанимационного отделения.
4. При разрешающейся желтухе оперативное лечение в плановом порядке.
Выбор оперативного вмешательства зависит от причины, вызвавшей механическую желтуху. В основном применяются различные варианты внутреннего дренирования желчных путей.
Хирургические методы лечения.
На первом этапе выполняют декомпрессию (дренирование) желчевыводящих путей с применением малоинвазивных технологий (чрескожных, эндоскопических). После медленного устранения механической желтухи, устранения интоксикации, улучшения состояния печени переходят к тому или иному виду окончательного лечения.
Существует два основных способа декомпрессии желчных протоков: малоинвазивные интрументальные и прямые хирургические вмешательства на билиодигестивной системе.
К малоинвазивным инструментальным методам относятся:
• Эндоскопические методы (лечебная ЭРХПГ с эндоскопической папиллосфинктеротомией (ЭПСТ), литотрипсией, литоэктсракцией, бужированием, дренированием протоков);
• Чрезкожная чрезпеченочная холангиостомия (ЧЧХС) с наружным или наружновнутренним дренированием;
К прямым хирургическим вмешательствам относятся:
• Дренирование через холецистостомическое отверстие;
• Лапароскопическое дренирование холедоха
• Реконструктивные операции на желчных путях и наложение билиодигестивных анастомозов (на первом этапе обычно не используются).
Окончательное лечение заболеваний, сопровождающихся механической желтухой осуществляется следующими методами:
• Стентирование протоков (эндоскопическое при ЭРХПГ или ЧЧХС) как паллиативные вмешательства;
• Радикальные хирургические операции, направленные на восстановление проходимости желчных путей;
• Наложение обходных билиодигестивных анастомозов.
Малоинвазивные инструментальные методы.
Важным преимуществом минимальноинвазивных (щадящих) хирургических технологий является: сочетание высокой диагностической и терапевтической эффективности с малой травматичностью. Показания к применению того или иного метода декомпрессии желчевыводящих
путей необходимо устанавливать индивидуально, в зависимости от клинической ситуации, характера, уровня и протяженности обтурации, возможности стационара, квалификации специалистов.
-
Эндоскопические методы (лечебная ЭРХПГ).
a) Эндоскопическая папиллосфинктеротомия (ЭПСТ) и литоэкстракция.
ЭПСТ является методом выбора устранения желтухи, обусловленной холедохолитиазом, вколоченным камнем БДС, сужением БДС (стенозирующий папиллит). Также ЭПСТ является методом выбора для пациентов с гнойным холангитом, развившимся на фоне холедохолитиаза и механической желтухи и является первым этапом любых вмешательств на желчных путях. Эта процедура возможна даже у пациентов старших возрастных групп с тяжелыми сопутствующими заболеваниями.
Показания к выполнению метода и прогнозирование его результативности основываются на точном представлении о характере препятствия для желчеоттока (размеры конкрементов, их расположение, количество, состояние устья общего желчного протока). Если размеры конкрементов не превышают диаметра общего печеночного протока, их можно удалить с помощью этой эндоскопической манипуляции и тем самым восстановить пассаж желчи в 12перстную кишку. Подобная ситуация встречается примерно в 90% случаев, что обеспечивает успешную санацию желчных протоков с помощью ЭПСТ у большинства пациентов.
Суть операции: чтобы нормализовать отток желчи или извлечь конкремент из желчных путей, необходимо расширить выходной отдел общего желчного протока, который представлен большим дуоденальным сосочком. Это достигается путем рассечения его вверх по продольной складке (интрамуральная часть холедоха, до 1,5 см) специальной струной или иглой папиллотома под действием электротока (вводится через инструментальный канал эндосокопа). Если камень небольшого диаметра, то после ЭПСТ он выходит самостоятельно. В случаях, когда размеры конкрементов превышают диаметр просвета нижележащих отделов желчных путей, то не происходит спонтанного отхождения конкрементов после ЭПСТ. Тогда необходимо насильственное их извлечение при помощи специальной корзинки Дормиа (литоэкстракция).
b) Местная литотрипсия с литоэктсракцией.
В случае наличия крупных конкрементов в холедохе (более 10 мм) перед извлечением их необходимо фрагметировать. Эффективность механической литотрипсии (разрушение камней в желчном протоке) достигает 80–90%. Арсенал современных инструментов для литоэкстракции состоит из жестких и мягких корзинок Дормиа, баллонных катетеров. Жесткие корзины предпочтительны в случаях, когда диаметр камня сопоставим с диаметром терминального отдела холедоха. Баллонные катетеры и мягкие корзины целесообразно применять при мелких камнях, особенно при флотирующих конкрементах. Литоэкстракция показана пациентам с отягощенным анамнезом, когда нежелательно проведение повторных контрольных исследований, при опасности вклинения камней в терминальном отделе холедоха при их спонтанном отхождении, при сочетании холедохолитиаза и холангита, при множественных мелких конкрементах.
Противопоказана литоэкстракция в том случае, когда диаметр конкремента или фрагмента превышает диаметр терминального отдела холедоха и размеры папиллотомического отверстия.
Широкое распространение в клинической практике получили различные методы механической литотрипсии. Показаниями к механической литотрипсии являются одиночные камни диаметром более 10 мм, камни диаметром до 10 мм при узком терминальном отделе холедоха, множественные камни, заполняющие просвет гепатикохоледоха и плотно прилежащие друг к другу, лигатурные камни, множественный холедохолитиаз в сочетании с гнойным холангитом и механической желтухой, желание сохраненить сфинктерный аппарат БДС при холедохолитиазе у пациентов молодого возраста. Противопоказаниями к применению данного метода являются плотные неподвижные камни, тесно прилежащие к стенкам протока, камни, расположенные во внутрипеченочных протоках, значительное расширение внепеченочных протоков. Механическая литотрипсия может быть выполнена одномоментно или в несколько этапов в зависимости от величины и количества камней и технических особенностей выполнения данной манипуляции.
c) Эндопротезирование желчных протоков (бужирование и стентирование)
Используется как паллиативное вмешательство при неоперабельных опухолях панкреатобилиарной зоны.
Бужирование (франц. bougie — зонд, буж) — введение специальных инструментов (бужей) в некоторые органы трубчатой формы с диагностической или лечебной целью. Буж — жесткий или гибкий стержень для исследования или расширения трубчатых органов или ходов. Стент — каркас для поддержания проходимости трубчатой полой структуры, можно установить чрезкожно или эндоскопически.
Эндоскопическое имплантирование стента менее травматично. Первые стенты для желчных протоков были из тефлона, т.к. этот материал был достаточно ригидным и мог остановить прорастание опухоли без прерывания внутреннего дренирования. В последние годы широко используют более мягкие материалы для стентов (полиэтилен, полиуретан). Весьма эффективным является саморасправляющийся металлический (нитиноловый) билиарный стент по типу "плетёной трубкицилиндра", помещённый в доставляющую систему в сжатом состоянии. Пластиковые стенты при окклюзии желчных протоков предпочтительнее металлических изза того, что не происходит инвазии стента опухолью и рецидив механической желтухи наступает реже. Однако пластиковые стенты в большей мере подвержены инкрустации солями желчных кислот, что приводит к их обтурации, а также имеют большую склонность к миграции, чем металлические. Стентирование является относительно безопасным и эффективным видом холангиодренирования, улучшающим качество жизни пациентов.
d) Назобилиарное дренирование
У больных с высоким риском холестаза после удаления камней либо при невозможности удаления их эндоскопическим путем проводится назобилиарное дренирование для декомпрессии и санации желчных протоков.
-
Чрезкожная чрезпеченочная холангиостомия (ЧЧХС)
При наличии «высокого » блока желчных протоков (опухоль, стриктура, реже конкремент) наряду с ретроградными эндоскопическими методами декомпрессии можно использовать антеградное чрескожное чреспеченочное дренирование желчных протоков с последующим наружным, наружновнутренним (если дренаж удается провести ниже места обструкции) дренированием желчных путей. Нецелесообразными являются попытки дренирования и эндопротезирования при множественном метастатическом поражении, когда происходит разобщение трёх или более внутрипечёночных протоков, поскольку объём чреспечёночного вмешательства, его травматичность и риск значительно превышают возможный лечебный эффект.
ПРЯМЫЕ ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА
1) Холецистостомия с наружным дренированием.
Наружная холецистостомия наиболее приемлема в комплексной терапии острого панкреатита, осложненного механической желтухой. Ее выполнение возможно лишь при условии проходимости пузырного протока. Холецистостомия может быть выполнена открытым способом, лапароскопически или путем пункции желчного пузыря под УЗ контролем. Холецистостомия под контролем УЗИ, отличается относительной простотой выполнения, безопасностью, высокой эффективностью.
2)_Лапароскопическая холедохотомия.
Как метод декомпрессии желчных протоков может применяться в случае, когда требуется проведение диагностической лапароскопии с целью дифференциальной диагностики желтухи или диагностики острого воспалительного процесса брюшной полости. В таком случае при выключенном желчном пузыре (непроходимость пузырного протока подтверждена данными операционной холецистохолангиографии) возможна холедохотомия или пункция холедоха с его наружным дренированием.
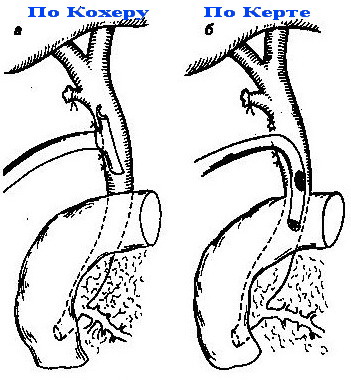
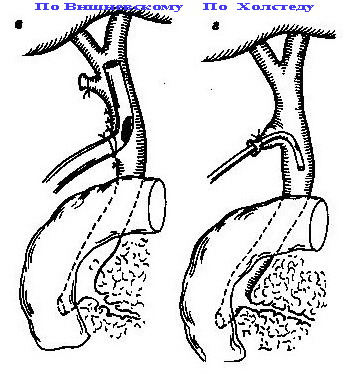
Рисунок 22 – Виды наружного дренирования холедоха: а – по Керу; б – по Керту;
в – по Вишневскому; г – по Холстеду
Хирургические операции, направленные на восстановление проходимости желчных путей.