ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.11.2023
Просмотров: 532
Скачиваний: 4
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Глубину дыхания в первые дни форсировать не следует, это может вызывать боли в сердце, головокружение и чувство страха при последующем выполнении упражнений. При необходимости упражнения перемежаются паузами для отдыха, общая нагрузка небольшая. Особенностью ЛФК является тщательный контроль за состоянием больного. Внимательно оценивают объективные данные (ЧСС, АД, частота и характер дыхания, окраска кожных покровов, потоотделение) и жалобы больного (утомляемость, боль, перебои, мозговые симптомы, сухость во рту, дискомфорт). В 1-ю неделю добиваться увеличения ЧСС на занятиях не следует. Обычно она почти не меняется. Максимально допустимые отклонения ЧСС + 15 — 10 уд/мин. Комплекс выполняют 2 — 3 раза в день, через 1 —1,5 ч после еды; в промежутках больному, если он еще не ходит, предлагают каждый час в течение 15—25 с попеременно сгибать ноги в коленях, не отрывая пяток от постелл. Такие упражнения позволяют предупредить образование тромбов.
ПЬРМОД ВЫЗДОРОВЛЙЛ (! iя
Период выздоровления начн дается с момента выписки из стационара и длится до возвращения к работе. В случае пеосложненного инфаркта миокарда продолжительность периода составляет 2 мес.
Задачи ЛФК: достижение такого уровня функциональных возможностей, которые бы позволили больному вернуться к работе и к различным бытовым нагрузкам.
Первый месяц периода выздоровления: Наиболее эффективно эта задача решается в реабилитационных кардиологических отделениях санаториев. В эти учреждения на 1 мес направляют больных, находящихся в удовлетворительном состоянии и достигших достаточного уровня физической активности, позволяющего обслуживать себя, совершать ходьбу на расстояние до 1000 м и подниматься на 1—2 лестничных марша без существенных неприятных ощущений.
Противопоказания к назначению ЛФК: недостаточность кровообращения II степени и выше, хроническая коронарная недостаточность IV функционального класса, тяжелые нарушения ритма сердца и проводимости, рецидивирующее течение инфаркта миокарда, аневризма аорты, аневризма сердца с явлениями сердечной недостаточности: В домашних условиях больные ведутся в полном соответствии с имеющейся у них патологией.
В настоящее время в реабилитационные отделения санаториев больных переводят не раньше чем через 20 дней от начала заболевания при мелкоочаговом инфаркте миокарда без существенных осложнений, и при любом крупноочаговом инфаркте миокарда — не ранее чем через 30 дней от начала заболевания. Однако эти сроки не являются окончательными. Согласно новой, более ускоренной программе реабилитации (апробируется с 1988 г.), в санаторий могут направляться больные с неосложненным инфарктом миокарда заднедиафрагмальной локализации на 12-й день болезни и с переднеперегородочной — на 17-й день.
Средства и формы ЛФК. Все больные, направляющиеся в санаторий, за 1—2 дня до выписки из стационара должны пройти велоэргометрическое исследование. Оно даст не только сведения о физической работоспособности, а позволит выявить больных с ишемической депрессией сегмента S — Т и частыми желудочковыми экстрасистолами. Больные с подобными нарушениями нуждаются в более тщательном контроле за ходом реабилитации. Хороший прогноз
(в отношении жизни, малой вероятности повторного инфаркта и восстановления физической работоспособности) у больных, достигших ЧСС 130 уд/мин без появления стенокардии, одышки, утомления, без желудочковой тахикардии и гипотензии (уменьшения АД на 5—10 мм рт. ст.). По результатам пробы с физической нагрузкой поступившие в санаторий лица подразделяются на 3 класса: имеющие физическую работоспособность более 700 кгм/мин— 1-й класс, более 500 кгм/мин — 2-й класс и около 300 кгм/мин — 3-й класс.
В основе достигнутого на санаторном этапе улучшения физической работоспособности лежит улучшение васкуляризации миокарда его гипертрофия, снижение ЧСС при выполнении заданной работы.
В целях реабилитации в санатории используются дозированная ходьба, подвижные игры, ЛГ, массаж, естественные факторы природы. Тренировочный процесс является прямым продолжением активизации больных в стационаре. Только первые 3—5 дней даются больным для адаптации к новой обстановке. В это время они совершают самостоятельные прогулки, передвижения в связи с лечением и самообслуживанием, приступают к выполнению ЛГ.
Упражнения ЛГ существенно не отличаются от тех, которые больной выполнял в положении сидя и стоя перед выпиской из стационара. Увеличивают только число их повторений, ускоряют темп: используются упражнения у гимнастической стенки и с предметами (гимнастические палки, гантели, набивные мячи и т. п.). Занятия проводят групповом методом, желательно под музыкальное сопровождение, продолжительностью 20—30 мин. Основным тренировочным средством становится ходьба. Продолжительность и темп ходьбы возрастают постепенно — от 4-й до 7-й ступени активности, которая включает в себя ходьбу до 3500 м в темпе 100—110 шаг/мин. В санатории используют подвижные игры по облегченным правилам с частыми, через 7—15 мин, перерывами. В ненастную погоду занятия проводят в помещении, где дозированную ходьбу может заменить работа на велоэргометре, бег на месте, подъем и спуск по ступенькам. Важно следить за тем, чтобы ЧСС у больных не превышала 110 уд/мин, а у принимающих бета-блокаторы — 100—105 уд/мин.
Определенному контингенту больных (кардиалгии, радикулярный синдром) показан массаж. Под влиянием массажа рефлексогенных зон сердца (левая лопатка, надсердечная область) происходит рефлекторное замедление его ритма, урежаются экстрасистолы, ограничивается зона болевой чувствительности.
В комплексе лечебно-реабилитационных мероприятий используют и естественные факторы природы — воздушные ванны, умеренное солнечное облучение, аэротерапия (сон на воздухе).
За один месяц пребывания в санатории физическая работоспособность больных увеличивается в среднем на 150 — 200 кгм/мин.
Второй месяц периода выздоровления. На втором месяце периода выздоровления больные, как правило, находятся дома и наблюдаются поликлиникой. Занимаются они в отделениях ЛФК ВФД, специальных группах при поликлиниках по месту жительства или самостоятельно. Поскольку функциональные способности больных возросли, тренировки к этому периоду могут быть более продолжительными (1 —1,5 ч), но зато и более редкими (2—3 раза в неделю).
Средства и формы ЛФК. В занятиях используются различные общеукрепляющие упражнения и циклические нагрузки длительного характера. В зависимости от условий и оснащенности это может быть обычный бег или бег на месте, работа на велоэрго-метре, гребля в установке типа «регата», бег по «бегущей» дорожке, подъем на ступеньки и их комбинация.
Оптимальным считается нарастание ЧСС на 20 — 25 уд/мин; предельным — достижение ЧСС 120 уд/мин.
Примерная схема занятий: 15 мин — разминка, включающая ходьбу, кратковременный бег и комплекс гимнастических упражнений общеукрепляющего характера; работа на велоэргометре от 10 мин в начале до 20 мин в конце месяца; 5— 7 мин — пауза для отдыха и расслабления; 10— 20 мин — работа в гребной установке; 5 — 7 мин — отдых, расслабление; 10—20 мин — бег; в конце занятия — спокойная ходьба.
Возможны другие варианты тренировок, например, включающие подвижные игры с более редкими периодами отдыха, чем в первом месяце. Занимаясь самостоятельно, необходимо, кроме ЛГ, совершать 2 раза в день длительные прогулки на 3—5 км. Во время выполнения этих прогулок, в зависимости от дня месяца, необходимо ускорять темп ходьбы на 12 — 20 мин, так, чтобы ЧСС повышалась до ПО — 115 уд/мин. При этом варианте тренировок занимаются пять раз в неделю. Ближе к концу месяца во время занятий допускают кратковременные (2—3 мин) значительные ускорения с тем, чтобы ЧСС повысилась до 135 — 145 уд/мин. Включение в тренировочный процесс спринтерских нагрузок расширяет диапазон приспособительных реакций, подготавливая системы организма к возможным стрессам.
ПОДДЕРЖИВАЮЩИЙ ПЕРИОД
Период начинается с 3—4-го месяца от начала заболевания и длится в течение всей жизни больного. Если перенесший инфаркт миокарда справился с предыдущими этапами реабилитации, физическая работоспособность его к этому периоду приближается к физической работоспособности здоровых сверстников, т. е. равна 700—900 кгм/мин. В отдельных случаях отмечается и превышение этих величин.
Задачи ЛФК: поддержание функции сердца на достаточно высоком уровне, вторичная профилактика ИБС.
Длительными многолетними наблюдениями за регулярно занимающимся установлено, что у них гораздо реже возникают повторные инфаркты миокарда, реже развизается сердечная недостаточность, меньше число случаев внезапной смерти. Кроме того, значительно легче завершается психическая реабилитация. Методика использования длительных нагрузок и кратковременных ускорений примерно такая же, как в конце предыдущего периода. Во время выполнения длительных нагрузок не следует допускать превышения ЧСС более 120 уд/мин.
Средства и формы ЛФК. Лучшим вариантом поддерживающей физической активности (с точки зрения экономии времени) является 20—30-минутная быстрая ходьба. В течение дня необходимо 2—3 раза быстро подняться на 3—5-й этаж, чтобы не утратить диапазон спринтерских способностей. Комплекс из разносторонне направленных гимнастических упражнений необходимо выполнять ежедневно. Помимо тонизирующего действия, гимнастические упражнения призваны воспрепятствовать возрастным изменениям опорно-двигательного аппарата, в частности остеохондрозу позвоночника и его последствиям.
Таким образом, поддерживающий период у больных, перенесших неосложненный или незначительно осложненный инфаркт миокарда, по характеру занятий ЛФК существенно не отличается от занятий аналогичного периода людей с ослабленным здоровьем и сниженной физической работоспособностью.
ПРИМЕРНЫЕ КОМПЛЕКСЫ УПРАЖНЕНИЙ ДЛЯ ВОЛЬНЫХ ИНФАРКТОМ МИОКАРДА (СТАЦИОНАРНЫЙ ПЕРИОД)
Комплекс 1 И. п. лежа
Сгибание и разгибание пальцев рук (6 — 8 раз).
Попеременное тыльное и подошвенное сгибание в голеностопном суставе. Дыхание произвольное (5 — 7 раз).
Диафрагмальное дыхание (4 — 5 раз).
Напряжение и расслабление ягодичных мышц (4 — 5 раз).
Поочередное сгибание ног. Пятки скользят по поверхности постели (3 — 4 раза каждой ногой). Дыхание произвольное.
Спокойные вдох — выдох (3 — 4 раза).
Повороты головы, не отрывая головы от подушки (5—8 раз в каждую сторону).
Спокойное дыхание. Отдых.
Ноги согнуты в коленях. Подъем таза — выдох, опускание — вдох (3—5 раз).
Поднять руку вверх — вдох, медленно опуская руку в сторону противоположного колена, приподняться от подушки — выдох (по 3—4 раза).
Ноги согнуты в коленях. Наклоны обеих ног в стороны (3—5 раз в каждую сторону).
Комплекс 2
И. п. сидя на кровати или стуле
Руки на поясе. Отвести локти назад, прогнуться — вдох, свести локти вперед — выдох (4—5 раз).
С поворотом корпуса отвести руку в сторону *— вдох, вернуться в и. п.— выдох (по 3—5 раз).
Упражнение — ходьба сидя. Дыхание произвольное (20 — 40 с).
Ноги на ширине плеч, руки на бедрах. Наклоны туловища в стороны (3—5 раз).
Руки опираются на стул — вдох. Слегка наклоняясь вперед перенести вес тела на ноги и «оторваться» от стула — выдох
(3—5 раз).
Комплекс 3
И. и. сидя и стоя, держась за спинку стула или кровати
1 Диафрагмалыюс дыхание (3 — 4 раза)
Подняться на носки — вдох, «перекатиться» на пятки — выдох (4 —5 раз).
Ноги на ширине плеч — вдох. Наклон туловища в сторону — выдох (по 3—5 раз)
И. п. — стоя боком к опоре. Свободное размахивание ногой назад и вперед. Дыхание произвольное (по 5—7 раз).
Небольшой присед, держась за опору—выдох, и. п.— вдох (4 —6 раз).
Поочередное отведение рук в сторону с поворотом туловища (по 7 раз).
Комплекс 4
И. п. стоя без опоры руками 1 Поднять руки вверх — вдох, и. п.— выдох (3—5 раз)
Руки на поясе, ноги на ширине плеч. Наклон туловища влево — выдох, и. п.— вдол (3—5 в каждую сторону).
Полуприсед—выдох. И. п.— вдох (4 — 7 раз). Через 3 — 4 дня можно выполнять полное приседание.
Руки на поясе. Наклон вперед, руки вниз, ноги согнуть в коленях — выдох. И. п.— вдох (4—8 раз).
Руки в стороны. Вращение руками в плечевых суставах с постепенным увеличением амплитуды (8—12 вращений) Дыхание не задерживать.
Попеременно прижимать руками к животу ногу, согнутую в коленном суставе — выдох (по 5—7 раз)
Дозированная ходьба выполняется после лечебной гимнастики.
5.1.2. Ишемическая болезнь сердца
Задачи ЛФК: улучшение клинического и эмоционального состояния больного, повышение и поддержание физической работоспособности; вторичная профилактика ИБС; возможность частичного или полного отказа от медикаментозного лечения.
Лечебно-профилактическое действие физических упражнений проявляется в снижении энергозатрат при выполнении заданной работы, в образовании коллатералей и анастомозов в системе коронарных артерий, нормализации электролитного обмена, снижении коагулирующих способностей, уменьшении общего холестерина в крови и увеличении липопро-теидов высокой плотности. Большое значение при этом имеет и психотерапевтическое Елияние занятий.
Противопоказания для назначения ЛФК: нестабильная стенокардия, сердечная недостаточность выше I стадии, аневризма сердца, устойчивые нарушения ритма сердца, сопутствующие заболевания в далеко зашедших стадиях. Прием бета-блокаторов не является противопоказанием для занятий.
Средства и формы ЛФК: аэробные нагрузки, Л Г, массаж, естественные факторы природы, закаливание, лечебное плавание.
Аэробные нагрузки. Величина тренировочных -нагрузок зависит Q.T физической работоспособности больного, определяемой при тестировании на велоэргометре или «бегущей» дорожке. По результатам исследования выявляют максимально переносимую нагрузку и соответствующую ей ЧСС. Величина тренировочной нагрузки должна составлять 5 5 — 8 5 % от максимальной. Например, если ЧСС в покое равна 80 уд/мин и во время максимальной нагрузки достигла 150 уд/мин, то тренировочная ЧСС — 75% от максимальной рассчитывается по формуле:
ЧСС 75% от макс. = ЧСС покоя+ 75% (ЧСС макс — ЧСС покоя) = 8 0 + 7 5 % (1 50 — 80) = 132 уд/мин.
Можно и клинически, без велоэргометра, установить достаточно точно физическую работоспособность и тренировочную ЧСС. Больному в течение 3 мин предлагают обычную ходьбу в максимально приемлемом для него темпе, при котором признаки непереносимости нагрузки не возникают. Темп ходьбы, оцененный в количестве шагов в минуту, даст представление о величине физической работоспособности и ФК ИБС. ЧСС, соответствующая этому темпу ходьбы, должна быть известна больному. Использовать для целей диагностики ФК подъем по ступенькам не следует, так как возникшее из-за слабости ног утомление может заставить больного прекратить работу раньше предела функциональных способностей аэробной системы (табл. 17).
Больные ИБС ФК-I могут без побочных явлений длительно ходить в любом темпе. Многие из них занимаются и медленным бегом. Поддерживающей дозой для больных ИБС ФК-П является ходьба в среднем темпе, выполняемая два раза в день в течение 30— 40 мин; для больных ФК-Ш ходьба в медленном темпе в продолжение 40—60 мин. И, наконец, больным
И
1 2 3 4 5 6 7 8 9 ... 20
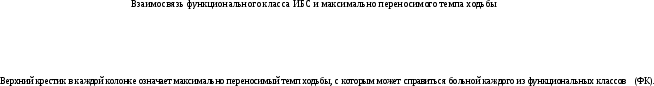
БС ФК-IV следует рекомендовать длительные прогулки с обязательными периодами отдыха.
С целью повышения аэробных способностей и перехода из более высокого в более низкий ФК необходимо во время выполнения «своей» по темпу ходьбы проделать два — четыре 2 — 3-минутных ускорения до уровня тренировочной ЧСС или до темпа более быстрой ходьбы. Если ЧСС при ускорениях не будет существенно увеличиваться против достигнутого, продолжительность ускорения можно увеличить. Так происходит рост физической работоспособности. Ходьбу может заменить работа на велоэргометре или любая другая аэробная деятельность (плавание, лыжи, работа на тренажерах).
Перед выполнением аэробной нагрузки необходимо проделать 7 — 10-минутную разминку. Она может состоять из заведомо более медленной ходьбы или общеукрепляющей гимнастики. Разминка устраняет спазм коронарных артерий, который у больных ИБС часто возникает одновременно с началом мышечной работы (так называемая стенокардия первого напряжения). Сосудосуживающее действие физической нагрузки более выражено в утренние часы и под влиянием холода. Все это необходимо учитывать при проведении занятий.
Увеличение физической работоспособности в процессе врабатывания может иметь и нежелательные последствия. Больные, почувствовав облегчение, нередко превышают предписанные врачом ограничения, что приводит к ухудшению клинического состояния.
В подобных случаях необходимо сделать перерыв в занятиях на 3 — 5 и более дней, уменьшить продолжительность и интенсивность занятий после их возобновления. Больному необходимо объяснить, что эффект от тренировок непродолжителен и заниматься необходимо в течение всей жизни. Прекращать занятия следует только при обострениях заболевания.
Лечебная гимнастика необходима больным ИБС по тем же причинам, что и здоровым людям, т. е. для поддержания функции опорно-двигательного аппарата. Упражнения, входящие в комплекс ЛГ, можно выполнять в различных исходных положениях. Эффект ЛГ будет наиболее полным, если при нагрузке удастся поддержать необходимую ЧСС и длительность.
Естественные факторы природы, массаж. У больных ИБС снижено приспособление не только к физическим нагрузкам. Они труднее адаптируются к стрессовым ситуациям, метеорологическим «возмущениям» (ветер, жара, холод и др.). В связи с этим вполне оправданы общеукрепляющая терапия и закаливание: использование естественных факторов природы, купания, общего массажа.
5.1.3. Гипертоническая болезнь
Лечебное действие физических упражнений реализуется через ЦНС.
Задачи ЛФК: снижение АД, улучшение общего состояния больного, уменьшение или полная отмена лекарственной терапии.
Средства, формы и методы ЛФК. При обострении заболевания назначают постельный или палатный режим. ЛГ начинается сразу после исчезновения жалоб, связанных с кризом, и снижении давления. Легкие циркуляторные расстройства, редкие экстрасистолы, жалобы астеноневротического характера не являются противопоказанием для назначения ЛФК.
Комплексы лечебной гимнастики проводят сначала в исходном положении лежа, затем сидя и стоя.
В первые дни занятия проводят индивидуальным методом, а по мере выздоровления — групповым (если больной госпитализирован). Уже через 5—б дней после обострения болезни занятия можно проводить в физкультурном зале, где широко используются гимнастичсские палки, набивные мячи, гимнастическая стенка и др. Упражнения, включающие наклоны, повороты туловища и головы, выполняют с осторожностью. Назначают массаж затылочной области шеи и воротниковой зоны, физиотерапевтические процедуры. Уже через 3—5 дней больному предлагается дозированная ходьба или работа на велоэргометре и при наличии бассейна лечебное плавание. Интенсивность длительных нагрузок аэробного характера в этом периоде невелика — 5 0 — 60% от макси-мальной,"определяемой любым из способов описанных выше: клинически по результатам тестирования на велоэргометре, по признакам субъективной переносимости упражнений либо по максимально переносимому темпу ходьбы. Длительность аэробных нагрузок 15—30 мин в зависимости от физической работоспособности.
Противопоказанием для аэробных тренировок является повышение систолического давления более 180 мм рт. ст. и диастолического — более 110 мм рт. ст., а также сердечная недостаточность II степени и выше.
В период ремиссии больные гипертонической болезнью должны заниматься точно так же, как и больные ИБС, т. е. выполнять аэробные нагрузки в объеме 55—85% от максимальных способностей пациента.
В 80% случаев с помощью аэробных нагрузок достигается отчетливый клинический эффект, выражающийся в нормализации или значительном снижении АД. Большинство больных, регулярно выполняющих аэробные нагрузки, полностью прекращают медикаментозное лечение.
Гимнастика и скоростные нагрузки больным гипертонической болезнью необходимы в той же мере, что и здоровым людям.
5.1.4. Хроническая сердечная недостаточность
Хроническая сердечная недостаточность — не истинное заболевание, а симптомокомплекс, развивающийся вследствие пороков клапанного аппарата, поражения миокарда и аритмий. Физическая работоспособность больных отчетливо снижена — от 350— 450 кгм/мин в I стадии до практически полного отсутствия в III стадии.
Задачи ЛФК: на ранних стадиях — поддержание и увеличение функциональных способностей больных; на поздних — профилактика осложнений (тромбозы, пневмонии в связи с гиподинамией и тяжестью состояния). В основе лечебного действия физических упражнений лежит уменьшение энергозатрат при выполнении одного и того же двигательного акта.
Противопоказания для назначения ЛФК: одышка в покое (28 и более дых/мин), тахикардия (ЧСС более ПО уд/мин), кровохарканье, приступы аритмий.
На ранних стадиях сердечной недостаточности показана ходьба в среднем темпе с короткими периодами ускорений, утренняя гимнастика, терренкур, прогулки на лыжах, плавание, подвижные игры без соревнований, закаливание.
Бег трусцой и спорт с присущими ему большими нагрузками и соревнованиями категорически противопоказан!
На поздних стадиях сердечной недостаточности основным средством ЛФК является Л Г. Комплекс ЛГ выполняется в положении сидя или лежа с приподнятым головным концом кровати.
Продолжительность занятий — 7—10 мин. В течение дня комплекс ЛГ или часть его упражнений нужно повторить 2—3 раза. Эффективность занятий ограничена.
СИТУАЦИОННЫЕ ЗАДАЧИ
Задача 1. Больной К., 44 лет. Диагноз: острый трансмураль-ный инфаркт миокарда задней стенки левого желудочка; 2-й день болезни. Жалоб нет. ЧСС 94 уд/мин, АД 105/70 мм рт. ст., лейкоцитоз 24 ООО, температура тела 37,7° С.
1. Назовите ступень активности и функциональный класс
тяжести состояния больного.
2. Можно ли начинать занятия ЛФК?
Задача 2. Больной Т., 52 лет. Диагноз: острый повторный мелкоочаговый инфаркт миокарда. В анамнезе ИБС ФК-Ш, недостаточность кровообращения НА. Течение инфаркта в стационаре неосложненное; 2-й день болезни. Жалоб нет. ЧСС 90 уд/мин, АД ПО/70 мм рт. ст., температура тела 37,0° С.
Определите класс тяжести состояния больного.
Можно ли назначать ЛГ?
3. Сколько ступеней активности освоит больном при благо-
приятном течении заболевания?
Задача 3. Больной 53 лет. Диагноз: ИБС ФК-Ш.
\. Какой темп бега ему показан?
Задача 4. Больной К., 57 лет. Диагноз: гипертопическая бо-.
1-30
лезнь И стадии. АД
\7ЪЛ®$"
мм рт. ст., ЧСС "на максимальной;; нагрузке при тестировании 140 уд/мин.
1. Какой вид мышечной деятельности показан больному?
2. Сколько минут и сколько раз в неделю должна выполняться
эта деятельность?
3. На высоте какой ЧСС яолжиа выполняться физическая
нагрузка?
5.2. ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ДЫХАНИЯ
ЛФК все больше входит в систему комплексного лечения заболеваний органов дыхания, число которых в связи с развитием промышленности и урбанизации неуклонно растет. Средства ЛФК: физические упражнения, режим двигательной активности, плавание, трудотерапия, закаливание, массаж — стали неотъемлемой частью лечебного процесса во всех лечебно-профилактических учреждениях (стационарах, поликлиниках, профилакториях, санаториях).
Нарушения функции внешнего дыхания при заболеваниях легких обусловлены тремя основными причинами. Первой является нарушение м е х а и и к и дыхания, связанное с ухудшением эластичности легочной ткани. Изменяется ритмичность фаз дыхания, ухудшается подвижность грудной клетки, снижаются тонус и растяжимость собственных и вспомогательных дыхательных мышц. ЛФК, не влияя непосредственно на эластичность легочной ткани, увеличивает подвижность грудной клетки, укрепляет дыхательную мускулатуру, стимулирует экскурсию диафрагмы. Вторая причина — снижение диффузионной с п.о-собности легких, приводящее к нарушению нормального газообмена между кровью и альвеолярным воздухом. Такие нарушения возникают при морфологических изменениях — утолщении альвеолярио-капил-лярных мембран, атрофических и склеротических процессах в бронхах и паренхиме легкого. Третья причина — снижение бронхиальной проходимости, обусловленное бронхоспазмом, утолщением стенок бронхов, повышенной секрецией и механической закупоркой бронхов при большом количестве мокроты. При атрофии слизистой может наблюдаться смыкание стенок мелких бронхов. При большом количестве мокроты даже легкие физические упражнения и перемена положения тела оказывают стимулирующее воздействие, вызывая кашель и отхождение мокроты. Больные с патологией легких страдают от снижения двигательной активности, поэтому ЛФК оказывает не только патогенетическое воздействие, но и способствует повышению общей физической работоспособности.
Физические нагрузки стимулируют функцию внешнего дыхания, поэтому общетонизирующие упражнения динамического характера в сочетании с дыхательными являются условнорефлекторными раздражителями дыхательной системы и проприоцептивными регуляторами дыхательного рефлекса
Различают три типа дыхания Верхнсгруднос характеризуется тем, что при максимальном напряжении дыхательного акта в легкие во время вдоха поступает наименьшее количество воздуха. В связи с этим дыхание учащается, наблюдается высокое положение гортани, напряжение голосовых связок, что отрицательно сказывается на дыхании в целом. Нижнегрудное, или реберное, дыхание характеризуется расширением грудной клетки на вдохе в стороны. Диафрагма растягивается и поднимается, а при полноценном дыхании она должна опускаться. При реберном дыхании сильно втягивается низ живота, что вредит нормальному функционированию органов брюшной полости. Диафрагмальнос, или брюшное, дыхание наблюдается при интенсивном опускании диафрагмы в брюшную полость. Грудная клетка расширяется преиму щественно в нижних отделах, и полноценно вентилируются только нижние доли легких. Для обеспечения полноценной вентиляции легких при обучении методике дыхания больной осваивает все типы дыхания.
Задачи ЛФК. Общетонизирующее воздействие: стимуляция обменных процессов, повышение нервно-психического тонуса, восстановление и повышение толерантности к мышечной работе; профилактическое воздействие: улучшение функции внешнего дыхания, овладение методикой управления дыханием, уменьшение интоксикации, стимуляция иммунных процессов, повышение защитной функции дыхательных путей; патогенетическое (лечебное) воздействие: коррекция «механики» дыхания, ускорение рассасывания при воспалительных процессах, улучшение бронхиальной проходимости, снятие или уменьшение бронхоспазма, регуляция функции внешнего дыхания и увеличение его резервов.
Для каждого больного подбираются строго индивидуально те средства, формы и методы ЛФК, которые помогут решить задачи, поставленные для достижения лечебного эффекта. Обычно таких лечебных задач